La diabetes mellitus , a menudo conocida simplemente como diabetes , es un grupo de enfermedades endocrinas comunes caracterizadas por niveles elevados sostenidos de azúcar en sangre . [11] [12] La diabetes se debe a que el páncreas no produce suficiente insulina o a que las células del cuerpo no responden a los efectos de la hormona. [13] Los síntomas clásicos incluyen sed, poliuria , pérdida de peso y visión borrosa . Si no se trata, la enfermedad puede provocar diversas complicaciones de salud, incluidos trastornos del sistema cardiovascular , ojos , riñones y nervios . [3] La diabetes no tratada o mal tratada representa aproximadamente 1,5 millones de muertes cada año. [11]
Los principales tipos de diabetes son el tipo 1 y el tipo 2 , aunque también existen otras formas. El tratamiento más común para el tipo 1 es la terapia de reemplazo de insulina (inyecciones de insulina), mientras que se pueden usar medicamentos antidiabéticos (como metformina y semaglutida ) y modificaciones en el estilo de vida para controlar el tipo 2. Diabetes gestacional , una forma que surge durante el embarazo en algunas mujeres, normalmente se resuelve poco después del parto.
En 2021, se estima que 537 millones de personas tenían diabetes en todo el mundo, lo que representa el 10,5 % de la población adulta, y el tipo 2 representa aproximadamente el 90 % de todos los casos. Se estima que en 2045, aproximadamente 783 millones de adultos, o 1 de cada 8, vivirán con diabetes, lo que representa un aumento del 46 % con respecto a las cifras actuales. [14] La prevalencia de la enfermedad continúa aumentando, más dramáticamente en las naciones de ingresos bajos y medios. [15] Las tasas son similares en mujeres y hombres, siendo la diabetes la séptima causa de muerte a nivel mundial. [16] [17] Se estima que el gasto mundial en atención sanitaria relacionada con la diabetes asciende a 760 mil millones de dólares al año. [18]
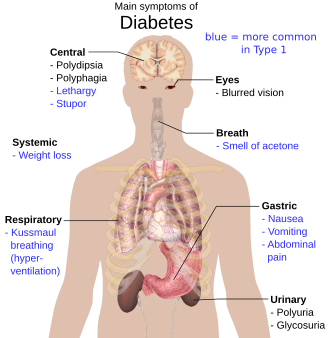

Los síntomas clásicos de la diabetes no tratada son poliuria , sed y pérdida de peso. [19] También pueden ocurrir otros signos y síntomas no específicos, como fatiga, visión borrosa y picazón genital debido a la infección por Candida . [19] Aproximadamente la mitad de las personas afectadas también pueden ser asintomáticas. [19] El tipo 1 se presenta abruptamente después de una fase preclínica, mientras que el tipo 2 tiene un inicio más insidioso; los pacientes pueden permanecer asintomáticos durante muchos años. [20]
La cetoacidosis diabética es una emergencia médica que ocurre con mayor frecuencia en el tipo 1, pero también puede ocurrir en el tipo 2 si ha sido de larga duración o si el individuo tiene una disfunción significativa de las células β. [21] La producción excesiva de cuerpos cetónicos provoca signos y síntomas que incluyen náuseas, vómitos, dolor abdominal, olor a acetona en el aliento, respiración profunda conocida como respiración de Kussmaul y, en casos graves, disminución del nivel de conciencia . [21] El estado de hiperglucemia hiperosmolar es otra emergencia caracterizada por deshidratación secundaria a hiperglucemia grave, con hipernatremia resultante que conduce a un estado mental alterado y posiblemente al coma . [22]
La hipoglucemia es una complicación reconocida del tratamiento con insulina utilizado en la diabetes. [23] Una presentación aguda puede incluir síntomas leves como sudoración , temblores y palpitaciones , hasta efectos más graves que incluyen deterioro cognitivo , confusión, convulsiones , coma y, rara vez, la muerte. [23] Los episodios hipoglucémicos recurrentes pueden reducir el umbral glucémico en el que se producen los síntomas, lo que significa que es posible que los síntomas leves no aparezcan antes de que comience a producirse el deterioro cognitivo. [23]
Las principales complicaciones a largo plazo de la diabetes se relacionan con el daño a los vasos sanguíneos tanto a nivel macrovascular como microvascular . [24] [25] La diabetes duplica el riesgo de enfermedad cardiovascular , y alrededor del 75% de las muertes en personas con diabetes se deben a enfermedad de las arterias coronarias . [26] Otras morbilidades macrovasculares incluyen accidente cerebrovascular y enfermedad arterial periférica . [27]
La enfermedad microvascular afecta los ojos , los riñones y los nervios . [24] El daño a la retina, conocido como retinopatía diabética , es la causa más común de ceguera en personas en edad laboral. [19] Los ojos también pueden verse afectados de otras maneras, incluido el desarrollo de cataratas y glaucoma . [19] Se recomienda que las personas con diabetes visiten a un optometrista u oftalmólogo una vez al año. [28]
La nefropatía diabética es una causa importante de enfermedad renal crónica y representa más del 50% de los pacientes en diálisis en los Estados Unidos. [29] La neuropatía diabética , daño a los nervios, se manifiesta de varias maneras, incluyendo pérdida sensorial , dolor neuropático y disfunción autonómica (como hipotensión postural , diarrea y disfunción eréctil ). [19] La pérdida de la sensación de dolor predispone a sufrir un traumatismo que puede provocar problemas en el pie diabético (como ulceración ), la causa más común de amputación no traumática de un miembro inferior . [19]
Según una gran cantidad de datos y numerosos casos de enfermedad de cálculos biliares, parece que podría existir un vínculo causal entre la diabetes tipo 2 y los cálculos biliares. Las personas con diabetes tienen un mayor riesgo de desarrollar cálculos biliares en comparación con las que no tienen diabetes. [30]
Existe un vínculo entre el déficit cognitivo y la diabetes; Los estudios han demostrado que las personas diabéticas tienen un mayor riesgo de deterioro cognitivo y tienen una mayor tasa de deterioro en comparación con aquellos sin la enfermedad. [31] La afección también predispone a caídas en los ancianos , especialmente en aquellos tratados con insulina . [32]
La diabetes está clasificada por la Organización Mundial de la Salud en seis categorías: diabetes tipo 1 , diabetes tipo 2 , formas híbridas de diabetes (incluidas la diabetes de adultos mediada inmunitaria de evolución lenta y la diabetes tipo 2 propensa a cetosis ), hiperglucemia detectada por primera vez durante el embarazo. , "otros tipos específicos" y "diabetes no clasificada". [41] La diabetes es una enfermedad más variable de lo que se pensaba y los individuos pueden tener una combinación de formas. [42]
El tipo 1 representa del 5 al 10% de los casos de diabetes y es el tipo más común diagnosticado en pacientes menores de 20 años; [43] sin embargo, el antiguo término "diabetes de inicio juvenil" ya no se utiliza ya que la enfermedad no es infrecuente que comience en la edad adulta. [29] La enfermedad se caracteriza por la pérdida de las células beta productoras de insulina de los islotes pancreáticos , lo que conduce a una deficiencia grave de insulina, y puede clasificarse además como inmunomediada o idiopática (sin causa conocida). [43] La mayoría de los casos están mediados por el sistema inmunológico, en los que un ataque autoinmune mediado por células T provoca la pérdida de células beta y, por tanto, una deficiencia de insulina. [44] Los pacientes a menudo tienen niveles de azúcar en sangre irregulares e impredecibles debido a una insulina muy baja y una respuesta alterada a la hipoglucemia. [45]

La diabetes tipo 1 se hereda en parte y se sabe que múltiples genes, incluidos ciertos genotipos HLA , influyen en el riesgo de diabetes. En personas genéticamente susceptibles, la aparición de diabetes puede desencadenarse por uno o más factores ambientales , [46] como una infección viral o una dieta. Se han implicado varios virus, pero hasta la fecha no existe evidencia estricta que respalde esta hipótesis en humanos. [46] [47]
La diabetes tipo 1 puede ocurrir a cualquier edad y una proporción significativa se diagnostica durante la edad adulta. La diabetes autoinmune latente en adultos (LADA) es el término diagnóstico que se aplica cuando la diabetes tipo 1 se desarrolla en adultos; tiene un inicio más lento que la misma condición en los niños. Dada esta diferencia, algunos utilizan el término no oficial "diabetes tipo 1,5" para esta afección. A los adultos con LADA con frecuencia se les diagnostica erróneamente inicialmente diabetes tipo 2, basándose en la edad más que en la causa. [48] LADA deja a los adultos con niveles más altos de producción de insulina que la diabetes tipo 1, pero no produce suficiente insulina para niveles saludables de azúcar en la sangre. [49] [50]

La diabetes tipo 2 se caracteriza por resistencia a la insulina , que puede combinarse con una secreción de insulina relativamente reducida. [13] Se cree que la capacidad de respuesta defectuosa de los tejidos corporales a la insulina involucra al receptor de insulina . Sin embargo, se desconocen los defectos específicos. Los casos de diabetes mellitus debidos a un defecto conocido se clasifican por separado. La diabetes tipo 2 es el tipo más común de diabetes mellitus y representa el 95% de los casos de diabetes. [2] Muchas personas con diabetes tipo 2 tienen evidencia de prediabetes (alteración de la glucosa en ayunas y/o intolerancia a la glucosa) antes de cumplir con los criterios de diabetes tipo 2. [51] La progresión de la prediabetes a la diabetes tipo 2 manifiesta puede retardarse o revertirse mediante cambios en el estilo de vida o medicamentos que mejoren la sensibilidad a la insulina o reduzcan la producción de glucosa en el hígado . [52]
La diabetes tipo 2 se debe principalmente a factores genéticos y del estilo de vida. [53] Se sabe que varios factores del estilo de vida son importantes para el desarrollo de la diabetes tipo 2, incluida la obesidad (definida por un índice de masa corporal superior a 30), la falta de actividad física , la mala alimentación , el estrés y la urbanización . [33] [54] El exceso de grasa corporal se asocia con el 30% de los casos en personas de ascendencia china y japonesa, entre el 60% y el 80% de los casos en personas de ascendencia europea y africana, y con el 100% de los indios pima y los isleños del Pacífico. [13] Incluso aquellos que no son obesos pueden tener una relación cintura-cadera alta . [13]
Los factores dietéticos como las bebidas azucaradas se asocian con un mayor riesgo. [55] [56] El tipo de grasas en la dieta también es importante: las grasas saturadas y las grasas trans aumentan el riesgo y las grasas poliinsaturadas y monoinsaturadas lo reducen. [53] Comer arroz blanco en exceso puede aumentar el riesgo de diabetes, especialmente en chinos y japoneses. [57] La falta de actividad física puede aumentar el riesgo de diabetes en algunas personas. [58]
Las experiencias infantiles adversas , incluidos el abuso, el abandono y las dificultades domésticas, aumentan la probabilidad de padecer diabetes tipo 2 en el futuro en un 32%, siendo el abandono el que tiene el efecto más fuerte. [59]
Los efectos secundarios de los medicamentos antipsicóticos (específicamente anomalías metabólicas, dislipidemia y aumento de peso) y los estilos de vida poco saludables (incluida una mala alimentación y una disminución de la actividad física ) son factores de riesgo potenciales. [60]
La diabetes gestacional se parece a la diabetes tipo 2 en varios aspectos, ya que implica una combinación de secreción y capacidad de respuesta de insulina relativamente inadecuadas. Ocurre en alrededor del 2 al 10% de todos los embarazos y puede mejorar o desaparecer después del parto. [61] Se recomienda que todas las mujeres embarazadas se hagan la prueba a partir de las 24 a 28 semanas de gestación. [62] Se diagnostica con mayor frecuencia en el segundo o tercer trimestre debido al aumento en los niveles de la hormona antagonista de la insulina que ocurre en este momento. [62] Sin embargo, después del embarazo, aproximadamente entre el 5% y el 10% de las mujeres con diabetes gestacional tienen otra forma de diabetes, más comúnmente tipo 2. [61] La diabetes gestacional es completamente tratable, pero requiere supervisión médica cuidadosa durante todo el embarazo. El manejo puede incluir cambios en la dieta, control de la glucosa en sangre y, en algunos casos, es posible que se requiera insulina. [63]
Aunque puede ser transitoria, la diabetes gestacional no tratada puede dañar la salud del feto o de la madre. Los riesgos para el bebé incluyen macrosomía (alto peso al nacer), anomalías congénitas del corazón y del sistema nervioso central y malformaciones del músculo esquelético . Los niveles elevados de insulina en la sangre del feto pueden inhibir la producción de surfactante fetal y causar síndrome de dificultad respiratoria infantil . Un nivel alto de bilirrubina en sangre puede ser el resultado de la destrucción de los glóbulos rojos . En casos graves, puede ocurrir muerte perinatal, más comúnmente como resultado de una mala perfusión placentaria debido a un deterioro vascular. La inducción del parto puede estar indicada en caso de disminución de la función placentaria. Se puede realizar una cesárea si hay sufrimiento fetal marcado [64] o un mayor riesgo de lesión asociada con la macrosomía, como la distocia de hombros . [sesenta y cinco]
La diabetes juvenil de inicio en la madurez (MODY) es una rara forma de diabetes hereditaria autosómica dominante , debida a una de varias mutaciones de un solo gen que causan defectos en la producción de insulina. [66] Es significativamente menos común que los tres tipos principales y constituye entre el 1% y el 2% de todos los casos. El nombre de esta enfermedad hace referencia a las primeras hipótesis sobre su naturaleza. Al deberse a un gen defectuoso, esta enfermedad varía en la edad de presentación y en la gravedad según el defecto genético específico; por tanto, existen al menos 13 subtipos de MODY. Las personas con MODY a menudo pueden controlarlo sin usar insulina. [67]
Algunos casos de diabetes son causados por los receptores de los tejidos del cuerpo que no responden a la insulina (incluso cuando los niveles de insulina son normales, que es lo que la diferencia de la diabetes tipo 2); esta forma es muy poco común. Las mutaciones genéticas ( autosómicas o mitocondriales ) pueden provocar defectos en la función de las células beta. En algunos casos, la acción anormal de la insulina también puede haber sido determinada genéticamente. Cualquier enfermedad que cause daño extenso al páncreas puede provocar diabetes (por ejemplo, pancreatitis crónica y fibrosis quística ). Las enfermedades asociadas con la secreción excesiva de hormonas antagonistas de la insulina pueden causar diabetes (que generalmente se resuelve una vez que se elimina el exceso de hormonas). Muchos fármacos alteran la secreción de insulina y algunas toxinas dañan las células beta pancreáticas, mientras que otras aumentan la resistencia a la insulina (especialmente los glucocorticoides que pueden provocar una " diabetes esteroide "). La entidad diagnóstica de la CIE-10 (1992), la diabetes mellitus relacionada con la desnutrición (código E12 de la CIE-10), quedó obsoleta por la Organización Mundial de la Salud (OMS) cuando se introdujo la taxonomía actual en 1999. [68] Otra forma más de diabetes que las personas pueden desarrollar es diabetes doble . Esto ocurre cuando un diabético tipo 1 se vuelve resistente a la insulina, el sello distintivo de la diabetes tipo 2, o tiene antecedentes familiares de diabetes tipo 2. [69] Fue descubierto por primera vez en 1990 o 1991.
La siguiente es una lista de trastornos que pueden aumentar el riesgo de diabetes: [70]

La insulina es la principal hormona que regula la absorción de glucosa de la sangre hacia la mayoría de las células del cuerpo, especialmente el hígado, el tejido adiposo y el músculo, excepto el músculo liso, en el que la insulina actúa a través del IGF-1 . [ cita necesaria ] Por lo tanto, la deficiencia de insulina o la insensibilidad de sus receptores juegan un papel central en todas las formas de diabetes mellitus. [72]
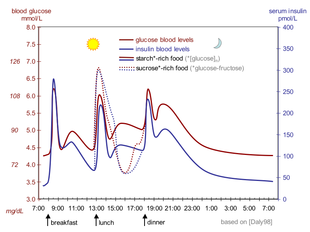
El cuerpo obtiene glucosa de tres fuentes principales: la absorción intestinal de los alimentos; la descomposición del glucógeno ( glucogenólisis ), la forma de almacenamiento de glucosa que se encuentra en el hígado; y gluconeogénesis , la generación de glucosa a partir de sustratos no carbohidratos en el cuerpo. [73] La insulina juega un papel fundamental en la regulación de los niveles de glucosa en el cuerpo. La insulina puede inhibir la degradación del glucógeno o el proceso de gluconeogénesis, puede estimular el transporte de glucosa a las células grasas y musculares y puede estimular el almacenamiento de glucosa en forma de glucógeno. [73]
La insulina es liberada en la sangre por las células beta (células β), que se encuentran en los islotes de Langerhans en el páncreas, en respuesta al aumento de los niveles de glucosa en sangre, generalmente después de comer. Aproximadamente dos tercios de las células del cuerpo utilizan la insulina para absorber la glucosa de la sangre y utilizarla como combustible, para convertirla en otras moléculas necesarias o para almacenarla. Los niveles más bajos de glucosa dan como resultado una disminución de la liberación de insulina de las células beta y la descomposición del glucógeno en glucosa. Este proceso está controlado principalmente por la hormona glucagón , que actúa de forma opuesta a la insulina. [74]
Si la cantidad de insulina disponible es insuficiente, o si las células responden mal a los efectos de la insulina ( resistencia a la insulina ), o si la insulina misma es defectuosa, las células del cuerpo que la necesitan no absorben adecuadamente la glucosa y no se almacena. apropiadamente en el hígado y los músculos. El efecto neto es niveles persistentemente altos de glucosa en sangre, mala síntesis de proteínas y otros trastornos metabólicos, como acidosis metabólica en casos de deficiencia completa de insulina. [73]
Cuando hay demasiada glucosa en la sangre durante mucho tiempo, los riñones no pueden absorberla toda (alcanzan un umbral de reabsorción ) y el exceso de glucosa sale del cuerpo a través de la orina ( glucosuria ). [75] Esto aumenta la presión osmótica de la orina e inhibe la reabsorción de agua por el riñón, lo que resulta en una mayor producción de orina ( poliuria ) y una mayor pérdida de líquido. El volumen de sangre perdido se reemplaza osmóticamente a partir del agua en las células del cuerpo y otros compartimentos del cuerpo, lo que provoca deshidratación y aumento de la sed ( polidipsia ). [73] Además, la deficiencia de glucosa intracelular estimula el apetito y conduce a una ingesta excesiva de alimentos (polifagia). [76]
La diabetes mellitus se diagnostica con una prueba del contenido de glucosa en la sangre y se diagnostica demostrando cualquiera de los siguientes: [68]
Un resultado positivo, en ausencia de un nivel alto de azúcar en sangre inequívoco, debe confirmarse repitiendo cualquiera de los métodos anteriores en un día diferente. Es preferible medir el nivel de glucosa en ayunas debido a la facilidad de la medición y al considerable compromiso de tiempo de la prueba formal de tolerancia a la glucosa, que demora dos horas en completarse y no ofrece ninguna ventaja pronóstica sobre la prueba en ayunas. [80] Según la definición actual, dos mediciones de glucosa en ayunas iguales o superiores a 7,0 mmol/L (126 mg/dL) se consideran diagnósticas de diabetes mellitus.
Según la OMS, se considera que las personas con niveles de glucosa en ayunas de 6,1 a 6,9 mmol/L (110 a 125 mg/dL) tienen alteración de la glucosa en ayunas . [81] Se considera que las personas con glucosa plasmática igual o superior a 7,8 mmol/L (140 mg/dL), pero no superior a 11,1 mmol/L (200 mg/dL), dos horas después de una carga oral de glucosa de 75 gramos, tienen niveles de glucosa alterados. tolerancia . De estos dos estados prediabéticos, el último en particular es un factor de riesgo importante para la progresión a diabetes mellitus en toda regla, así como a enfermedades cardiovasculares. [82] La Asociación Estadounidense de Diabetes (ADA) desde 2003 utiliza un rango ligeramente diferente para la alteración de la glucosa en ayunas de 5,6 a 6,9 mmol/L (100 a 125 mg/dL). [83]
La hemoglobina glucosilada es mejor que la glucosa en ayunas para determinar los riesgos de enfermedad cardiovascular y muerte por cualquier causa. [84]
No se conoce ninguna medida preventiva para la diabetes tipo 1. [2] Sin embargo, la autoinmunidad de los islotes y los múltiples anticuerpos pueden ser un fuerte predictor de la aparición de diabetes tipo 1. [85] La diabetes tipo 2, que representa entre el 85% y el 90% de todos los casos en todo el mundo, a menudo se puede prevenir o retrasar [86] manteniendo un peso corporal normal , realizando actividad física y llevando una dieta saludable. [2] Los niveles más altos de actividad física (más de 90 minutos por día) reducen el riesgo de diabetes en un 28%. [87] Los cambios dietéticos que se sabe que son eficaces para ayudar a prevenir la diabetes incluyen mantener una dieta rica en cereales integrales y fibra , y elegir grasas buenas, como las grasas poliinsaturadas que se encuentran en las nueces, los aceites vegetales y el pescado. [88] Limitar las bebidas azucaradas y comer menos carne roja y otras fuentes de grasas saturadas también puede ayudar a prevenir la diabetes. [88] El tabaquismo también se asocia con un mayor riesgo de diabetes y sus complicaciones, por lo que dejar de fumar también puede ser una medida preventiva importante. [89]
La relación entre la diabetes tipo 2 y los principales factores de riesgo modificables (exceso de peso, alimentación poco saludable, inactividad física y consumo de tabaco) es similar en todas las regiones del mundo. Cada vez hay más pruebas de que los determinantes subyacentes de la diabetes son un reflejo de las principales fuerzas que impulsan el cambio social, económico y cultural: la globalización , la urbanización, el envejecimiento de la población y el entorno general de las políticas sanitarias . [90]
El control de la diabetes se concentra en mantener los niveles de azúcar en sangre cerca de lo normal, sin causar niveles bajos de azúcar en sangre. [91] Esto generalmente se puede lograr con cambios en la dieta, [92] ejercicio, pérdida de peso y el uso de medicamentos apropiados (insulina, medicamentos orales). [91]
Es importante aprender sobre la enfermedad y participar activamente en el tratamiento, ya que las complicaciones son mucho menos comunes y menos graves en personas que tienen niveles de azúcar en sangre bien controlados. [91] [93] El objetivo del tratamiento es un nivel de A1C inferior al 7%. [94] [95] También se presta atención a otros problemas de salud que pueden acelerar los efectos negativos de la diabetes. Estos incluyen fumar , presión arterial alta , síndrome metabólico , obesidad y falta de ejercicio regular . [91] [96] El calzado especializado se usa ampliamente para reducir el riesgo de úlceras del pie diabético al aliviar la presión sobre el pie. [97] [98] [99] El examen del pie de los pacientes con diabetes debe realizarse anualmente, lo que incluye pruebas de sensibilidad, biomecánica del pie , integridad vascular y estructura del pie. [100]
En cuanto a las personas con enfermedades mentales graves , la eficacia de las intervenciones de autocontrol de la diabetes tipo 2 aún está poco explorada y no hay evidencia científica suficiente para demostrar si estas intervenciones tienen resultados similares a los observados en la población general. [101]
Las personas con diabetes pueden beneficiarse de la educación sobre la enfermedad y el tratamiento, los cambios en la dieta y el ejercicio, con el objetivo de mantener los niveles de glucosa en sangre a corto y largo plazo dentro de límites aceptables . Además, dado el mayor riesgo asociado de enfermedad cardiovascular, se recomiendan modificaciones en el estilo de vida para controlar la presión arterial. [102] [103]
La pérdida de peso puede prevenir la progresión de la prediabetes a la diabetes tipo 2 , disminuir el riesgo de enfermedad cardiovascular o provocar una remisión parcial en personas con diabetes. [104] [105] Ningún patrón dietético es mejor para todas las personas con diabetes. [106] A menudo se recomiendan patrones dietéticos saludables, como la dieta mediterránea , la dieta baja en carbohidratos o la dieta DASH , aunque la evidencia no respalda uno sobre los otros. [104] [105] Según la ADA, "reducir la ingesta total de carbohidratos en personas con diabetes ha demostrado la mayor evidencia para mejorar la glucemia", y para personas con diabetes tipo 2 que no pueden alcanzar los objetivos glucémicos o en los que se reducen los medicamentos antiglucémicos. es una prioridad, las dietas bajas o muy bajas en carbohidratos son un enfoque viable. [105] Para las personas con sobrepeso y diabetes tipo 2, cualquier dieta que logre perder peso es efectiva. [106] [107]
Una revisión sistemática Cochrane de 2020 comparó varios edulcorantes no nutritivos con azúcar, placebo y un edulcorante nutritivo bajo en calorías ( tagatosa ), pero los resultados no fueron claros en cuanto a los efectos sobre la HbA1c, el peso corporal y los eventos adversos. [108] Los estudios incluidos fueron principalmente de muy baja certeza y no informaron sobre la calidad de vida relacionada con la salud, las complicaciones de la diabetes, la mortalidad por todas las causas o los efectos socioeconómicos. [108]
La mayoría de los medicamentos utilizados para tratar la diabetes actúan reduciendo los niveles de azúcar en sangre a través de diferentes mecanismos. Existe un amplio consenso en que cuando las personas con diabetes mantienen un control estricto de la glucosa (manteniendo los niveles de glucosa en sangre dentro de rangos normales) experimentan menos complicaciones, como problemas renales o problemas oculares . [109] [110] Sin embargo, existe un debate sobre si esto es apropiado y rentable para personas mayores en las que el riesgo de hipoglucemia puede ser más significativo. [111]
Existen varias clases diferentes de medicamentos antidiabéticos. La diabetes tipo 1 requiere tratamiento con insulina , idealmente utilizando un régimen de "bolo basal" que se acerque más a la liberación normal de insulina: insulina de acción prolongada para la tasa basal e insulina de acción corta con las comidas. [112] La diabetes tipo 2 generalmente se trata con medicamentos que se toman por vía oral (por ejemplo, metformina ), aunque algunos eventualmente requieren tratamiento inyectable con insulina o agonistas de GLP-1 . [113]
La metformina generalmente se recomienda como tratamiento de primera línea para la diabetes tipo 2, ya que existe buena evidencia de que disminuye la mortalidad. [8] Funciona disminuyendo la producción de glucosa en el hígado y aumentando la cantidad de glucosa almacenada en el tejido periférico. [114] Varios otros grupos de medicamentos, principalmente medicamentos orales, también pueden disminuir el azúcar en la sangre en la diabetes tipo 2. Estos incluyen agentes que aumentan la liberación de insulina ( sulfonilureas ), agentes que disminuyen la absorción de azúcar en los intestinos ( acarbosa ), agentes que inhiben la enzima dipeptidil peptidasa-4 (DPP-4) que inactiva incretinas como GLP-1 y GIP ( sitagliptina ), agentes que hacen que el cuerpo sea más sensible a la insulina ( tiazolidinediona ) y agentes que aumentan la excreción de glucosa en la orina ( inhibidores de SGLT2 ). [114] Cuando se usa insulina en la diabetes tipo 2, generalmente se agrega inicialmente una formulación de acción prolongada, mientras se continúan con los medicamentos orales. [8]
Algunos casos graves de diabetes tipo 2 también pueden tratarse con insulina, que se aumenta gradualmente hasta alcanzar los objetivos de glucosa. [8] [115]
La enfermedad cardiovascular es una complicación grave asociada con la diabetes y muchas directrices internacionales recomiendan objetivos de tratamiento de la presión arterial inferiores a 140/90 mmHg para las personas con diabetes. [116] Sin embargo, sólo hay pruebas limitadas sobre cuáles deberían ser los objetivos más bajos. Una revisión sistemática de 2016 encontró daños potenciales al tratar objetivos inferiores a 140 mmHg, [117] y una revisión sistemática posterior en 2019 no encontró evidencia de beneficio adicional al reducir la presión arterial a entre 130 y 140 mmHg, aunque sí hubo un mayor riesgo de efectos adversos. eventos. [118]
Las recomendaciones de la Asociación Estadounidense de Diabetes de 2015 son que las personas con diabetes y albuminuria deben recibir un inhibidor del sistema renina-angiotensina para reducir los riesgos de progresión a enfermedad renal terminal, eventos cardiovasculares y muerte. [119] Existe cierta evidencia de que los inhibidores de la enzima convertidora de angiotensina (IECA) son superiores a otros inhibidores del sistema renina-angiotensina, como los bloqueadores de los receptores de angiotensina (BRA), [120] o el aliskiren en la prevención de enfermedades cardiovasculares. [121] Aunque una revisión más reciente encontró efectos similares de los IECA y los BRA sobre los principales resultados cardiovasculares y renales. [122] No hay evidencia de que la combinación de IECA y BRA proporcione beneficios adicionales. [122]
El uso de aspirina para prevenir enfermedades cardiovasculares en la diabetes es controvertido. [119] Algunas personas recomiendan la aspirina en personas con alto riesgo de enfermedad cardiovascular; sin embargo, no se ha descubierto que el uso rutinario de aspirina mejore los resultados en la diabetes no complicada. [123] Las recomendaciones de 2015 de la Asociación Estadounidense de Diabetes para el uso de aspirina (basadas en el consenso de expertos o la experiencia clínica) son que el uso de aspirina en dosis bajas es razonable en adultos con diabetes que tienen un riesgo intermedio de enfermedad cardiovascular (riesgo de enfermedad cardiovascular a 10 años, 5 –10%). [119] Las directrices nacionales para Inglaterra y Gales del Instituto Nacional para la Excelencia en la Salud y la Atención (NICE) recomiendan no utilizar aspirina en personas con diabetes tipo 1 o 2 que no tengan enfermedad cardiovascular confirmada. [112] [113]
La cirugía para bajar de peso en personas con obesidad y diabetes tipo 2 suele ser una medida eficaz. [124] Muchos pueden mantener niveles normales de azúcar en sangre con pocos o ningún medicamento después de la cirugía [125] y la mortalidad a largo plazo disminuye. [126] Sin embargo, existe un riesgo de mortalidad a corto plazo de menos del 1% debido a la cirugía. [127] Los límites del índice de masa corporal para determinar cuándo es apropiada la cirugía aún no están claros. [126] Se recomienda considerar esta opción en aquellos que no pueden controlar su peso y su nivel de azúcar en la sangre. [128]
Ocasionalmente se considera un trasplante de páncreas para personas con diabetes tipo 1 que tienen complicaciones graves de su enfermedad, incluida una enfermedad renal en etapa terminal que requiere un trasplante de riñón . [129]
En los países que utilizan un sistema de médicos generales , como el Reino Unido, la atención puede realizarse principalmente fuera de los hospitales, y la atención especializada en el hospital se utiliza sólo en caso de complicaciones, control difícil del azúcar en sangre o proyectos de investigación. En otras circunstancias, los médicos generales y los especialistas comparten la atención en un enfoque de equipo. La evidencia ha demostrado que la prescripción social produjo ligeras mejoras en el control del azúcar en sangre en personas con diabetes tipo 2. [130] El apoyo de telesalud en el hogar puede ser una técnica de gestión eficaz. [131]
El uso de tecnología para ofrecer programas educativos para adultos con diabetes tipo 2 incluye intervenciones de autocuidado basadas en computadora para recopilar respuestas personalizadas que faciliten el autocuidado. [132] No existe evidencia adecuada que respalde los efectos sobre el colesterol , la presión arterial , los cambios de comportamiento (como los niveles de actividad física y la dieta), la depresión , el peso y la calidad de vida relacionada con la salud , ni en otros resultados biológicos, cognitivos o emocionales. [132] [133]
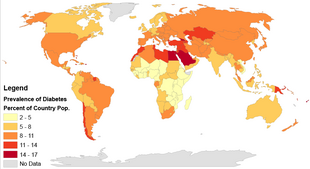
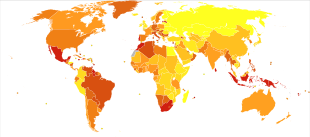
En 2017, 425 millones de personas tenían diabetes en todo el mundo [134] , frente a los 382 millones estimados en 2013 [135] y a los 108 millones en 1980. [136] Teniendo en cuenta la cambiante estructura de edad de la población mundial, la prevalencia de la diabetes es del 8,8% entre los adultos, casi el doble de la tasa del 4,7% en 1980. [134] [136] El tipo 2 representa aproximadamente el 90% de los casos. [16] [33] Algunos datos indican que las tasas son aproximadamente iguales en mujeres y hombres, [16] pero se ha encontrado un exceso de diabetes en los hombres en muchas poblaciones con mayor incidencia de tipo 2, posiblemente debido a diferencias relacionadas con el sexo en la sensibilidad a la insulina, consecuencias de obesidad y deposición regional de grasa corporal, y otros factores contribuyentes como la presión arterial alta, el tabaquismo y el consumo de alcohol. [137] [138]
La OMS estima que la diabetes provocó 1,5 millones de muertes en 2012, lo que la convierte en la octava causa de muerte. [139] [136] Sin embargo, otros 2,2 millones de muertes en todo el mundo fueron atribuibles a niveles altos de glucosa en sangre y al mayor riesgo de enfermedad cardiovascular y otras complicaciones asociadas (por ejemplo, insuficiencia renal), que a menudo conducen a una muerte prematura y a menudo se enumeran como la causa subyacente en certificados de defunción en lugar de diabetes. [136] [140] Por ejemplo, en 2017, la Federación Internacional de Diabetes (FID) estimó que la diabetes provocó 4,0 millones de muertes en todo el mundo, [134] utilizando modelos para estimar el número total de muertes que podrían atribuirse directa o indirectamente a la diabetes. . [134]
La diabetes ocurre en todo el mundo, pero es más común (especialmente la tipo 2) en los países más desarrollados. Sin embargo, el mayor aumento de las tasas se ha observado en los países de ingresos bajos y medios, [136] donde se produce más del 80% de las muertes por diabetes. [141] Se espera que el aumento más rápido de la prevalencia se produzca en Asia y África, donde la mayoría de las personas con diabetes probablemente vivirán en 2030. [142] El aumento de las tasas en los países en desarrollo sigue la tendencia de la urbanización y los cambios en el estilo de vida, incluidos estilos de vida cada vez más sedentarios. , un trabajo menos exigente físicamente y la transición nutricional global, marcada por una mayor ingesta de alimentos altamente densos en energía pero pobres en nutrientes (a menudo ricos en azúcar y grasas saturadas, a veces denominada dieta "al estilo occidental"). [136] [142] El número global de casos de diabetes podría aumentar en un 48 % entre 2017 y 2045. [134]
En 2020, el 38% de todos los adultos estadounidenses tenían prediabetes. [143] La prediabetes es una etapa temprana de la diabetes.
La diabetes fue una de las primeras enfermedades descritas, [144] con un manuscrito egipcio de c. 1500 a. C. mencionando "un vaciado demasiado grande de orina". [145] El papiro de Ebers incluye una recomendación de tomar una bebida en tales casos. [146] Se cree que los primeros casos descritos fueron diabetes tipo 1. [145] Los médicos indios casi al mismo tiempo identificaron la enfermedad y la clasificaron como madhumeha u "orina de miel", señalando que la orina atraería hormigas. [145] [146]
El término "diabetes" o "transmitir" fue utilizado por primera vez en el año 230 a. C. por el griego Apolonio de Menfis . [145] La enfermedad se consideraba rara durante la época del imperio romano , y Galeno comentó que solo había visto dos casos durante su carrera. [145] Esto posiblemente se deba a la dieta y el estilo de vida de los antiguos, o porque los síntomas clínicos se observaron durante la etapa avanzada de la enfermedad. Galeno llamó a la enfermedad "diarrea de la orina" (diarrea urinosa). [147]
El trabajo más antiguo que se conserva con una referencia detallada a la diabetes es el de Areteo de Capadocia (siglo II o principios del III d.C.). Describió los síntomas y el curso de la enfermedad, que atribuyó a la humedad y al frío, reflejando las creencias de la " Escuela Neumática ". Planteó la hipótesis de una correlación entre la diabetes y otras enfermedades y discutió el diagnóstico diferencial con la mordedura de serpiente, que también provoca sed excesiva. Su obra permaneció desconocida en Occidente hasta 1552, cuando se publicó en Venecia la primera edición latina. [147]
Los médicos indios Sushruta y Charaka identificaron por primera vez dos tipos de diabetes como afecciones separadas en 400-500 d.C., un tipo asociado con la juventud y otro con sobrepeso. [145] El tratamiento eficaz no se desarrolló hasta principios del siglo XX, cuando los canadienses Frederick Banting y Charles Best aislaron y purificaron la insulina en 1921 y 1922. [145] A esto siguió el desarrollo de la insulina de acción prolongada NPH en el Década de 1940. [145]
La palabra diabetes ( / ˌ d aɪ . ə ˈ b iː t iː z / o / ˌ d aɪ . ə ˈ b iː t ɪ s / ) proviene del latín diabētēs , que a su vez proviene del griego antiguo διαβήτης ( diabētēs ), que significa literalmente "un transeúnte; un sifón ". [148] El médico griego antiguo Areteo de Capadocia ( Florida. Siglo I d.C. ) usó esa palabra, con el significado previsto de "secreción excesiva de orina", como nombre de la enfermedad. [149] [150] En definitiva, la palabra proviene del griego διαβαίνειν ( diabainein ), que significa "pasar a través", [148] que se compone de δια- ( dia -), que significa "a través" y βαίνειν ( bainein ), que significa "ir". [149] La palabra "diabetes" se registra por primera vez en inglés, en la forma diabetes , en un texto médico escrito alrededor de 1425.
La palabra mellitus ( / m ə ˈ l aɪ t ə s / o / ˈ m ɛ l ɪ t ə s / ) proviene de la palabra latina clásica mellītus , que significa "mellita" [151] (es decir, endulzada con miel; [151] dulce como la miel [152] ). El vocablo latino proviene de mell- , que proviene de mel , que significa “miel”; [151] [152] dulzura; [152] cosa agradable, [152] y el sufijo -ītus , [ 151] cuyo significado es el mismo que el del sufijo inglés "-ite". [153] Fue Thomas Willis quien en 1675 añadió "mellitus" a la palabra "diabetes" como designación de la enfermedad, cuando notó que la orina de una persona con diabetes tenía un sabor dulce (glucosuria). Los antiguos griegos, chinos, egipcios, indios y persas habían notado este sabor dulce en la orina [ cita requerida ] .
La " Declaración de San Vicente " de 1989 [154] [155] fue el resultado de los esfuerzos internacionales para mejorar la atención brindada a las personas con diabetes. Hacerlo es importante no sólo en términos de calidad y esperanza de vida, sino también desde el punto de vista económico (se ha demostrado que los gastos debidos a la diabetes son una pérdida importante para la salud) y de recursos relacionados con la productividad para los sistemas de salud y los gobiernos.
Varios países establecieron programas nacionales de diabetes cada vez menos exitosos para mejorar el tratamiento de la enfermedad. [156]
El estigma de la diabetes describe las actitudes negativas, los juicios, la discriminación o los prejuicios contra las personas con diabetes. A menudo, el estigma surge de la idea de que la diabetes (particularmente la diabetes tipo 2) fue el resultado de un estilo de vida deficiente y una elección de alimentos poco saludables, en lugar de otros factores causales como la genética y los determinantes sociales de la salud. [157] La manifestación del estigma se puede ver en diferentes culturas y contextos. Los escenarios incluyen estados de diabetes que afectan las propuestas de matrimonio, el lugar de trabajo y la posición social en las comunidades. [158]
El estigma también se ve internamente, ya que las personas con diabetes también pueden tener creencias negativas sobre sí mismas. A menudo, estos casos de autoestigma se asocian con una mayor angustia específica de la diabetes, una menor autoeficacia y una peor interacción entre el proveedor y el paciente durante la atención de la diabetes. [159]
Las minorías raciales y étnicas se ven afectadas de manera desproporcionada con una mayor prevalencia de diabetes en comparación con las personas que no pertenecen a minorías. [160] Mientras que los adultos estadounidenses en general tienen un 40% de probabilidad de desarrollar diabetes tipo 2, la probabilidad de los adultos hispanos/latinos es más del 50%. [161] Los afroamericanos también tienen muchas más probabilidades de ser diagnosticados con diabetes en comparación con los estadounidenses blancos. Los asiáticos tienen un mayor riesgo de diabetes, ya que la diabetes puede desarrollarse con un IMC más bajo debido a las diferencias en la grasa visceral en comparación con otras razas. Para los asiáticos, la diabetes puede desarrollarse a una edad más temprana y reducir la grasa corporal en comparación con otros grupos. Además, la diabetes no se reporta en gran medida entre los estadounidenses de origen asiático, ya que 1 de cada 3 casos se diagnostica en comparación con el promedio de 1 de cada 5 en el país. [162]
Las personas con diabetes que tienen síntomas neuropáticos como entumecimiento u hormigueo en los pies o las manos tienen el doble de probabilidades de estar desempleadas que aquellas que no presentan los síntomas. [163]
En 2010, las tasas de visitas a las salas de emergencia (ER) relacionadas con la diabetes en los Estados Unidos fueron más altas entre las personas de las comunidades de ingresos más bajos (526 por 10.000 habitantes) que entre las comunidades de ingresos más altos (236 por 10.000 habitantes). Aproximadamente el 9,4% de las visitas a urgencias relacionadas con la diabetes fueron para personas sin seguro. [164]
El término "diabetes tipo 1" ha reemplazado varios términos anteriores, incluida la diabetes de inicio en la infancia, la diabetes juvenil y la diabetes mellitus insulinodependiente. Asimismo, el término "diabetes tipo 2" ha reemplazado varios términos anteriores, incluida la diabetes de inicio en la edad adulta, la diabetes relacionada con la obesidad y la diabetes mellitus no dependiente de insulina. Más allá de estos dos tipos, no existe una nomenclatura estándar acordada. [165]
La diabetes mellitus también se conoce ocasionalmente como "diabetes del azúcar" para diferenciarla de la diabetes insípida . [166]
La diabetes puede ocurrir en mamíferos o reptiles. [167] [168] Las aves no desarrollan diabetes debido a su tolerancia inusualmente alta a los niveles elevados de glucosa en sangre. [169]
En los animales, la diabetes se encuentra con mayor frecuencia en perros y gatos. Los animales de mediana edad son los más afectados. Las perras tienen el doble de probabilidades de verse afectadas que los machos, mientras que, según algunas fuentes, los gatos machos son más propensos que las hembras. En ambas especies, todas las razas pueden verse afectadas, pero algunas razas de perros pequeños son especialmente propensas a desarrollar diabetes, como los caniches miniatura . [170]
La diabetes felina es sorprendentemente similar a la diabetes tipo 2 humana. Las razas de gatos birmano , azul ruso , abisinio y bosque de noruega corren mayor riesgo que otras razas. Los gatos con sobrepeso también corren un mayor riesgo. [171]
Los síntomas pueden estar relacionados con pérdida de líquidos y poliuria, pero el curso también puede ser insidioso. Los animales diabéticos son más propensos a sufrir infecciones. Las complicaciones a largo plazo reconocidas en humanos son mucho más raras en animales. Los principios del tratamiento (pérdida de peso, antidiabéticos orales, insulina subcutánea) y el manejo de emergencias (por ejemplo, cetoacidosis) son similares a los de los humanos. [170]
Hasta ahora, ninguna de las hipótesis que explican la autoinmunidad de las células beta inducida por virus ha sido respaldada por pruebas rigurosas en humanos, y también es plausible la participación de varios mecanismos en lugar de uno solo.
{{cite web}}: Mantenimiento CS1: URL no apta ( enlace )