El síndrome de Budd-Chiari es una afección muy rara que afecta a uno entre un millón de adultos. [1] [2] La afección es causada por la oclusión de las venas hepáticas (generalmente debido a un coágulo de sangre ) que drenan el hígado . Los síntomas son inespecíficos y varían ampliamente, pero puede presentarse con la tríada clásica de dolor abdominal, ascitis y agrandamiento del hígado . Por lo general, se observa en adultos más jóvenes, con una edad promedio en el momento del diagnóstico entre 35 y 40 años, y tiene una incidencia similar en hombres y mujeres. [2] El síndrome puede ser fulminante , agudo, crónico o asintomático. La presentación subaguda es la forma más común.
El síndrome agudo se presenta con dolor abdominal superior intenso rápidamente progresivo , coloración amarillenta de la piel y la parte blanca de los ojos , agrandamiento del hígado , agrandamiento del bazo , acumulación de líquido dentro de la cavidad peritoneal , enzimas hepáticas elevadas y eventualmente encefalopatía . El síndrome fulminante se presenta tempranamente con encefalopatía y ascitis. También puede haber muerte de las células hepáticas y acidosis láctica grave . A menudo hay agrandamiento del lóbulo caudado . La mayoría de los pacientes tienen una forma de síndrome de Budd-Chiari de aparición más lenta. Esto puede ser indoloro. Se puede formar un sistema de colaterales venosas alrededor de la oclusión que en las imágenes puede verse como una "tela de araña". Los pacientes pueden progresar a cirrosis y mostrar signos de insuficiencia hepática . [3]
La causa del síndrome de Budd-Chiari se puede encontrar en más del 80% de los pacientes. [12] Sin embargo, en el 20% de los casos, no se descubre ninguna causa subyacente. Estos casos se conocen como síndrome de Budd-Chiari idiopático. [2] En aproximadamente el 75% de los casos, existe un trastorno de hipercoagulabilidad subyacente, y un tercio de estas personas tiene dos o más trastornos de hipercoagulabilidad. [2]
El síndrome de Budd-Chiari primario se produce debido a una trombosis de la vena hepática. La causa más común se debe a la hipercoagulabilidad adquirida asociada con trastornos mieloproliferativos (que representan 40 a 50% de los casos). [13] [2] Otros trastornos de hipercoagulabilidad adquirida que pueden provocar el síndrome de Budd-Chiari incluyen el síndrome antifosfolípido y la hemoglobinuria paroxística nocturna , que son responsables del 10 al 12 % y del 7 al 12 % de los casos del síndrome de Budd-Chiari, respectivamente. [2] Los trastornos hereditarios de hipercoagulabilidad pueden provocar trombosis de la vena hepática y síndrome de Budd-Chiari. El factor V Leiden es responsable del 8% de los casos. [2] Otros trastornos hereditarios menos comunes que conducen a esta afección incluyen la mutación del factor II (3%), la deficiencia de proteína C (5%), la deficiencia de proteína S (4%) y la deficiencia de antitrombina III (1%). [2] [14] El síndrome de Budd-Chiari puede ser el signo de presentación de estos trastornos de hipercoagulabilidad.
El síndrome de Budd-Chiari secundario, que es muy raro en comparación con la variante primaria, se debe a la compresión de la vena hepática por una estructura externa (como un tumor o una poliquistosis renal ). [15]
El síndrome de Budd-Chiari también se observa en la tuberculosis , las redes venosas congénitas y ocasionalmente en la estenosis de la vena cava inferior .
Un factor de riesgo no genético importante es el uso de métodos anticonceptivos hormonales que contienen estrógenos , que está implicado en el 22% de los casos de síndrome de Budd-Chiari. [2] Otros factores de riesgo menos comunes incluyen enfermedades sistémicas como aspergilosis , enfermedad de Behçet , enfermedad del tejido conectivo , mastocitosis , enfermedad inflamatoria intestinal , infección por VIH , sarcoidosis o mieloma . [2] Medicamentos como dacarbazina , embarazo , traumatismo o cirugía abdominal reciente son otras causas. [16]
Las personas que tienen hemoglobinuria paroxística nocturna (HPN) parecen tener un riesgo especial de sufrir el síndrome de Budd-Chiari, más que otras formas de trombofilia : hasta el 39% desarrolla trombosis venosa, [17] y el 12% puede adquirir Budd-Chiari. [18]
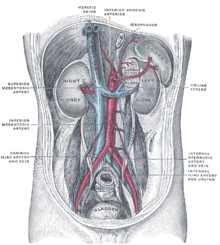
Cualquier obstrucción de la vasculatura venosa del hígado se denomina síndrome de Budd-Chiari, desde las vénulas hasta la aurícula derecha . Esto conduce a un aumento de la presión de la vena porta y de los sinusoides hepáticos a medida que se estanca el flujo sanguíneo. El aumento de la presión portal provoca un aumento de la filtración del líquido vascular con la formación de ascitis en el abdomen y flujo venoso colateral a través de venas alternativas que conducen a várices esofágicas, gástricas y rectales. La obstrucción también causa necrosis centrolobulillar y cambios grasos en los lóbulos periféricos debido a la isquemia. Si esta condición persiste de forma crónica se desarrollará lo que se conoce como hígado de nuez moscada . Puede ocurrir insuficiencia renal , tal vez debido a que el cuerpo detecta un estado de "llenación insuficiente" y la posterior activación de las vías renina - angiotensina y retención excesiva de sodio. [15]
El síndrome de Budd Chiari puede presentarse con enzimas hepáticas elevadas; La alanina aminotransferasa (ALT) y la aspartato aminotransferasa (AST) a menudo están elevadas en la fase aguda y luego disminuyen con el tiempo a medida que se desarrolla la enfermedad hepática crónica. [2] La disfunción hepática se puede medir indirectamente con pruebas de laboratorio, como un INR elevado , una disminución del nivel de albúmina y un nivel elevado de bilirrubina . [2]
Es esencial identificar y tratar la causa secundaria de la hipercoagulabilidad o el trastorno de hipercoagulabilidad primario que conduce al síndrome de Budd-Chiari. [2] Con respecto a las causas secundarias de hipercoagulabilidad, entre el 40% y el 50% de los casos de síndrome de Budd-Chiari se deben a trastornos mieloproliferativos , y cada una de estas afecciones tiene sus propios tratamientos específicos. [2] Un betabloqueante está indicado para la profilaxis contra el sangrado de las várices esofágicas y, según sea necesario, se pueden usar diuréticos en casos de sobrecarga de líquidos en personas con ascitis . [2] Se requiere anticoagulación para todos los pacientes con síndrome de Budd-Chiari, incluso si no se encuentra una causa de hipercoagulabilidad. [2] La warfarina es el anticoagulante preferido y mejor estudiado, pero también se pueden utilizar inhibidores directos del factor Xa . [2]
Muchos pacientes requerirán una intervención adicional. Algunas formas de Budd-Chiari pueden tratarse con derivaciones quirúrgicas (como la derivación portocava ) para desviar el flujo sanguíneo alrededor de la obstrucción o del propio hígado. Las derivaciones deben colocarse poco después del diagnóstico para obtener mejores resultados. [19] TIPS (derivación portosistémica intrahepática transyugular) ha reemplazado a la cirugía de derivación porque es menos invasiva y supera la obstrucción del flujo de salida intrahepático al desviar el flujo sanguíneo hepático y portal hacia la vena cava inferior. TIPS logra el mismo objetivo que una derivación quirúrgica pero tiene una menor mortalidad relacionada con el procedimiento, un factor que ha llevado a un crecimiento de su popularidad. Es muy eficaz en el tratamiento de la ascitis y en la prevención de mayores hemorragias por várices. [20] El procedimiento TIPS ha demostrado tener buenos resultados, con una tasa de supervivencia sin trasplante a cinco años del 78%. [2] Si todas las venas hepáticas están bloqueadas, se puede acceder a la vena porta a través de la parte intrahepática de la vena cava inferior, un procedimiento llamado DIPS (derivación portocava intrahepática directa).
Las oclusiones segmentarias de la vena cava inferior o la vena porta se pueden tratar con angioplastia transluminal percutánea en la que se pasa un globo a través de un alambre guía hasta el sitio de la obstrucción venosa y luego se infla para abrir la obstrucción; esto puede ir seguido de la colocación de un stent (ya sea colocación inmediata del stent o diferida (cuando el stent se coloca más tarde, si es necesario)). [21] [2]
El trasplante de hígado es un tratamiento eficaz para Budd-Chiari. Generalmente se reserva para pacientes con insuficiencia hepática fulminante , fallo de derivaciones o progresión de cirrosis que reduce la esperanza de vida a un año. [22] Las tasas de supervivencia en el síndrome de Budd-Chiari después del trasplante de hígado son del 76%, 71% y 68% después de 1, 5 y 10 años, respectivamente. [2] Se recomienda continuar el tratamiento anticoagulante después del trasplante de hígado, especialmente si la causa secundaria o primaria de hipercoagulabilidad aún está presente, y controlar la aparición de coágulos sanguíneos después del trasplante de hígado. [2]
El embarazo no está contraindicado en personas con síndrome de Budd Chiari y, si ocurre, se deben continuar los anticoagulantes con heparina de bajo peso molecular como agente preferido, ya que la warfarina es teratogénica (asociada con defectos congénitos). [2] El síndrome de Budd Chiari durante el embarazo se asocia con un mayor riesgo de aborto espontáneo y prematuridad . [2] Se recomienda la detección de várices esofágicas en el segundo trimestre, especialmente en aquellas que no reciben profilaxis con betabloqueantes. También se recomienda la detección de hipertensión portopulmonar a todas las pacientes embarazadas con síndrome de Budd Chiari. [2]
Varios estudios han intentado predecir la supervivencia de los pacientes con síndrome de Budd-Chiari. En general, casi dos tercios de los pacientes con Budd-Chiari están vivos a los 10 años. [19] Los indicadores de pronóstico negativo importantes incluyen ascitis, encefalopatía, puntuaciones elevadas de Child-Pugh , tiempo de protrombina elevado y niveles séricos alterados de diversas sustancias ( sodio , creatinina , albúmina y bilirrubina ). La supervivencia también depende en gran medida de la causa subyacente del síndrome de Budd-Chiari. Por ejemplo, un paciente con un trastorno mieloproliferativo subyacente puede progresar a leucemia aguda, independientemente del síndrome de Budd-Chiari. [23]
Lleva el nombre de George Budd , [24] [25] un médico británico, y Hans Chiari , [26] un patólogo austriaco.