La radiculopatía (del latín radix 'raíz'; del griego antiguo πάθος (pathos) 'sufrimiento'), también conocida comúnmente como nervio pinzado , se refiere a un conjunto de afecciones en las que uno o más nervios se ven afectados y no funcionan correctamente (un neuropatía ). La radiculopatía puede provocar dolor ( dolor radicular ), debilidad, alteración de la sensación ( parestesia ) o dificultad para controlar músculos específicos. [1] Los nervios pinzados surgen cuando el hueso o tejido circundante, como cartílago, músculos o tendones, ejercen presión sobre el nervio e interrumpen su función. [2]
En una radiculopatía, el problema ocurre en o cerca de la raíz del nervio, poco después de su salida de la médula espinal . Sin embargo, el dolor u otros síntomas a menudo se irradian a la parte del cuerpo a la que llega ese nervio . Por ejemplo, un pinzamiento de una raíz nerviosa en el cuello puede producir dolor y debilidad en el antebrazo. Asimismo, un pinzamiento en la zona lumbar o lumbar - sacra puede manifestarse con síntomas en el pie.
El dolor radicular que resulta de una radiculopatía no debe confundirse con el dolor referido , que es diferente tanto en mecanismo como en características clínicas. La polirradiculopatía se refiere a la afección en la que se afecta más de una raíz nerviosa espinal .
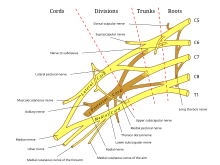
La radiculopatía suele ser causada por la compresión mecánica de una raíz nerviosa, generalmente en el agujero de salida o en el receso lateral . Puede ser secundario a una hernia de disco intervertebral (más comúnmente a nivel de C7 y luego de C6), enfermedad degenerativa del disco , osteoartritis , degeneración/hipertrofia de las articulaciones facetarias , hipertrofia de ligamentos , espondilolistesis o una combinación de estos factores. [3] [4] Otras posibles causas de radiculopatía incluyen enfermedad neoplásica , infecciones como culebrilla , VIH o enfermedad de Lyme , absceso epidural espinal , hematoma epidural espinal , neuropatía diabética proximal , quistes de Tarlov o, más raramente, sarcoidosis , aracnoiditis , síndrome de médula espinal anclada o mielitis transversa . [3] [ se necesita verificación ]
La exposición repetida y prolongada (5 años o más) a determinadas actividades relacionadas con el trabajo puede poner a las personas en riesgo de desarrollar radiculopatía lumbosacra. [5] Estos comportamientos pueden incluir trabajo físicamente exigente, agacharse o girar el tronco, levantar y cargar, o una combinación de estas actividades. [5]
Las causas menos comunes de radiculopatía incluyen lesiones causadas por tumores (que pueden comprimir las raíces nerviosas localmente) y diabetes (que efectivamente pueden causar isquemia o falta de flujo sanguíneo a los nervios). [ cita médica necesaria ]


Signos y síntomas
La radiculopatía es un diagnóstico comúnmente realizado por médicos de especialidades de atención primaria, ortopedia , fisiatría y neurología . El diagnóstico puede ser sugerido por síntomas de dolor, entumecimiento , parestesia y debilidad en un patrón consistente con la distribución de una raíz nerviosa particular , como la ciática . [6] [7] También puede haber dolor de cuello o de espalda. [ cita médica necesaria ] El examen físico puede revelar déficits motores y sensoriales en la distribución de una raíz nerviosa. En el caso de radiculopatía cervical , la prueba de Spurling puede provocar o reproducir síntomas que se irradian hacia el brazo. De manera similar, en el caso de radiculopatía lumbosacra, una maniobra de elevación de la pierna estirada o una prueba de estiramiento del nervio femoral pueden demostrar síntomas radiculopáticos en la pierna. [3] Los reflejos tendinosos profundos (también conocidos como reflejo de estiramiento ) pueden estar disminuidos o ausentes en áreas inervadas por una raíz nerviosa en particular. [ cita necesaria ]
El diagnóstico suele implicar electromiografía y punción lumbar . [3] La culebrilla es más común entre los ancianos y los inmunocomprometidos; Por lo general (pero no siempre), el dolor va seguido de la aparición de una erupción con pequeñas ampollas a lo largo de un solo dermatoma . [3] Puede confirmarse mediante pruebas rápidas de laboratorio. [8] La radiculopatía aguda de Lyme sigue a un historial de actividades al aire libre durante los meses más cálidos en hábitats probables de garrapatas en las 1 a 12 semanas anteriores. [9] En los EE. UU., Lyme es más común en Nueva Inglaterra y los estados del Atlántico Medio y en partes de Wisconsin y Minnesota , pero se está expandiendo a otras áreas. [10] [11] La primera manifestación suele ser una erupción expansiva posiblemente acompañada de síntomas similares a los de la gripe. La radiculopatía de Lyme suele empeorar por la noche y se acompaña de alteraciones extremas del sueño, meningitis linfocítica con dolor de cabeza variable y sin fiebre y, en ocasiones, parálisis facial o carditis de Lyme . [12] Lyme también puede causar una radiculopatía crónica más leve un promedio de 8 meses después de la enfermedad aguda. [3] Lyme se puede confirmar mediante pruebas de anticuerpos en sangre y posiblemente mediante punción lumbar . [9] [3] Si están presentes, las condiciones anteriores deben tratarse inmediatamente. [3]
Aunque la mayoría de los casos de radiculopatía son compresivos y se resuelven con tratamiento conservador dentro de 4 a 6 semanas, las pautas para el manejo de la radiculopatía recomiendan excluir primero las posibles causas que, aunque raras, requieren atención inmediata, entre ellas las siguientes. El síndrome de cola de caballo debe investigarse en caso de anestesia en silla de montar , pérdida del control de la vejiga o los intestinos o debilidad en las piernas. [3] Se debe sospechar cáncer si hay antecedentes de cáncer, pérdida de peso inexplicable o dolor lumbar que no disminuye al acostarse o no remite. [3] El absceso epidural espinal es más común entre personas con diabetes mellitus o inmunocomprometidos , que usan medicamentos intravenosos o se sometieron a cirugía de columna , inyección o catéter ; normalmente causa fiebre , leucocitosis y aumento de la velocidad de sedimentación globular . [3] Si se sospecha alguno de los anteriores, se recomienda realizar una resonancia magnética urgente para su confirmación. [3] La neuropatía diabética proximal generalmente afecta a personas de mediana edad y mayores con diabetes mellitus tipo 2 bien controlada ; El inicio es repentino y causa dolor, generalmente en múltiples dermatomas, seguido rápidamente de debilidad. [ cita necesaria ]
Investigaciones
Si los síntomas no mejoran después de 4 a 6 semanas de tratamiento conservador, o si la persona tiene más de 50 años, se recomiendan más pruebas. [3] El Colegio Americano de Radiología recomienda que la radiografía de proyección es el estudio inicial más apropiado en todos los pacientes con dolor de cuello crónico. [13] Dos pruebas de diagnóstico adicionales que pueden ser de utilidad son la resonancia magnética y las pruebas de electrodiagnóstico. La resonancia magnética (MRI) de la porción de la columna donde se sospecha radiculopatía puede revelar evidencia de cambios degenerativos, enfermedad artrítica u otra lesión explicativa responsable de los síntomas del paciente. Las pruebas de electrodiagnóstico, que consisten en NCS ( estudio de conducción nerviosa ) y EMG ( electromiografía ), también son una poderosa herramienta de diagnóstico que puede mostrar lesión de la raíz nerviosa en áreas sospechosas. En los estudios de conducción nerviosa, se puede observar un patrón de potencial de acción del músculo compuesto disminuido y potencial de acción del nervio sensitivo normal, dado que la lesión es proximal al ganglio de la raíz posterior . La EMG con aguja es la parte más sensible de la prueba y puede revelar denervación activa en la distribución de la raíz nerviosa afectada y unidades motoras voluntarias de apariencia neurogénica en radiculopatías más crónicas. Dado el papel clave de las pruebas de electrodiagnóstico en el diagnóstico de radiculopatías agudas y crónicas, la Asociación Estadounidense de Medicina Neuromuscular y Electrodiagnóstico ha publicado pautas de práctica basadas en evidencia para el diagnóstico de radiculopatías cervicales y lumbosacras. [14] [15] La Asociación Estadounidense de Medicina Neuromuscular y Electrodiagnóstico también participó en la campaña Choosing Wisely y varias de sus recomendaciones se relacionan con qué pruebas son innecesarias para el dolor de cuello y espalda. [dieciséis]
Idealmente, un tratamiento eficaz tiene como objetivo resolver la causa subyacente y restablecer la función normal de la raíz nerviosa. El tratamiento conservador puede incluir reposo en cama , fisioterapia o simplemente continuar con las actividades habituales; Para el dolor, se pueden recetar medicamentos antiinflamatorios no esteroides , no opioides o, en algunos casos, analgésicos narcóticos. [3] Una revisión sistemática encontró evidencia de calidad moderada de que la manipulación espinal es efectiva para el tratamiento de la radiculopatía lumbar aguda [17] y la radiculopatía cervical. [18] Sólo se encontró evidencia de bajo nivel que respalda la manipulación espinal para el tratamiento de radiculopatías lumbares crónicas, y no se encontró evidencia para el tratamiento de la radiculopatía torácica. [17] La evidencia también respalda la consideración de la inyección epidural de esteroides con anestésico local para mejorar tanto el dolor como la función en casos de radiculopatía lumbosacra. [19]

Con una lesión reciente (por ejemplo, una que ocurrió hace una semana), aún no está indicada una derivación formal a fisioterapia. A menudo, las lesiones leves a moderadas se resolverán o mejorarán enormemente en las primeras semanas. Además, los pacientes con lesiones agudas suelen sentir demasiado dolor como para participar eficazmente en la fisioterapia tan pronto después de la lesión. Generalmente se recomienda esperar de dos a tres semanas antes de comenzar la fisioterapia formal. En una lesión aguda que produce radiculopatía lumbosacra, la primera línea de tratamiento debe ser el tratamiento conservador, como paracetamol y AINE . [1]
Los ejercicios terapéuticos se utilizan frecuentemente en combinación con muchas de las modalidades mencionadas anteriormente y con grandes resultados. Hay una variedad de regímenes de ejercicio disponibles en el tratamiento del paciente. Un régimen de ejercicio debe modificarse según las capacidades y debilidades del paciente. [20] La estabilización de la región cervicotorácica es útil para limitar el dolor y prevenir nuevas lesiones. Los aparatos ortopédicos de soporte cervical y lumbar generalmente no están indicados para la radiculopatía y pueden provocar debilidad de la musculatura de soporte. [21] La primera parte del procedimiento de estabilización es lograr un rango de movimiento completo sin dolor que se puede lograr mediante ejercicios de estiramiento. Posteriormente, se debe diseñar un programa de ejercicios de fortalecimiento para restaurar la musculatura cervical , de la cintura escapular y de la parte superior del tronco desacondicionadas . [22] A medida que disminuye la dependencia del collarín, se debe introducir un régimen de ejercicio isométrico . [ cita médica necesaria ] Este es un método preferido de ejercicio durante la fase subaguda porque resiste la atrofia y es menos probable que exacerbe la afección. Se utilizan ejercicios de resistencia en un solo plano contra la flexión, extensión, flexión y rotación cervical. [ cita necesaria ]
Si bien los enfoques conservadores para la rehabilitación son ideales, algunos pacientes no mejoran y la cirugía sigue siendo una opción. [23] Se puede recomendar la cirugía a los pacientes con grandes protuberancias del disco cervical; sin embargo, en la mayoría de los casos, el tratamiento conservador ayudará a que la hernia retroceda de forma natural. [24] Los neurocirujanos y cirujanos ortopédicos pueden considerar procedimientos como la foraminotomía , laminotomía o discectomía . En cuanto a las intervenciones quirúrgicas para la radiculopatía cervical, el procedimiento de discectomía y fusión cervical anterior se realiza con más frecuencia que el procedimiento de foraminotomía cervical posterior. [25] Sin embargo, es probable que ambos procedimientos sean igualmente efectivos y sin diferencias significativas en sus tasas de complicaciones. [25]
La radiculopatía cervical tiene una tasa de incidencia anual de 107,3 por 100.000 para hombres y 63,5 por 100.000 para mujeres, mientras que la radiculopatía lumbar tiene una prevalencia de aproximadamente el 3-5% de la población. [26] [27] Según las Estadísticas Nacionales de radiculopatía cervical de 2010 de la AHRQ , el grupo de edad más afectado es el de 45 a 64 años con el 51,03% de los incidentes. [ cita necesaria ] Las mujeres se ven afectadas con más frecuencia que los hombres y representan el 53,69% de los casos. El seguro privado fue el pagador en el 41,69% de las incidencias seguido de Medicare con el 38,81%. En el 71,61% de los casos se consideró que los ingresos de los pacientes no eran bajos para su código postal. Además, más del 50% de los pacientes vivían en grandes áreas metropolitanas (centro de la ciudad o suburbios). El Sur es la región más afectada de Estados Unidos con el 39,27% de los casos. Según un estudio realizado en Minnesota, la manifestación más común de este conjunto de afecciones es la monorradiculopatía C7, seguida de la C6. [28]