
Medicare Parte D , también llamado beneficio de medicamentos recetados de Medicare , es un programa opcional del gobierno federal de los Estados Unidos para ayudar a los beneficiarios de Medicare a pagar los medicamentos recetados autoadministrados . [1] La Parte D se promulgó como parte de la Ley de Modernización de Medicare de 2003 y entró en vigencia el 1 de enero de 2006. Según el programa, los beneficios de medicamentos son proporcionados por planes de seguro privados que reciben primas tanto de los afiliados como del gobierno. Los planes de la Parte D generalmente pagan la mayor parte del costo de las recetas surtidas por sus afiliados. [2] Sin embargo, los planes luego reciben un reembolso por gran parte de este costo a través de reembolsos pagados por los fabricantes y las farmacias. [3]
Los afiliados a la Parte D cubren una parte de sus propios gastos de medicamentos pagando una parte de los costos compartidos . La cantidad de la parte de costos que paga un afiliado depende del costo minorista del medicamento adquirido, las reglas de su plan y si es elegible para subsidios federales adicionales basados en los ingresos. Antes de 2010, los afiliados debían pagar el 100% de sus costos minoristas de medicamentos durante la fase de brecha de cobertura , comúnmente conocida como el "agujero de dona". La legislación posterior, incluida la Ley de Atención Médica Asequible , "cerró" el agujero de dona desde la perspectiva de los beneficiarios, en gran medida a través de la creación de un programa de descuento del fabricante. [4]
En 2019, aproximadamente tres cuartas partes de los afiliados a Medicare obtuvieron cobertura de medicamentos a través de la Parte D. [5] Los gastos del programa fueron de 102 mil millones de dólares, lo que representó el 12% del gasto de Medicare. [6] A través del programa de la Parte D, Medicare financia más de un tercio del gasto en medicamentos recetados al por menor en los Estados Unidos. [7]
Para inscribirse en la Parte D, los beneficiarios de Medicare también deben estar inscritos en la Parte A o la Parte B. Los beneficiarios pueden participar en la Parte D a través de un plan de medicamentos recetados independiente o a través de un plan Medicare Advantage que incluya beneficios de medicamentos recetados. [8] Los beneficiarios pueden inscribirse directamente a través del patrocinador del plan o a través de un intermediario. Los beneficiarios de Medicare que retrasen la inscripción en la Parte D pueden tener que pagar una multa por inscripción tardía. [9] En 2019, 47 millones de beneficiarios estaban inscritos en la Parte D, lo que representa tres cuartas partes de los beneficiarios de Medicare. [5]
Los beneficios de la Parte D se brindan a través de planes privados aprobados por el gobierno federal. La cantidad de planes ofrecidos varía según la zona geográfica, pero un afiliado típico tendrá docenas de opciones para elegir. [10] Aunque los planes están restringidos por numerosos requisitos del programa, los planes varían de muchas maneras. Entre otros factores, los afiliados a menudo comparan primas, medicamentos cubiertos y políticas de costos compartidos al seleccionar un plan.
Medicare ofrece una herramienta interactiva en línea [11] que permite comparar la cobertura y los costos de todos los planes en un área geográfica. La herramienta permite a los usuarios ingresar su propia lista de medicamentos y luego calcula proyecciones personalizadas de los costos anuales del afiliado en cada opción de plan. Los planes deben enviar actualizaciones de datos quincenales que Medicare utiliza para mantener esta herramienta actualizada durante todo el año.
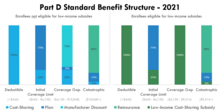
La Parte D incluye un "beneficio estándar" definido por ley que se actualiza anualmente. Todos los patrocinadores de la Parte D deben ofrecer un plan que siga el beneficio estándar. El beneficio estándar se define en términos de la estructura de beneficios y sin obligar a los medicamentos que deben estar cubiertos. Por ejemplo, según el beneficio estándar de 2020, los beneficiarios primero pagan un monto de coaseguro del 100 % hasta un deducible de $435. [12] En segundo lugar, los beneficiarios pagan un monto de coaseguro del 25 % hasta un umbral de desembolso personal de $6350. En la fase final de beneficios, los beneficiarios pagan el monto mayor entre un monto de coaseguro del 5 % o un monto de copago nominal. Estas tres fases de beneficios se conocen como Deducible, Límite de cobertura inicial y Fase catastrófica.
El "umbral de desembolso personal" no es un límite para los gastos de desembolso personal, ya que los beneficiarios continúan acumulando gastos de participación en los costos en la fase catastrófica. En 2020, los beneficiarios normalmente alcanzarían este umbral cuando su gasto en medicamentos minoristas se acercara a los $10,000. Cuando los pacientes ingresan a la fase catastrófica, la cantidad que han pagado en concepto de participación en los costos suele ser mucho menor que el umbral de desembolso personal. Esto se debe a que el beneficio estándar requiere que los planes incluyan montos adicionales, como descuentos del fabricante, al determinar si se ha alcanzado el umbral de desembolso personal.
Los patrocinadores de la Parte D también pueden ofrecer planes que difieran del beneficio estándar, siempre que estas estructuras de beneficios alternativos no resulten en un mayor costo compartido promedio. En la práctica, la mayoría de los afiliados no eligen los planes de beneficios estándar, sino que optan por planes sin deducibles y con copagos de medicamentos escalonados en lugar de coaseguro. [8] Los afiliados deben pagar una prima adicional para inscribirse en un plan con un costo compartido menor que el beneficio estándar, y esta cantidad adicional no está subsidiada por el gobierno federal.
Antes de 2010, el beneficio estándar incluía una fase de brecha de cobertura en la que, después de acumular un gasto significativo, los beneficiarios con costos relativamente altos debían pagar un monto de coaseguro del 100% hasta que ingresaban en la fase catastrófica. Esta fase de brecha de cobertura se conoce comúnmente como "el agujero de donut". A partir de la Ley de Atención Médica Asequible , la participación en los costos en la fase de brecha de cobertura se ha reducido gradualmente. A pesar de que ya no se activa una participación en los costos elevada, la fase de brecha de cobertura continúa existiendo para otros fines administrativos.
En 2020, la prima mensual promedio de la Parte D en todos los planes fue de $27. [13] Las primas de los PDP independientes son 3 veces más altas que las primas de los MA-PD, ya que los planes Medicare Advantage a menudo usan reembolsos federales para reducir las primas de la cobertura de medicamentos. [14] Los afiliados generalmente pagan sus primas directamente a los planes, aunque pueden optar por que sus primas se deduzcan automáticamente de sus cheques del Seguro Social.
Los planes ofrecen primas competitivas para atraer a los afiliados. Las primas deben cubrir el costo tanto de la responsabilidad del plan como del subsidio de reaseguro. De 2017 a 2020, a pesar del aumento del gasto en medicamentos per cápita, las primas disminuyeron un 16 %. [13] [15] Los planes han podido reducir las primas negociando mayores descuentos con los fabricantes y las farmacias. Entre 2017 y 2020, el porcentaje de los costos de los medicamentos que se devolvieron a los planes aumentó del 22 % al 28 %. [16] Además, en 2019 se modificó el beneficio estándar para aumentar los descuentos obligatorios de los fabricantes en la brecha de cobertura. [17] [18]
La Parte D aplica una calificación comunitaria , en la que a todos los inscritos en un plan se les asigna la misma prima. Los inscritos pagan más en primas si se inscriben en planes con un costo más alto que el promedio o en planes que ofrecen beneficios mejorados. Al igual que en la Parte B, los inscritos con ingresos más altos deben pagar una prima adicional. A los inscritos con ingresos bajos se les puede reducir o eliminar la prima si califican para el subsidio de prima para bajos ingresos.
En 2022, los costos de los planes independientes de la Parte D en los 10 principales mercados de EE. UU. oscilaron entre un mínimo de $6,90 por mes (Dallas y Houston) y hasta $160,20 por mes (San Francisco). Un estudio de la Asociación Estadounidense de Seguros Suplementarios de Medicare informó los costos más bajos y más altos del Plan D de Medicare para 2022 [19] para los 10 principales mercados.
El Subsidio de Medicamentos para Jubilados (RDS, por sus siglas en inglés) es un programa que brinda asistencia financiera a los empleadores que ofrecen cobertura de medicamentos recetados a sus jubilados. El subsidio es una característica de la Parte D de Medicare, diseñada para ayudar a los jubilados a acceder a medicamentos recetados asequibles. [20]
Los beneficiarios con ingresos inferiores al 150% de la línea de pobreza tienen derecho a recibir el subsidio para personas de bajos ingresos, que ayuda a pagar las primas y los costos compartidos. Según el nivel de ingresos y los activos, algunos beneficiarios tienen derecho a recibir el subsidio completo para personas de bajos ingresos, mientras que otros tienen derecho a recibir un subsidio parcial. Todos los beneficiarios del subsidio para personas de bajos ingresos siguen pagando montos de copago pequeños.
Los afiliados de bajos ingresos tienden a tener más enfermedades crónicas que otros afiliados. [21] Los afiliados de bajos ingresos que reciben subsidios representan aproximadamente una cuarta parte de la inscripción, [22] pero aproximadamente la mitad del gasto en medicamentos minoristas del programa. [2] Casi el 30% del gasto federal en la Parte D se destina a pagar el subsidio para bajos ingresos. [23]
Además de recibir subsidios para primas y costos compartidos, ciertas reglas del programa se aplican de manera diferente para los beneficiarios del subsidio de bajos ingresos. Los beneficiarios del subsidio de bajos ingresos están exentos del Programa de Descuento de Fabricantes para la Brecha de Cobertura. Los beneficiarios del subsidio de bajos ingresos también pueden cambiar de plan con mayor frecuencia que otros beneficiarios. [24]
Si bien los Centros de Servicios de Medicare y Medicaid (CMS) no cuentan con un formulario establecido, la cobertura de medicamentos de la Parte D excluye los medicamentos no aprobados por la Administración de Alimentos y Medicamentos , los medicamentos que no están disponibles con receta para su compra en los Estados Unidos y los medicamentos para los cuales estarían disponibles los pagos bajo la Parte B. [25]
La cobertura de la Parte D excluye medicamentos o clases de medicamentos que pueden estar excluidos de la cobertura de Medicaid . Estos pueden incluir:
Si bien estos medicamentos están excluidos de la cobertura básica de la Parte D, los planes de medicamentos pueden incluirlos como un beneficio complementario, siempre que cumplan con la definición de medicamento de la Parte D. Sin embargo, los planes que cubren medicamentos excluidos no pueden trasladar esos costos a Medicare, y los planes deben reembolsar a CMS si se descubre que han facturado a Medicare en estos casos. [26]
Los planes de la Parte D no están obligados a pagar todos los medicamentos cubiertos por la Parte D. [27] Ellos establecen sus propios formularios, o lista de medicamentos cubiertos por los cuales harán el pago, siempre y cuando CMS no considere que el formulario y la estructura de beneficios desalienten la inscripción de ciertos beneficiarios de Medicare. Los planes de la Parte D que siguen las clases y categorías del formulario establecidas por la Farmacopea de los Estados Unidos pasarán la primera prueba de discriminación. Los planes pueden cambiar los medicamentos en su formulario durante el transcurso del año con 60 días de aviso a las partes afectadas.
Las principales diferencias entre los formularios de los diferentes planes de la Parte D se relacionan con la cobertura de los medicamentos de marca. Por lo general, el formulario de cada plan está organizado en niveles, y cada nivel está asociado con un monto de copago establecido. La mayoría de los formularios tienen entre 3 y 5 niveles. Cuanto más bajo sea el nivel, menor será el copago. Por ejemplo, el Nivel 1 podría incluir todos los medicamentos genéricos preferidos del Plan, y cada medicamento dentro de este nivel podría tener un copago de $5 a $10 por receta. El Nivel 2 podría incluir los medicamentos de marca preferidos del Plan con un copago de $40 a $50, mientras que el Nivel 3 puede estar reservado para medicamentos de marca no preferidos que están cubiertos por el plan con un copago más alto, quizás de $70 a $100. Los niveles 4 y superiores generalmente contienen medicamentos especializados , que tienen los copagos más altos porque generalmente son más caros. Para 2011, en los Estados Unidos, un número creciente de planes de seguro médico de la Parte D de Medicare habían agregado el nivel de especialidad . [28] : 1

Cuando se promulgó en 1965, Medicare incluía la cobertura de medicamentos administrados por médicos, pero no de medicamentos recetados autoadministrados. Si bien algunos borradores anteriores de la legislación de Medicare incluían un beneficio de medicamentos para pacientes ambulatorios, esas disposiciones se eliminaron debido a preocupaciones presupuestarias. [29] En respuesta a las críticas sobre esta omisión, el presidente Lyndon Johnson ordenó la formación del Grupo de trabajo sobre medicamentos recetados . [30] El Grupo de trabajo realizó una revisión exhaustiva del mercado estadounidense de medicamentos recetados e informó que muchos estadounidenses de edad avanzada tenían dificultades para pagar sus medicamentos. [31]
A pesar de las conclusiones y recomendaciones del Grupo de Trabajo, los esfuerzos iniciales para crear un beneficio de medicamentos para pacientes ambulatorios de Medicare no tuvieron éxito. En 1988, la Ley de Cobertura Catastrófica de Medicare amplió temporalmente los beneficios del programa para incluir medicamentos autoadministrados. [32] Sin embargo, esta legislación fue derogada sólo un año después, en parte debido a las preocupaciones sobre los aumentos de las primas. El Plan de Reforma de Salud de Clinton de 1993 también incluyó un beneficio de medicamentos para pacientes ambulatorios, pero ese esfuerzo de reforma finalmente fracasó debido a la falta de apoyo público. [33]
En las décadas posteriores a la aprobación de Medicare, el gasto en medicamentos recetados aumentó y se financió cada vez más mediante pagos de terceros. Después de una era de crecimiento modesto, el gasto en medicamentos per cápita comenzó a crecer rápidamente en la década de 1980. [34] Este crecimiento fue impulsado en parte por el lanzamiento de muchos "medicamentos superventas" de miles de millones de dólares como Lipitor , Celebrex y Zoloft . [35] En el momento de la aprobación de Medicare, más del 90% del gasto en medicamentos se pagaba de bolsillo. [34] Durante los siguientes 35 años, el pago de terceros por medicamentos recetados se hizo cada vez más común. A fines del siglo, menos de un tercio del gasto en medicamentos se pagaba de bolsillo. A pesar de la ausencia de un beneficio de medicamentos de Medicare, aproximadamente el 70% de los inscritos en Medicare obtuvieron cobertura de medicamentos a través de otros medios, a menudo a través de un empleador o Medicaid . [36]
Medicare comenzó a ofrecer cobertura subsidiada de medicamentos para pacientes ambulatorios a mediados de la década de 2000. En las elecciones presidenciales de 2000, tanto los candidatos demócratas como los republicanos hicieron campaña con la promesa de utilizar el superávit presupuestario federal proyectado para financiar un nuevo programa de derecho a medicamentos de Medicare. [37] Después de su victoria electoral, el presidente George W. Bush promovió una visión general de utilizar planes de salud privados para proporcionar cobertura de medicamentos a los beneficiarios de Medicare. [30] En lugar de exigir que el plan fuera neutral en términos presupuestarios, el presidente Bush apoyó hasta $400 mil millones en nuevos gastos para el programa. En 2003, el presidente Bush firmó la Ley de Modernización de Medicare , que autorizó la creación del programa Medicare Parte D. El programa se implementó en 2006.
Para mantener las proyecciones de costos del plan por debajo de la restricción de $400 mil millones establecida por el liderazgo, los formuladores de políticas idearon el infame " agujero de donut ". Después de exceder un deducible modesto , los beneficiarios pagarían el 25% de participación en los costos de los medicamentos cubiertos. [30] Sin embargo, una vez que su gasto alcanzara un "límite de cobertura inicial", originalmente establecido en $2,250, su participación en los costos volvería al 100% del costo del medicamento. Esta pérdida de cobertura continuaría hasta que el paciente superara un umbral de desembolso personal. Los beneficiarios a menudo se confundían con este diseño complicado, [38] y la investigación encontró consistentemente que esta brecha de cobertura reducía la adherencia a la medicación . [39] [40] [41] La Ley de Atención Médica Asequible y la legislación posterior eliminaron gradualmente la brecha de cobertura desde la perspectiva de los beneficiarios. A partir de 2020, la participación en los costos de los beneficiarios en los medicamentos cubiertos nunca excede el 25% del costo del medicamento después de que un afiliado alcanza su deducible. [42]
En 2019, el gasto total en medicamentos de los beneficiarios de la Parte D de Medicare fue de unos 180.000 millones de dólares. [43] Un tercio de esta cantidad, unos 120.000 millones de dólares, fue pagada por los planes de medicamentos recetados. Este monto de pasivo del plan fue parcialmente compensado por unos 50.000 millones de dólares en descuentos, principalmente en forma de reembolsos de fabricantes y farmacias. [16] Esto implicó un pasivo neto del plan (es decir, neto de descuentos) de aproximadamente 70.000 millones de dólares. Para financiar este costo, los planes recibieron aproximadamente 50.000 millones de dólares en subsidios federales de reaseguro, 10.000 millones de dólares en subsidios federales directos y 10.000 millones de dólares en primas de los afiliados. [23]
Además de los 60.000 millones de dólares pagados en subsidios federales para seguros, el gobierno federal también pagó alrededor de 30.000 millones de dólares en subsidios para compartir costos para los afiliados de bajos ingresos. [23] El gobierno federal también recaudó aproximadamente 20.000 millones de dólares en ingresos compensatorios. Estas compensaciones incluyeron tanto pagos estatales hechos en nombre de los beneficiarios de Medicare que también califican para los beneficios completos de Medicaid como primas adicionales pagadas por los afiliados de altos ingresos. Después de contabilizar estas compensaciones, el costo federal neto de la Parte D fue de alrededor de 70.000 millones de dólares. [44]
Un estudio de 2008 concluyó que el porcentaje de beneficiarios de Medicare que informaron que renunciaban a medicamentos debido al costo disminuyó con la Parte D, del 15,2% en 2004 y el 14,1% en 2005 al 11,5% en 2006. El porcentaje de quienes informaron que se saltaban otras necesidades básicas para pagar los medicamentos también disminuyó, del 10,6% en 2004 y el 11,1% en 2005 al 7,6% en 2006. Los beneficiarios más enfermos no informaron ninguna reducción, pero fueron menos los que informaron que renunciaban a otras necesidades para pagar los medicamentos. [46] [47]
Un estudio paralelo encontró que los beneficiarios de la Parte D se saltan dosis o cambian a medicamentos más baratos y que muchos no entienden el programa. [46] Otro estudio encontró que la Parte D resultó en aumentos modestos en el uso promedio de medicamentos y disminuciones en los gastos promedio de bolsillo. [48] Estudios posteriores del mismo grupo de investigadores encontraron que el impacto neto entre los beneficiarios fue una disminución en el uso de medicamentos genéricos. [49]
Un estudio adicional concluye que, si bien se observó una reducción sustancial de los costos de bolsillo y un aumento moderado de la utilización entre los beneficiarios de Medicare durante el primer año después de la Parte D, no hubo evidencia de una mejora en el uso del departamento de emergencias, las hospitalizaciones o la utilidad de salud basada en preferencias para aquellos elegibles para la Parte D durante su primer año de implementación. [50] También se encontró que no hubo cambios significativos en las tendencias de los gastos de bolsillo de los elegibles dobles, los gastos mensuales totales, los días de píldoras o el número total de recetas debido a la Parte D. [51]
Un estudio de 2020 concluyó que la Parte D de Medicare provocó una marcada reducción en la cantidad de personas mayores de 65 años que trabajaban a tiempo completo. Los autores afirman que esto es una prueba de que antes del cambio, las personas evitaban jubilarse para mantener el seguro médico proporcionado por el empleador. [52] [53]
El gobierno federal no tiene permitido negociar los precios de los medicamentos de la Parte D con las compañías farmacéuticas, como lo hacen las agencias federales en otros programas. Numerosos críticos consideran que esto es una mala administración de los fondos de los contribuyentes, mientras que los defensores sostienen que permitir la negociación de precios podría inhibir la innovación al reducir las ganancias de las compañías farmacéuticas. [54] Se ha estimado que el Departamento de Asuntos de Veteranos , al que se le permite negociar los precios de los medicamentos y establecer un formulario, paga entre un 40% [55] y un 58% [56] menos por los medicamentos, en promedio, que la Parte D. Por otro lado, el VA solo cubre aproximadamente la mitad de las marcas que cubre un plan típico de la Parte D.
Parte del problema es que Medicare no paga los medicamentos de la Parte D, por lo que no tiene influencia real. Los proveedores de medicamentos de la Parte D están utilizando la influencia de las aseguradoras privadas, que generalmente son un grupo más grande de consumidores que los aproximadamente 40 millones que realmente utilizan las Partes A y B de Medicare para recibir atención médica.
Aunque ahora existen versiones genéricas de medicamentos [que se recetan con frecuencia a los ancianos], los planes ofrecidos por tres de las cinco aseguradoras [ejemplares de la Parte D de Medicare] excluyen actualmente algunos o todos estos medicamentos de sus formularios. ... Además, los precios de las versiones genéricas no son sustancialmente más bajos que sus equivalentes de marca. El precio más bajo de la simvastatina (Zocor genérico) 20 mg es un 706 por ciento más caro que el precio de VA para Zocor de marca. El precio más bajo de sertralina HCl (Zoloft genérico) es un 47 por ciento más caro que el precio de VA para Zoloft de marca".
— Families USA 2007 "No hay ganga: los planes de medicamentos de Medicare ofrecen precios elevados"
Al calcular cuánto dinero se podría ahorrar si se hubiera permitido a Medicare negociar los precios de los medicamentos, el economista Dean Baker ofrece un "escenario de alto costo más conservador" de 332 mil millones de dólares entre 2006 y 2013 (aproximadamente 50 mil millones de dólares al año). El economista Joseph Stiglitz, en su libro titulado El precio de la desigualdad , estimó un "escenario de costo medio" de 563 mil millones de dólares en ahorros "para el mismo período presupuestario". [57] : 48
El ex congresista Billy Tauzin , republicano por Luisiana, que dirigió el proyecto de ley en la Cámara de Representantes, se jubiló poco después y aceptó un trabajo de 2 millones de dólares al año como presidente de Pharmaceutical Research and Manufacturers of America (PhRMA), el principal grupo de presión de la industria. El jefe de Medicare, Thomas Scully , que amenazó con despedir al actuario jefe de Medicare, Richard Foster, si informaba de cuánto costaría realmente el proyecto de ley, estaba negociando un nuevo trabajo como lobista farmacéutico mientras el proyecto de ley se tramitaba en el Congreso. [58] [59] 14 asistentes del Congreso renunciaron a sus trabajos para trabajar en grupos de presión relacionados inmediatamente después de la aprobación del proyecto de ley. [60]
En respuesta, el grupo de expertos pro libre mercado Manhattan Institute publicó un informe del profesor Frank Lichtenberg que decía que el Formulario Nacional del VA excluye muchos medicamentos nuevos. Sólo el 38% de los medicamentos aprobados en la década de 1990 y el 19% de los medicamentos aprobados desde 2000 estaban en el formulario. [ cita requerida ]
En 2012, el plan exigía a los beneficiarios de Medicare cuyos costos totales de medicamentos alcanzaran los 2.930 dólares que pagaran el 100% de los costos de los medicamentos recetados hasta que se gastaran de su bolsillo 4.700 dólares (los montos límite reales cambian de un año a otro y de un plan a otro, y muchos planes ofrecían una cobertura limitada durante esta fase). Si bien esta brecha de cobertura no afecta a la mayoría de los participantes del programa, alrededor del 25% de los beneficiarios inscritos en planes estándar se encuentran en esta brecha. [61]
Como candidato, Barack Obama propuso "cerrar el 'agujero de la rosquilla'" y posteriormente propuso un plan para reducir los costos para los beneficiarios del 100% al 50% de estos gastos. [62] El costo del plan sería asumido por los fabricantes de medicamentos en el caso de los medicamentos de marca y por el gobierno en el caso de los genéricos. [62]
{{cite journal}}: Requiere citar revista |journal=( ayuda )2019
2007
2006
2004