En el tratamiento de la enfermedad de Parkinson , debido a la naturaleza crónica de la enfermedad de Parkinson (EP), se necesita un programa de base amplia que incluya educación para el paciente y su familia, servicios de grupos de apoyo, mantenimiento del bienestar general, ejercicio y nutrición. En la actualidad, no se conoce ninguna cura para la enfermedad, pero los medicamentos o la cirugía pueden aliviar los síntomas.
Si bien muchos medicamentos tratan el Parkinson, ninguno revierte los efectos de la enfermedad. Además, el tratamiento estándar varía según el estado de la enfermedad. Por lo tanto, las personas con Parkinson a menudo deben tomar una variedad de medicamentos para controlar los síntomas de la enfermedad. [1] Varios medicamentos actualmente en desarrollo buscan abordar mejor las fluctuaciones motoras y los síntomas no motores de la EP. Sin embargo, todavía no hay ninguno en el mercado con aprobación específica para tratar el Parkinson. [2]
Las principales familias de fármacos útiles para tratar los síntomas motores son la levodopa , los agonistas de la dopamina y los inhibidores de la MAO-B . [3] El enfoque de tratamiento más utilizado varía según la etapa de la enfermedad. Se suelen distinguir dos fases: una fase inicial en la que el individuo con EP ya ha desarrollado alguna discapacidad que requiere tratamiento farmacológico, y una segunda fase en la que el paciente desarrolla complicaciones motoras relacionadas con el uso de levodopa. [3] El tratamiento en el estado inicial tiene como objetivo lograr un equilibrio óptimo entre un buen manejo de los síntomas y los efectos secundarios resultantes de la mejora de la función dopaminérgica. El inicio del tratamiento con L-DOPA puede retrasarse mediante el uso de otros medicamentos como inhibidores de la MAO-B y agonistas de la dopamina, con la esperanza de retrasar la aparición de discinesias. [3] En la segunda etapa, el objetivo es reducir los síntomas mientras se controlan las fluctuaciones de la respuesta a la medicación. También es necesario controlar la abstinencia repentina de medicamentos y el uso excesivo por parte de algunos pacientes. [3] Cuando los medicamentos no son suficientes para controlar los síntomas, las técnicas quirúrgicas como la estimulación cerebral profunda pueden aliviar los trastornos del movimiento asociados. [4]


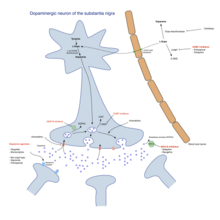
La levodopa (o L-DOPA ) ha sido el tratamiento más utilizado durante más de 30 años. [3] La L-DOPA se transforma en dopamina en las neuronas dopaminérgicas mediante la dopa-descarboxilasa . [3] Dado que los síntomas motores son producidos por una falta de dopamina en la sustancia negra , la administración de L-DOPA disminuye temporalmente los síntomas motores. [3]
Sólo entre el 5% y el 10% de la L-DOPA cruza la barrera hematoencefálica . El resto a menudo se metaboliza en dopamina en otros lugares, lo que provoca una amplia variedad de efectos secundarios que incluyen náuseas , discinesias y rigidez. [3] La carbidopa y la benserazida son inhibidores periféricos de la dopa descarboxilasa . [3] Inhiben el metabolismo de la L-DOPA en la periferia, aumentando así la entrega de levodopa al sistema nervioso central. Generalmente se administran en forma de preparaciones combinadas con levodopa. [3] Los preparados existentes son carbidopa/levodopa (co-careldopa, nombres comerciales Sinemet, Pharmacopa, Atamet) y benserazida/levodopa (co-beneldopa, nombre comercial Madopar). La levodopa también se ha relacionado con un síndrome de desregulación de la dopamina , que es un uso excesivo compulsivo del medicamento y la estimulación. [5]
Las versiones controladas de liberación lenta de Sinemet y Madopar extienden el efecto de la levodopa. Duodopa es una combinación de levodopa y carbidopa. Las preparaciones de levodopa de liberación lenta no han demostrado un mayor control de los síntomas motores o las complicaciones motoras en comparación con las preparaciones de liberación inmediata. [3]
La tolcapona inhibe la enzima catecol-O-metiltransferasa ( COMT ), que degrada la dopamina y la levadopa, prolongando así los efectos terapéuticos de la levodopa. [3] Este, junto con los inhibidores de la dopa descarboxilasa periférica, se ha utilizado para complementar la levodopa. Sin embargo, debido a sus posibles efectos secundarios, como insuficiencia hepática, su disponibilidad es limitada. [3] No se ha demostrado que un fármaco similar, la entacapona , cause alteraciones significativas de la función hepática y mantenga una inhibición adecuada de la COMT con el tiempo. [3] La entacapona está disponible para tratamiento sola (COMTan) o combinada con carbidopa y levodopa ( Stalevo ). [3]
La levodopa produce una reducción de la formación endógena de L-DOPA y, finalmente, se vuelve contraproducente. Los preparados de levodopa conducen a largo plazo al desarrollo de complicaciones motoras caracterizadas por movimientos involuntarios llamados discinesias y fluctuaciones en la respuesta a la medicación. [3] Cuando esto ocurre, los pacientes con EP cambian rápidamente de etapas con buena respuesta a la medicación y pocos síntomas (estado "encendido") a fases sin respuesta a la medicación y síntomas motores importantes (estado "apagado"). [3] Por esta razón, las dosis de levodopa se mantienen lo más bajas posible manteniendo la funcionalidad. [3] Retrasar el inicio de la dopaterapia, utilizando en su lugar alternativas durante algún tiempo, también es una práctica común. [3] Una estrategia anterior para reducir las complicaciones motoras era retirar a los pacientes de la L-DOPA durante algún tiempo. Actualmente se desaconseja ya que puede traer efectos secundarios peligrosos como el síndrome neuroléptico maligno . [3] La mayoría de las personas eventualmente necesitan levodopa y luego desarrollan complicaciones motoras. [3]
El fenómeno on-off es una consecuencia casi invariable del tratamiento sostenido con levodopa en pacientes con enfermedad de Parkinson. Las fases de inmovilidad e incapacidad asociadas con la depresión se alternan con jubilosos deshielos. Tanto los factores farmacocinéticos como los farmacodinámicos están involucrados en su patogénesis, pero se presenta evidencia que indica que se ha subestimado la importancia del manejo de la levodopa y que la reducción progresiva en la capacidad de almacenamiento de las terminales nigroestriatales de dopamina supervivientes no es un factor crítico. La redistribución de la dosis de levodopa, que puede significar dosis más pequeñas y más frecuentes, o incrementos más grandes y menos frecuentes, puede ser útil para controlar las oscilaciones en algunos pacientes. La restricción de proteínas en la dieta y el uso de selegilina y bromocriptina también pueden mejorar temporalmente las fluctuaciones motoras. Los nuevos enfoques de tratamiento incluyen el uso de apomorfina subcutánea , preparaciones de levodopa de liberación controlada con un inhibidor periférico de la dopa descarboxilasa y la administración intraduodenal continua de levodopa. [ cita médica necesaria ]
En modelos animales se demostró que la ingesta de antagonistas de los receptores de adenosina junto con levodopa puede amplificar sus efectos terapéuticos. [6] [7]
Los agonistas de la dopamina en el cerebro tienen un efecto similar a la levodopa ya que se unen a los receptores postsinápticos dopaminérgicos. [3] Los agonistas de la dopamina se usaron inicialmente para pacientes que experimentaban fluctuaciones intermitentes y discinesias como terapia complementaria a la levodopa, pero ahora se usan principalmente solos como terapia inicial para los síntomas motores con el objetivo de retrasar las complicaciones motoras. [3] [8] Cuando se utilizan en la EP tardía, son útiles para reducir los períodos de inactividad. [3] Los agonistas de la dopamina incluyen bromocriptina , pergolida , pramipexol , ropinirol , piribedil , cabergolina , apomorfina y lisurida .
Los agonistas producen efectos secundarios importantes, aunque leves, que incluyen somnolencia , alucinaciones , insomnio , náuseas y estreñimiento . [3] A veces, los efectos secundarios aparecen incluso con la dosis mínima clínicamente eficaz, lo que lleva al médico a buscar un agonista o tipo de fármaco diferente. [3] En comparación con la levodopa, si bien retrasan las complicaciones motoras, controlan peores síntomas. [3] Sin embargo, suelen ser lo suficientemente eficaces como para controlar los síntomas en los primeros años. [9] También son más caros. [9] Las discinesias con agonistas de la dopamina son raras en pacientes más jóvenes, pero junto con otros efectos secundarios, son más comunes en pacientes mayores. [9] Todo ello ha llevado a que los agonistas sean el tratamiento inicial preferente en los primeros frente a la levodopa en los segundos. [9] Los agonistas en dosis más altas también se han relacionado con una amplia variedad de trastornos del control de los impulsos. [5]
La apomorfina , que es un agonista de la dopamina que no se administra por vía oral, puede usarse para reducir los períodos de inactividad y la discinesia en la EP tardía. [3] Dado que los efectos secundarios como confusión y alucinaciones no son raros, los pacientes bajo tratamiento con apomorfina deben ser monitoreados de cerca. [3] La apomorfina se puede administrar mediante inyección subcutánea utilizando una pequeña bomba que lleva el paciente. Se administra automáticamente una dosis baja a lo largo del día, lo que reduce las fluctuaciones de los síntomas motores al proporcionar una dosis constante de estimulación dopaminérgica. Después de una "desafío con apomorfina" inicial en el hospital para probar su eficacia, se informa al paciente y al cuidador principal (a menudo un cónyuge o pareja), el último de los cuales se hace cargo del mantenimiento de la bomba. El lugar de la inyección debe cambiarse diariamente y rotarse alrededor del cuerpo para evitar la formación de nódulos . La apomorfina también está disponible en una dosis más aguda como una pluma autoinyectora para dosis de emergencia, como después de una caída o a primera hora de la mañana. Las náuseas y los vómitos son comunes y pueden requerir domperidona (un antiemético). [ cita médica necesaria ]
En un estudio que evaluó la eficacia de los agonistas de la dopamina en comparación con la levodopa, los resultados mostraron que los pacientes que tomaban agonistas de la dopamina tenían menos probabilidades de desarrollar discinesia, distonía y fluctuaciones motoras, aunque tenían más probabilidades de suspender el tratamiento debido a efectos secundarios negativos como náuseas, edema, estreñimiento, etc. [ cita médica necesaria ]
Los inhibidores de la monoaminooxidasa ( selegilina y rasagilina ) aumentan el nivel de dopamina en los ganglios basales al bloquear su metabolización. Inhiben la monoaminooxidasa B (MAO-B), que descompone la dopamina secretada por las neuronas dopaminérgicas. Por lo tanto, la reducción de la MAO-B da como resultado mayores cantidades de L-DOPA en el cuerpo estriado. [3] De manera similar a los agonistas de la dopamina, los inhibidores de la MAO-B mejoran los síntomas motores y retrasan la necesidad de tomar levodopa cuando se usan como monoterapia en las primeras etapas de la enfermedad, pero producen más efectos adversos y son menos efectivos que la levodopa. La evidencia sobre su eficacia en la etapa avanzada es reducida, aunque apunta a que son útiles para reducir las fluctuaciones entre los períodos de encendido y apagado. [3] Aunque un estudio inicial indicó que la selegilina en combinación con levodopa aumentaba el riesgo de muerte, esto ha sido refutado posteriormente. [3]
Los metabolitos de la selegilina incluyen L-anfetamina y L-metanfetamina (que no deben confundirse con los isómeros dextrógiros más potentes). Esto podría provocar efectos secundarios como insomnio. Otro efecto secundario de la combinación puede ser la estomatitis . A diferencia de otros inhibidores no selectivos de la monoaminooxidasa, los alimentos que contienen tiramina no provocan crisis hipertensivas. [ cita médica necesaria ]
Alguna evidencia indica que otros fármacos como la amantadina y los anticolinérgicos pueden ser útiles como tratamiento de los síntomas motores en la EP temprana y tardía, pero dado que la calidad de la evidencia sobre la eficacia es reducida, no son tratamientos de primera elección. [3] Además de los síntomas motores, la EP se acompaña de una variedad de síntomas diferentes. Se utilizan diferentes compuestos para mejorar algunos de estos problemas. [10] [11] Algunos ejemplos son el uso de clozapina para la psicosis, inhibidores de la colinesterasa para la demencia, modafinilo para la somnolencia diurna y atomoxetina para la disfunción ejecutiva. [10] [11] [12]
Un estudio preliminar indica que tomar donepezilo (Aricept) puede ayudar a prevenir caídas en personas con Parkinson. El donepezilo aumenta los niveles del neurotransmisor acetilcolina y actualmente es una terapia aprobada para los síntomas cognitivos de la enfermedad de Alzheimer . [13] En el estudio, los participantes que tomaron donepezilo experimentaron caídas con la mitad de frecuencia que los que tomaron un placebo, y aquellos que anteriormente se caían más mostraron la mayor mejora. [14]
La introducción de clozapina (Clozaril) representa un gran avance en el tratamiento de los síntomas psicóticos de la EP. Antes de su introducción, el tratamiento de los síntomas psicóticos se basaba en la reducción de la terapia con dopamina o el tratamiento con antipsicóticos de primera generación, todo lo cual empeoraba la función motora. Otros antipsicóticos atípicos útiles en el tratamiento incluyen quetiapina (Seroquel), ziprasidona (Geodon), aripiprazol (Abilify) y paliperidona (Invega). Se cree que la clozapina tiene la mayor eficacia y el menor riesgo de efectos secundarios extrapiramidales. [12]
Los pacientes de Parkinson que no reciben el medicamento correcto en el momento adecuado cuando están en el hospital (frecuentemente están en el hospital debido a enfermedades no relacionadas) a veces no pueden hablar ni caminar. La salud de la mayoría se deterioró debido a la mala gestión de la medicación durante su estancia en el hospital. Parkinson's UK cree que el NHS podría ahorrar hasta £10 millones al año y mejorar la atención de los pacientes de Parkinson si se introdujera una formación obligatoria para todo el personal del hospital. [15]
Parkinson Reino Unido encontró:
Los músculos y nervios que controlan el proceso digestivo pueden verse afectados por la EP, por lo que es común experimentar estreñimiento y gastroparesia (los alimentos permanecen en el estómago por un período de tiempo más largo de lo normal). [17] Se recomienda una dieta equilibrada para ayudar a mejorar la digestión. La dieta debe incluir alimentos ricos en fibra y mucha agua. [17] La levodopa y las proteínas utilizan el mismo sistema de transporte en el intestino y la barrera hematoencefálica, compitiendo entre ellos por el acceso. [17] Cuando se toman en conjunto, las consecuencias de dicha competencia son una eficacia reducida del fármaco. [17] Por lo tanto, cuando se introduce levodopa, se desaconseja el exceso de proteínas , mientras que en etapas avanzadas, se recomienda la ingesta adicional de productos bajos en proteínas como pan o pasta por razones similares. [17] Para minimizar la interacción con las proteínas, se recomienda tomar levodopa 30 minutos antes de las comidas. [17] Al mismo tiempo, los regímenes para la EP restringen las proteínas durante el desayuno y el almuerzo y generalmente se toman en la cena. [17] A medida que la enfermedad avanza, puede aparecer disfagia . En tales casos, las medidas específicas incluyen el uso de agentes espesantes para la ingesta de líquidos, posturas especiales al comer y gastrostomía en el peor de los casos. [17]

El tratamiento de la EP con cirugía alguna vez fue una práctica común, pero después del descubrimiento de la levodopa, la cirugía se limitó a unos pocos casos. [18] Los estudios realizados en las últimas décadas han conducido a grandes mejoras en las técnicas quirúrgicas, y la cirugía se está utilizando nuevamente en personas con EP avanzada para quienes la terapia con medicamentos ya no es suficiente. [18]
Menos del 10% de las personas con EP califican como candidatos adecuados para una respuesta quirúrgica. Los tres mecanismos diferentes de respuesta quirúrgica para la EP son: cirugía ablativa (la quema o congelación irreversible del tejido cerebral ), cirugía de estimulación o estimulación cerebral profunda (DBS) y trasplante o cirugía restauradora. [19]
Las áreas objetivo de la estimulación cerebral profunda o las lesiones incluyen el tálamo , el globo pálido (la técnica de la lesión se llama palidotomía ) o el núcleo subtalámico . [18]
La cirugía de lesiones neuroablativas localiza y destruye, mediante calor, las partes del cerebro asociadas con la producción de síntomas neurológicos parkinsonianos . Los procedimientos generalmente implican una talamotomía y/o palidotomía. Una talamotomía es la destrucción de una parte del tálamo, en particular del ventralis intermedio, para suprimir el temblor en el 80-90% de los pacientes. Si hay rigidez y acinesia evidentes, el núcleo subtálamo es entonces el lugar de la ablación.
Una palidotomía implica la destrucción del globo pálido, en particular del globo pálido interno, en pacientes con Parkinson que tienen rigidez y acinesia.
Debido a que es difícil medir con precisión la cantidad de tejido que se va a destruir, no es infrecuente que los temblores persistan a través de múltiples ciclos de cirugía, ya que el tejido se daña y se elimina de manera irreversible y probar áreas más pequeñas de tejido es más seguro para prevenir complicaciones graves, como un derrame cerebral o un derrame cerebral. parálisis . [ cita necesaria ] . Este método ha sido generalmente reemplazado por la cirugía cerebral profunda.
La estimulación cerebral profunda (ECP) es actualmente el método de tratamiento quirúrgico más utilizado porque no destruye el tejido cerebral, es reversible y puede adaptarse a las personas en su etapa particular de la enfermedad. DBS emplea tres componentes de hardware: un neuroestimulador , también llamado generador de pulso implantado (IPG), que genera impulsos eléctricos utilizados para modular la actividad neuronal, un cable que dirige los impulsos a una serie de electrodos metálicos hacia la punta del cable cerca del objetivo de estimulación y un cable de extensión que conecta el cable al IPG. El IPG, que funciona con baterías y está recubierto de titanio, se implanta tradicionalmente debajo de la clavícula y está conectado mediante una extensión subcutánea al cable, que se extiende desde fuera del cráneo, debajo del cuero cabelludo, hasta el cerebro hasta el objetivo de estimulación. El IPG, o el sistema completo de tres componentes, a veces se denomina marcapasos cerebral , debido a la precedencia y renombre de los marcapasos cardíacos y a las similitudes en los componentes de ambos tipos de sistemas. [ cita médica necesaria ]
La localización preoperatoria de los sitios de implantación adecuados se puede lograr mediante métodos directos e indirectos. El método indirecto utiliza tomografía computarizada, resonancia magnética o ventriculografía para localizar las comisuras anterior y posterior y luego emplea coordenadas y distancias predeterminadas desde la línea intercomisural para definir el área objetivo. También se pueden utilizar mapas de atlas posteriores definidos histológicamente para verificar el área objetivo. El método directo proporciona visualización y localización de núcleos profundos mediante la aplicación de resonancia magnética preoperatoria estereotáxica, que a diferencia del método indirecto, tiene en cuenta la variación anatómica del tamaño, la posición y la segregación funcional de los núcleos entre los individuos. [20]
El mapeo funcional electrofísico, una herramienta utilizada en ambos métodos para verificar los núcleos objetivo, ha sido objeto de escrutinio debido a los riesgos asociados de hemorragias, disartria o contracciones tetánicas. Recientemente, las imágenes ponderadas por susceptibilidad, un tipo de resonancia magnética, han demostrado un poder increíble en su capacidad para distinguir estos núcleos cerebrales profundos y se están utilizando en la estimulación cerebral profunda para reducir el uso excesivo de la EFM. [21]
La estimulación cerebral profunda se recomienda a pacientes con EP sin contraindicaciones neuropsiquiátricas importantes que tienen fluctuaciones motoras y temblores mal controlados con medicación, o a aquellos que son intolerantes a la medicación. [4]
La estimulación cerebral profunda es eficaz para suprimir los síntomas de la EP, especialmente los temblores. Un estudio clínico reciente generó recomendaciones para identificar qué pacientes de Parkinson tienen más probabilidades de beneficiarse de la estimulación cerebral profunda. [4]
Los estudios sobre rehabilitación en la enfermedad de Parkinson son escasos y de baja calidad. [22] [23] La evidencia parcial indica que los problemas del habla o de movilidad pueden mejorar con la rehabilitación. [22] [23] El ejercicio físico regular y/o la terapia pueden ser beneficiosos para mantener y mejorar la movilidad, la flexibilidad, la fuerza, la velocidad de la marcha y la calidad de vida. [23] El ejercicio también puede mejorar el estreñimiento . Se ha demostrado que las intervenciones con ejercicio benefician a los pacientes con enfermedad de Parkinson en lo que respecta al funcionamiento físico, la calidad de vida relacionada con la salud y el equilibrio y el riesgo de caídas. En una revisión de 14 estudios que examinaron los efectos del ejercicio en personas con enfermedad de Parkinson, no se produjeron eventos adversos ni efectos secundarios después de ninguna de las intervenciones de ejercicio; una revisión más reciente y más amplia en 2023 encontró resultados similares. [24] [23] Se conocen cinco mecanismos propuestos mediante los cuales el ejercicio mejora la neuroplasticidad. La actividad intensiva maximiza la plasticidad sináptica; las actividades complejas promueven una mayor adaptación estructural; las actividades que son gratificantes aumentan los niveles de dopamina y por lo tanto promueven el aprendizaje/reaprendizaje; las neuronas dopaminérgicas responden muy bien al ejercicio y la inactividad ("úsalo o piérdelo"); y cuando el ejercicio se introduce en una etapa temprana de la enfermedad, se puede retardar la progresión. [17] [25] Uno de los tratamientos más practicados para los trastornos del habla asociados con la enfermedad de Parkinson es el tratamiento de la voz de Lee Silverman (LSVT), que se centra en aumentar el volumen vocal y tiene un enfoque intensivo de un mes. [22] [26] La terapia del habla y específicamente la LSVT pueden mejorar la voz y la función del habla. [22] La terapia ocupacional (TO) tiene como objetivo promover la salud y la calidad de vida ayudando a las personas con la enfermedad a participar en tantas actividades de su vida diaria como sea posible. [22] Se han realizado pocos estudios sobre la efectividad de la OT y su calidad es deficiente, aunque algunos indicios muestran que puede mejorar las habilidades motoras y la calidad de vida durante la duración de la terapia. [22] [27]
Para el seguimiento de los pacientes con enfermedad de Parkinson, los equipos de investigación están examinando si las visitas a domicilio virtuales pueden sustituir las visitas a las instalaciones clínicas. En una prueba de este tipo de visitas por video, los pacientes prefirieron el especialista remoto después de 1 año. [28] La atención domiciliaria se consideró conveniente, pero requiere acceso y familiaridad con las tecnologías de Internet.
El ejercicio físico regular con o sin fisioterapia puede ser beneficioso para mantener y mejorar la movilidad, la flexibilidad, la fuerza, la velocidad de la marcha y la calidad de vida. [23] [29] La enfermedad de Parkinson a menudo causa comportamientos sedentarios que resultan en una menor calidad de vida a largo plazo. [30] En términos de mejorar la flexibilidad y el rango de movimiento de los pacientes que experimentan rigidez , se ha descubierto que las técnicas de relajación generalizada, como el balanceo suave, disminuyen la tensión muscular excesiva. Otras técnicas efectivas para promover la relajación incluyen movimientos lentos de rotación de las extremidades y el tronco, iniciación rítmica, respiración diafragmática y técnicas de meditación . [31] Los cambios comunes en la marcha asociados con la enfermedad, como la hipocinesia (lentitud de movimiento), el movimiento de los pies y la disminución del balanceo del brazo, se abordan mediante una variedad de estrategias para mejorar la movilidad funcional y la seguridad. Los objetivos con respecto a la marcha durante los programas de rehabilitación incluyen mejorar la velocidad de la marcha, la base de apoyo, la longitud de la zancada y el movimiento de balanceo del tronco y los brazos. Las estrategias incluyen el uso de equipos de asistencia (caminata con bastón y cinta rodante), indicaciones verbales (manuales, visuales y auditivas), ejercicios (marcha y patrones PNF ) y diversos entornos (superficies, entradas, abiertos o cerrados). [32]
Los ejercicios de fortalecimiento han conducido a mejoras en la fuerza y las funciones motoras en pacientes con debilidad muscular primaria y debilidad relacionada con la inactividad en casos de enfermedad de Parkinson leve a moderada. [29] Los pacientes realizan ejercicios en su mejor momento, entre 45 minutos y una hora después de la medicación. [33] Un estudio de entrenamiento de resistencia de 8 semanas dirigido a la parte inferior de las piernas encontró que los pacientes con enfermedad de Parkinson ganaron fuerza abdominal y mejoraron en la longitud de su zancada, la velocidad al caminar y los ángulos posturales. [34] Además, debido a la postura flexionada hacia adelante y las disfunciones respiratorias en la enfermedad de Parkinson avanzada, los ejercicios de respiración diafragmática profunda son beneficiosos para mejorar la movilidad de la pared torácica y la capacidad vital. [35] El ejercicio puede corregir el estreñimiento. [36]
El entrenamiento con ejercicios en una plataforma vibratoria, también llamado entrenamiento con vibración de todo el cuerpo (WBV), se ha introducido recientemente como una herramienta de entrenamiento que complementa los programas de rehabilitación física estándar para personas con enfermedad de Parkinson. En comparación con ninguna intervención, las sesiones únicas de WBV han dado como resultado una mejora de la capacidad motora, como lo reflejan las puntuaciones de rigidez y temblor de la Escala Unificada de Calificación de la Enfermedad de Parkinson (UPDRS) . [37] [38] Sin embargo, los programas WBV a más largo plazo (3 a 5 semanas) no han llevado a mejores puntuaciones motoras UPDRS en comparación con los ejercicios convencionales. [39] [40] Además, múltiples sesiones de WBV no han logrado mejorar las medidas de movilidad (es decir, la prueba Timed Up and Go y la prueba de caminata de 10 metros) en personas con enfermedad de Parkinson. [39] [40] Una revisión reciente consideró que la evidencia de los efectos del entrenamiento WBV en el rendimiento sensoriomotor y funcional sigue sin ser concluyente. [41]
El tratamiento psicológico se basa en intervenciones cognitivo-conductuales. Se ha confirmado que la terapia cognitivo-conductual es eficaz para el tratamiento del dolor parkinsoniano, el insomnio, la ansiedad, la depresión y los trastornos del control de los impulsos. [42] El tratamiento de la enfermedad de Parkinson requiere un enfoque multidisciplinario e incluye un psicólogo, porque los síntomas motores pueden empeorar por factores psicosociales como la ansiedad, la fobia y los ataques de pánico. [42] El tratamiento psicológico se adapta a cada individuo, en función de las recomendaciones clínicas, especialmente si tiene discapacidad motora grave o problemas cognitivos.
Los pacientes con enfermedad de Parkinson tienen una marcha alterada. Hay una velocidad de marcha y una longitud de paso reducidas, aumento de la rigidez axial y alteración de la ritmicidad. Estos problemas de la marcha empeoran a medida que continúa la enfermedad. Se trata de una importante carga de enfermedad que afecta notablemente a la independencia y la calidad de vida. [43] Dado que está demostrado que los tipos de enfermedad de Parkinson rígidos acinéticos y con temblor dominante tienen varias deficiencias visomotoras diferentes, como problemas en la percepción visual y la coordinación motora, que pueden influir en su entrenamiento de la marcha, se recomienda que reciban una evaluación neuropsicológica antes. terapia física. [44]
El entrenamiento de la marcha para tareas específicas también puede conducir a una mejora de la marcha a largo plazo en pacientes con enfermedad de Parkinson. Estudios de investigación anteriores han utilizado sistemas de soporte del peso corporal durante el entrenamiento de la marcha, en los que los individuos se suspenden de un arnés elevado con correas alrededor de la cintura pélvica mientras caminan en una cinta rodante. Se ha demostrado que esta forma de entrenamiento de la marcha mejora la velocidad al caminar a largo plazo y la marcha arrastrando los pies después de un período de intervención de un mes. [45]
Los estudios también analizan el efecto del tai chi en la marcha y el equilibrio en personas con enfermedad de Parkinson. [46] [47] El primer estudio concluyó que el tai chi era ineficaz ya que no hubo mejora en el rendimiento de la marcha ni en la puntuación de la Parte III de la Escala Unificada de Calificación de la Enfermedad de Parkinson (UPDRS). [46] El segundo estudio encontró que los pacientes que tomaban tai chi mejoraron en su puntuación UPDRS, prueba Timed Up and Go, caminata de seis minutos y caminata hacia atrás. [47] Sin embargo, no mostró ninguna mejora en su marcha hacia adelante o en su prueba de postura sobre una pierna. [47]
Uno de los tratamientos más practicados para los trastornos del habla asociados con la enfermedad de Parkinson es el tratamiento de la voz de Lee Silverman (LSVT). [22] [26] La terapia del habla y específicamente la LSVT pueden mejorar el habla. [22]
Las personas con enfermedad de Parkinson pueden desarrollar disartria, que se caracteriza por una inteligibilidad reducida del habla. Los tratamientos de base prosódica pueden ayudar. [48]
La terapia ocupacional tiene como objetivo promover la salud y la calidad de vida ayudando a las personas con la enfermedad a participar en la mayor parte posible de su rutina diaria. [22] Hay indicios de que la terapia ocupacional puede mejorar las habilidades motoras y la calidad de vida durante la duración de la terapia. [22] [27]
La estimulación auditiva rítmica (RAS) es una técnica de rehabilitación neurológica que consiste en compensar la pérdida de regulación motora mediante una estimulación sensorial externa, mediada por el sonido. Esta técnica se basa en la fuerte interacción entre el sistema neuronal motor y auditivo. Al sincronizar sus pasos con el sonido emitido (que pueden ser señales "parecidas a un metrónomo" o música compleja), el paciente puede mejorar la velocidad de su marcha y la longitud de su zancada. [49]
Un ensayo controlado aleatorio de un año de duración de 2017 encontró que brindar atención neurológica remota a personas con enfermedad de Parkinson en sus propios hogares era factible y tan efectivo como la atención en persona. Si bien puede ser más difícil para los cuidadores remotos establecer confianza mientras brindan atención remota, esa evaluación de las visitas por video en el hogar de un paciente encontró que, después de cuatro visitas virtuales durante un año, las personas con la enfermedad de Parkinson preferían su conexión con el especialista remoto a su médico local. [50]
Los beneficios de la telemedicina incluyen conveniencia y rentabilidad, ya que se ha descubierto que las visitas virtuales a domicilio reducen los costos de viaje y el tiempo para los pacientes en comparación con las visitas al consultorio. Algunos estudios han descubierto que la tecnología admite conexiones personalizadas similares a las visitas a domicilio del pasado. Cinco ensayos controlados aleatorios indicaron que la calidad de vida era similar o mejor para quienes recibían atención de telemedicina. [50] [51]
Los desafíos relacionados con la telemedicina en el tratamiento de personas con enfermedad de Parkinson están relacionados con los requisitos tecnológicos, ya que los pacientes y sus amigos o familiares deben tener acceso y estar familiarizados con las tecnologías basadas en Internet. [52] En parte debido a estos requisitos tecnológicos, los estudios en los Estados Unidos han tendido a incluir pocos participantes de minorías étnicas e incluyen desproporcionadamente a poblaciones con mayor educación. Una solución propuesta para reducir las barreras sociales y económicas al acceso a la atención remota es establecer clínicas de teleneurología satélite en regiones desatendidas. [51] [50] Los médicos citan barreras con la incapacidad de realizar un examen neurológico completo, además de problemas de tecnología y reembolso. [53]
Las nuevas tecnologías de telemedicina que se utilizan o evalúan en el contexto de la telemedicina incluyen dispositivos portátiles patentados, sistemas de circuito cerrado de ajuste y detección automática, tecnologías robóticas, dispositivos inteligentes para detectar movimientos, programas para mejorar la adherencia a la medicación, integración en el hogar inteligente e inteligencia artificial o aprendizaje automático. -sistemas basados en. [54]
Los cuidados paliativos suelen ser necesarios en las etapas finales de la enfermedad, a menudo cuando los tratamientos dopaminérgicos se han vuelto ineficaces. El objetivo de los cuidados paliativos es conseguir la máxima calidad de vida de la persona que padece la enfermedad y de quienes le rodean. Algunas cuestiones centrales de los cuidados paliativos son cuidar a los pacientes en casa mientras se les puede brindar la atención adecuada allí, reducir o retirar la ingesta de medicamentos dopaminérgicos para reducir los efectos secundarios y las complicaciones de los medicamentos, prevenir las úlceras por presión mediante el manejo de las áreas de presión de los pacientes inactivos y facilitar el final del paciente. decisiones de vida para el paciente, así como para los amigos y familiares involucrados. [55]
La estimulación magnética transcraneal repetitiva mejora temporalmente las discinesias inducidas por levodopa. [56] Su plena utilidad en la EP es un campo de investigación abierto. [57] Se han propuesto diferentes nutrientes como posibles tratamientos; sin embargo, no hay evidencia que demuestre que las vitaminas o los aditivos alimentarios mejoren los síntomas. [58] No existe evidencia suficiente para sugerir que la acupuntura y la práctica de qigong o tai chi tengan algún efecto sobre los síntomas. [59] [60] [61] Las habas y las habas son fuentes naturales de L-DOPA y muchas personas con EP las toman. Si bien han demostrado cierta eficacia, [62] su ingesta no está exenta de riesgos. Se han descrito reacciones adversas potencialmente mortales, como el síndrome neuroléptico maligno . [63] [64] Los trasplantes fecales pueden tener un impacto beneficioso sobre los síntomas. [sesenta y cinco]

Los efectos positivos, aunque modestos, de los alcaloides anticolinérgicos obtenidos de la planta de la belladona fueron descritos durante el siglo XIX por Charcot , Erb y otros. La cirugía moderna para el temblor, que consiste en lesionar algunas de las estructuras de los ganglios basales, se intentó por primera vez en 1939 y fue mejorando durante los 20 años siguientes. [66] Antes de esta fecha, la cirugía consistía en lesionar la vía corticoespinal dando como resultado parálisis en lugar de temblor. Los anticolinérgicos y la cirugía fueron los únicos tratamientos hasta la llegada de la levodopa, que redujo drásticamente su uso. [66] [67]
La levodopa fue sintetizada por primera vez en 1911 por Casimir Funk , pero recibió poca atención hasta mediados del siglo XX. [68] Entró en la práctica clínica en 1967, y el primer gran estudio que informó mejoras en personas con enfermedad de Parkinson como resultado del tratamiento con levodopa se publicó en 1968. La levodopa provocó una revolución en el tratamiento de la EP. [68] [69] A finales de la década de 1980, la estimulación cerebral profunda surgió como un posible tratamiento y la FDA la aprobó para uso clínico en 1997. [70]
No se esperan nuevos tratamientos para la EP a corto plazo, pero hay varias líneas de investigación activas para nuevos tratamientos. [71] Tales direcciones de investigación incluyen la búsqueda de nuevos modelos animales de la enfermedad y la utilidad potencial de la terapia génica, los trasplantes de células madre y los agentes neuroprotectores . [72]
La tragedia de un grupo de drogadictos en California a principios de la década de 1980 que consumieron un lote contaminado y producido ilícitamente del opiáceo sintético MPPP sacó a la luz el MPTP como causa de los síntomas parkinsonianos. [73] Otros modelos predominantes basados en toxinas emplean el insecticida rotenona , el herbicida paraquat y el fungicida maneb . [74] Los modelos basados en toxinas se utilizan con mayor frecuencia en primates . También existen modelos de roedores transgénicos . [75]
Los tratamientos actuales de la enfermedad de Parkinson proporcionan un control satisfactorio de la enfermedad para la mayoría de los pacientes en etapa temprana. [76] Sin embargo, el actual tratamiento estándar de la EP con levodopa se asocia con complicaciones motoras y no previene la progresión de la enfermedad. [76] Se necesita urgentemente un tratamiento más eficaz y a largo plazo de la EP para controlar su progresión. [76] La terapia génica in vivo es un nuevo enfoque para el tratamiento de la EP. [77] El uso de la transferencia de genes de células somáticas para alterar la expresión genética en los sistemas neuroquímicos del cerebro es un tratamiento convencional alternativo novedoso. [77]
Actualmente se está investigando la terapia génica. [72] [78] Implica el uso de un virus no infeccioso para transportar un gen a una parte del cerebro. El gen utilizado conduce a la producción de una enzima que ayuda a controlar los síntomas de la EP o protege el cerebro de daños mayores. [72]
Uno de los enfoques basados en la terapia génica implica la administración de genes de neurturina y factor neurotrófico derivado de la línea celular glial (GDNF) al putamen en pacientes con enfermedad de Parkinson avanzada. [76] El GDNF protege las neuronas de dopamina in vitro y en modelos animales de parkinsonismo; La neurturina es un análogo estructural y funcional del GDNF que protegía la neurona dopaminérgica en un modelo animal de la enfermedad. [76] A pesar de los ensayos abiertos que muestran los beneficios de la infusión continua de GDNF, los resultados no fueron confirmados en estudios doble ciego. [76] Esto puede deberse al factor de distribución; el factor trófico no se distribuyó suficientemente en todo el lugar objetivo. [76]
Otra terapia génica para la EP implicó la inserción de la descarboxilasa del ácido glutámico (GAD) en el núcleo subtalámico. [77] La enzima GAD controla la producción de GABA. [77] En la enfermedad de Parkinson, la actividad de ambos GABA eferentes al núcleo subtalámico y su objetivo dentro del circuito de los ganglios basales se ven afectados. [77] Esta estrategia utilizó un vector viral adenoasociado (AAV2) para administrar GAD al núcleo subtalámico. [77] El ensayo se realizó para comparar el efecto de la administración bilateral de AAV2-GAD en el núcleo subtalámico con la cirugía simulada bilateral en pacientes con enfermedad de Parkinson avanzada. [77] El estudio mostró el primer éxito de un ensayo aleatorizado y doble ciego de terapia génica para una enfermedad neurodegenerativa y justificó el desarrollo continuo de AAV2-GAD para el tratamiento de la EP. [77]

Las investigaciones sobre neuroprotección están a la vanguardia de la investigación sobre la EP. Actualmente, no hay agentes o tratamientos neuroprotectores probados disponibles para la EP. Aunque todavía es teórica, la terapia neuroprotectora se basa en la idea de que ciertas neuronas que producen dopamina y son susceptibles a la degeneración prematura y la muerte celular pueden protegerse mediante la introducción de productos farmacéuticos neuroprotectores . Esta protección puede ocurrir antes de que se manifieste cualquier síntoma basado en el riesgo genético, y también durante la etapa temprana o tardía de la EP, cuando otros tratamientos han dejado de surtir efecto debido a la progresión de la enfermedad. En consecuencia, la terapia neuroprotectora busca retrasar la introducción de levodopa.
Se han propuesto varias moléculas como posibles tratamientos. [72] Sin embargo, no se ha demostrado de manera concluyente que ninguno de ellos reduzca la degeneración. [72] Los agentes actualmente bajo investigación incluyen antiapoptóticos ( omigapil , CEP-1347), antiglutamatérgicos , inhibidores de la monoaminooxidasa ( selegilina , rasagilina ), promitocondriales ( coenzima Q10 , creatina ), bloqueadores de los canales de calcio ( isradipino ) y factores de crecimiento ( GDNF ). [72] La investigación preclínica también se centra en la alfa-sinucleína . [71]
La selegilina pertenece a un grupo de medicamentos llamados inhibidores de la monoaminooxidasa tipo B ( MAO-B ) . [79] La selegilina se usa para ayudar a controlar los síntomas de la enfermedad de Parkinson en personas que toman una combinación de levodopa y carbidopa (Sinemet). La selegilina puede ayudar a las personas con EP al impedir que desaparezcan los efectos de la levodopa/carbidopa y al aumentar el tiempo que la levodopa/carbidopa continúa controlando los síntomas.
En respuesta a los metabolitos de anfetamina potencialmente tóxicos causados por la selegilina, otro tratamiento prometedor es el inhibidor de la propargilamina MAO B rasagilina (N-propargil-1-R-aminoindan, Azilect((R))). La biodisponibilidad oral de rasagilina es del 35%, alcanza la Tmax (máx.) después de 0,5 a 1,0 horas y su vida media es de 1,5 a 3,5 horas. La rasagilina sufre un metabolismo hepático extenso principalmente por el citocromo P450 tipo 1A2 (CYP1A2). La rasagilina se inicia con una dosis de 1 mg una vez al día como monoterapia en pacientes con EP temprana y con 0,5 a 1,0 mg una vez al día como complemento de la levodopa en pacientes con EP avanzada. [80]
Desde principios de la década de 1980, se han utilizado tejidos fetales , porcinos , carotídeos o retinianos en trasplantes de células para pacientes con EP . [72] Aunque hubo evidencia inicial de que los trasplantes de células mesencefálicas productoras de dopamina eran beneficiosos, los estudios mejor construidos hasta la fecha indican que los trasplantes de células no tienen ningún efecto. [72] Un problema adicional significativo fue la liberación excesiva de dopamina por el tejido trasplantado, lo que provocó distonías . [81] Los trasplantes de células madre son un objetivo principal de la investigación reciente: son fáciles de manipular y cuando se trasplantan en el cerebro de roedores y monos , las células sobreviven y mejoran las anomalías de comportamiento de los animales. [72] [82] Sin embargo, el uso de células madre fetales es controvertido . [72] Algunos han propuesto que dicha controversia puede superarse con el uso de células madre pluripotentes inducidas de adultos. [72]