
La hemólisis o hemólisis ( / h iː ˈ m ɒ l ɪ s ɪ s / ) , [1] también conocida por varios otros nombres, es la ruptura ( lisis ) de los glóbulos rojos (eritrocitos ) y la liberación de su contenido ( citoplasma ) en el líquido circundante (por ejemplo, plasma sanguíneo ). La hemólisis puede ocurrir in vivo o in vitro .
Una de las causas de la hemólisis es la acción de las hemolisinas , toxinas que producen ciertas bacterias u hongos patógenos . Otra causa es el ejercicio físico intenso. [2] Las hemolisinas dañan la membrana citoplasmática de los glóbulos rojos , provocando lisis y, finalmente, muerte celular. [3]
De hemólisis + -lisis, del griego antiguo αἷμα ( haîma , 'sangre') + λύσις lúsis , 'aflojamiento').
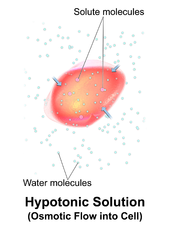
La hemólisis dentro del cuerpo puede ser causada por una gran cantidad de condiciones médicas, incluyendo algunos parásitos ( por ejemplo , Plasmodium ), algunos trastornos autoinmunes ( por ejemplo , anemia hemolítica autoinmune, anemia hemolítica inducida por fármacos , síndrome hemolítico urémico atípico (SHUa) [4] ), [5] algunos trastornos genéticos ( por ejemplo , enfermedad de células falciformes o deficiencia de G6PD ), o sangre con una concentración de soluto demasiado baja ( hipotónica para las células). [6]
La hemólisis puede provocar hemoglobinemia debido a la hemoglobina liberada en el plasma sanguíneo , que desempeña un papel importante en la patogénesis de la sepsis [7] y puede conducir a un mayor riesgo de infección debido a sus efectos inhibidores sobre el sistema inmunológico innato . [7]
Debido a que el proceso de alimentación de los parásitos Plasmodium daña los glóbulos rojos, en la literatura médica a veces se denomina a la malaria "hemólisis parasitaria". [ cita requerida ]
La enfermedad hemolítica del recién nacido es una enfermedad autoinmune que se produce cuando los anticuerpos de la madre atraviesan la placenta y llegan al feto. Esto ocurre con mayor frecuencia cuando la madre ha estado expuesta previamente a antígenos sanguíneos presentes en el feto pero ajenos a ella, ya sea a través de una transfusión de sangre o de un embarazo anterior. [8]
Debido a que la hemólisis in vivo destruye los glóbulos rojos, en casos no controlados, crónicos o graves puede provocar anemia hemolítica .
Una crisis hemolítica, o crisis hiperhemolítica, se caracteriza por una tasa acelerada de destrucción de glóbulos rojos que conduce a anemia , ictericia y reticulocitosis . [9] Las crisis hemolíticas son una preocupación importante en la enfermedad de células falciformes y la deficiencia de G6PD .
La ingestión de Paxillus involutus puede provocar hemólisis.
Los vuelos espaciales pueden causar hemólisis. [10]
La hemólisis puede ser resultado de defectos intrínsecos en el propio glóbulo rojo: [11] [12]
La hemólisis extrínseca es causada por el entorno del glóbulo rojo: [5] [6]
La hemólisis intravascular describe la hemólisis que ocurre principalmente dentro de la vasculatura . [16] Como resultado, el contenido del glóbulo rojo se libera en la circulación general, lo que conduce a la hemoglobinemia [17] y aumenta el riesgo de hiperbilirrubinemia resultante . [18]
La hemólisis intravascular puede ocurrir cuando los glóbulos rojos son atacados por autoanticuerpos , lo que lleva a la fijación del complemento , o por daño por parásitos como Babesia . [19] Además, la microangiopatía trombótica (MAT) puede resultar en hemólisis de glóbulos rojos. [20] La MAT se observa con frecuencia en pacientes con SHUa donde se forman coágulos en los vasos pequeños del riñón que resultan en glóbulos rojos dañados cuando intentan pasar a través de los vasos restringidos. [21]
La hemólisis extravascular se refiere a la hemólisis que ocurre en el hígado , el bazo , la médula ósea y los ganglios linfáticos . [16] En este caso, poca hemoglobina escapa al plasma sanguíneo . [18] Los macrófagos del sistema reticuloendotelial en estos órganos engullen y destruyen los glóbulos rojos estructuralmente defectuosos, o aquellos con anticuerpos adheridos, y liberan bilirrubina no conjugada en la circulación del plasma sanguíneo. [22] [23] Por lo general, el bazo destruye los glóbulos rojos levemente anormales o aquellos recubiertos con anticuerpos de tipo IgG , [24] [25] mientras que los glóbulos rojos severamente anormales o aquellos recubiertos con anticuerpos de tipo IgM se destruyen en la circulación o en el hígado. [24]
Si la hemólisis extravascular es extensa, la hemosiderina puede depositarse en el bazo, la médula ósea, el riñón, el hígado y otros órganos, lo que produce hemosiderosis . [18]

La hemólisis in vitro puede ser causada por una técnica inadecuada durante la recolección de muestras de sangre, por los efectos del procesamiento mecánico de la sangre o por la acción bacteriana en muestras de sangre cultivadas.
La mayoría de las causas de hemólisis in vitro están relacionadas con la recolección de muestras. Recolecciones difíciles, conexiones de líneas no seguras, contaminación y tamaño incorrecto de aguja, así como una mezcla inadecuada de tubos y tubos llenados incorrectamente son todas causas frecuentes de hemólisis. [27] La succión excesiva puede hacer que los glóbulos rojos se aplasten en su camino a través de la aguja hipodérmica debido a la turbulencia y las fuerzas físicas. Es más probable que dicha hemólisis ocurra cuando las venas de un paciente son difíciles de encontrar o cuando colapsan cuando se extrae sangre con una jeringa o un tubo de vacío moderno. La experiencia y la técnica adecuada son clave para cualquier flebotomista , enfermera o médico para prevenir la hemólisis.
La hemólisis in vitro durante la recolección de muestras puede provocar resultados inexactos en las pruebas de laboratorio al contaminar el plasma circundante con el contenido de glóbulos rojos hemolizados. Por ejemplo, la concentración de potasio dentro de los glóbulos rojos es mucho mayor que en el plasma, por lo que generalmente se encuentra un nivel elevado de potasio en las pruebas bioquímicas de sangre hemolizada.
Después del proceso de recolección de sangre, aún puede ocurrir hemólisis in vitro en una muestra debido a factores externos, como almacenamiento prolongado, condiciones de almacenamiento incorrectas y fuerzas físicas excesivas al dejar caer o mezclar vigorosamente el tubo.
En algunos procedimientos quirúrgicos (especialmente algunas operaciones cardíacas) en las que se espera una pérdida de sangre sustancial, se utiliza maquinaria para la recuperación de sangre intraoperatoria . Un proceso de centrifugación extrae sangre del paciente, lava los glóbulos rojos con solución salina normal y los devuelve a la circulación sanguínea del paciente. Puede producirse hemólisis si la centrífuga gira demasiado rápido (generalmente a más de 500 rpm); esencialmente, se trata de una hemólisis que ocurre fuera del cuerpo. Se produce un aumento de la hemólisis con cantidades masivas de pérdida repentina de sangre, porque el proceso de retorno de las células de un paciente debe realizarse a una velocidad correspondientemente mayor para prevenir la hipotensión , el desequilibrio del pH y una serie de otros factores hemodinámicos y de nivel sanguíneo. El modelado de los flujos de fluidos para predecir la probabilidad de ruptura de la membrana de los glóbulos rojos en respuesta al estrés es un área activa de investigación. [28]

La visualización de la apariencia física de la hemólisis en muestras de sangre cultivadas se puede utilizar como herramienta para determinar las especies de diversas infecciones bacterianas grampositivas ( por ejemplo , Streptococcus ).
La hemólisis a veces se denomina hematólisis , eritrólisis o eritrocitolisis . Las palabras hemólisis ( / h iː ˈ m ɒ l ɪ s ɪ s / ) [ 1] y hematólisis ( / ˌ h iː m ə ˈ t ɒ l ɪ s ɪ s / ) [29] ambas utilizan formas combinadas que transmiten la idea de " lisis de la sangre" ( hem- o hemato- + -lisis ). Las palabras eritrólisis ( / ˌ ɛr ə ˈ θ r ɒ l ɪ s ɪ s / ) [30] y eritrocitolisis ( / ə ˌ r ɪ θ r oʊ s aɪ ˈ t ɒ l ɪ s ɪ s / ) [ 31] utilizan formas combinables que transmiten la idea de " lisis de eritrocitos" ( eritro- ± citó- + -lisis ).
Los glóbulos rojos (eritrocitos) tienen una vida útil corta (aproximadamente 120 días) y las células viejas (senescentes) se eliminan constantemente y se reemplazan por otras nuevas a través de la eritropoyesis . Este proceso de descomposición/reemplazo se denomina recambio de eritrocitos. En este sentido, la eritrólisis o hemólisis es un proceso normal que ocurre continuamente. Sin embargo, estos términos se utilizan generalmente para indicar que la lisis es patológica .
La hipertensión pulmonar ha ido ganando reconocimiento como una complicación de la hemólisis crónica hereditaria y adquirida. [32] [33] [34] La hemoglobina libre liberada durante la hemólisis inactiva el óxido nítrico (NO) vasodilatador . [32] La hemólisis también libera arginasa que agota la L-arginina , el sustrato necesario para la síntesis de NO. [32] [34] Esto reduce la vasodilatación dependiente de NO [32] e induce la activación plaquetaria , la generación de trombina , los factores procoagulantes y la activación del factor tisular , [32] contribuyendo a la formación de trombosis . [32] Esto puede provocar espasmo esofágico y disfagia , dolor abdominal , disfunción eréctil , hipertensión sistémica , disminución de la perfusión orgánica , promoción de la inflamación y la coagulación y trombosis . [35]
La hemólisis crónica también puede provocar disfunción endotelial , aumento de las respuestas mediadas por la endotelina -1 y vasculopatía . [32] [36] La liberación de hemo conduce a la producción de bilirrubina y al agotamiento de las proteínas plasmáticas, como la albúmina , la haptoglobina y la hemopexina , lo que puede provocar ictericia . [37] [38] También puede provocar un aumento de los niveles del producto de degradación del hemo, estercobilina, en las heces. [24]
La esplenectomía en pacientes con trastornos hemolíticos parece aumentar el riesgo de desarrollar trombosis pulmonar . [32]
También pueden surgir complicaciones debido al aumento de la carga de trabajo del riñón, ya que secreta eritropoyetina para estimular la médula ósea a producir más reticulocitos (precursores de glóbulos rojos) para compensar la pérdida de glóbulos rojos debido a la hemólisis. [24]
{{cite journal}}: Requiere citar revista |journal=( ayuda )está asociada con hipertensión pulmonar y sistémica,17,20,53-55 disminución de la perfusión orgánica y aumento de la mortalidad.53-58 La hemoglobina plasmática y su producto de degradación hemo también pueden activar directamente las células endoteliales y promover aún más la inflamación y la coagulación.27