La fiebre Q o fiebre de consulta es una enfermedad causada por la infección por Coxiella burnetii , [1] [3] [4] una bacteria que afecta a humanos y otros animales. Este organismo es poco común, pero se puede encontrar en el ganado vacuno , ovejas , cabras y otros mamíferos domésticos , incluidos gatos y perros . La infección resulta de la inhalación de una variante de células pequeñas parecida a una espora y del contacto con la leche , la orina , las heces , el moco vaginal o el semen de animales infectados. En raras ocasiones, la enfermedad se transmite por garrapatas . [5] El período de incubación puede oscilar entre 9 y 40 días . Los seres humanos son vulnerables a la fiebre Q y la infección puede deberse incluso a unos pocos organismos. [5] La bacteria es un parásito patógeno intracelular obligado .
El período de incubación suele ser de dos a tres semanas. [6] La manifestación más común son síntomas gripales : aparición brusca de fiebre , malestar general , sudoración profusa , dolor de cabeza intenso , dolor muscular , dolor en las articulaciones , pérdida de apetito , problemas de las vías respiratorias superiores, tos seca, dolor pleurítico , escalofríos, confusión , y síntomas gastrointestinales , como náuseas , vómitos y diarrea . Aproximadamente la mitad de las personas infectadas no presentan síntomas. [6]
Durante su curso, la enfermedad puede progresar hasta convertirse en una neumonía atípica , que puede provocar un síndrome de dificultad respiratoria aguda potencialmente mortal , que suele ocurrir durante los primeros cuatro o cinco días de la infección. [7]
Con menos frecuencia, la fiebre Q causa hepatitis (granulomatosa) , que puede ser asintomática o volverse sintomática con malestar, fiebre, agrandamiento del hígado y dolor en el cuadrante superior derecho del abdomen . Esta hepatitis suele provocar una elevación de los valores de transaminasas , aunque la ictericia es poco común. En raras ocasiones, la fiebre Q también puede provocar vasculitis retiniana . [8]
La forma crónica de fiebre Q es prácticamente idéntica a la endocarditis (es decir, inflamación del revestimiento interno del corazón), [9] que puede ocurrir meses o décadas después de la infección. Suele ser mortal si no se trata. Sin embargo, con el tratamiento adecuado, la mortalidad cae a alrededor del 10%. [ cita necesaria ]
Una minoría de los supervivientes de la fiebre Q desarrolla el síndrome de fatiga por fiebre Q después de una infección aguda, uno de los síndromes posinfección post-aguda mejor estudiados . El síndrome de fatiga por fiebre Q se caracteriza por malestar post-esfuerzo y fatiga debilitante. Las personas con síndrome de fatiga por fiebre Q con frecuencia cumplen con los criterios de diagnóstico de encefalomielitis miálgica/síndrome de fatiga crónica (EM/SFC). Los síntomas suelen persistir años después de la infección inicial. [10]
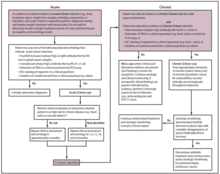
El diagnóstico generalmente se basa en la serología [11] [12] (buscando una respuesta de anticuerpos ) en lugar de buscar el organismo en sí. La serología permite la detección de infección crónica por la aparición de niveles elevados del anticuerpo contra la forma virulenta de la bacteria. La detección molecular de ADN bacteriano se utiliza cada vez más. A diferencia de la mayoría de los parásitos intracelulares obligados , Coxiella burnetii puede cultivarse en un cultivo axénico , pero su cultivo es técnicamente difícil y no está disponible de forma rutinaria en la mayoría de los laboratorios de microbiología. [13]
La fiebre Q puede causar endocarditis (infección de las válvulas cardíacas) que puede requerir una ecocardiografía transesofágica para su diagnóstico. La hepatitis por fiebre Q se manifiesta como una elevación de la alanina transaminasa y la aspartato transaminasa , pero un diagnóstico definitivo sólo es posible mediante una biopsia hepática , que muestra los característicos granulomas del anillo de fibrina . [14]
La investigación realizada en las décadas de 1960 y 1970 por el microbiólogo y virólogo francés canadiense-estadounidense Paul Fiset fue fundamental en el desarrollo de la primera vacuna exitosa contra la fiebre Q. [15]
La protección la ofrece Q-Vax, una vacuna inactivada de células enteras desarrollada por una empresa australiana de fabricación de vacunas, CSL Limited . [16] La vacunación intradérmica se compone de organismos C. burnetii muertos . Se deben realizar análisis de piel y sangre antes de la vacunación para identificar inmunidad preexistente, porque vacunar a personas que ya tienen inmunidad puede provocar una reacción local grave. Después de una sola dosis de vacuna, la inmunidad protectora dura muchos años. Generalmente no se requiere revacunación. Por lo general, se recomienda un examen anual. [17]
En 2001, Australia introdujo un programa nacional de vacunación contra la fiebre Q para personas que trabajan en ocupaciones "de riesgo". Las personas vacunadas o previamente expuestas pueden tener su estatus registrado en el Registro Australiano de Fiebre Q, [18] lo que puede ser una condición de empleo en la industria procesadora de carne o en la investigación veterinaria . [19] Anteriormente se había desarrollado una vacuna muerta en la Unión Soviética, pero sus efectos secundarios impidieron su licencia en el extranjero. [ cita necesaria ]
Los resultados preliminares sugieren que la vacunación de animales puede ser un método de control. Los ensayos publicados demostraron que el uso de una vacuna de fase registrada (Coxevac) en granjas infectadas es una herramienta de gran interés para controlar o prevenir el aborto temprano o tardío, la repetición de la reproducción, el anestro , el estro silencioso, la metritis y la disminución de la producción de leche cuando C. burnetii es la principal causa de estos problemas. [20] [21]
El tratamiento de la fiebre Q aguda con antibióticos es muy eficaz. [7] Los antibióticos de uso común incluyen doxiciclina , tetraciclina , cloranfenicol , ciprofloxacina y ofloxacina ; También se utiliza el fármaco antipalúdico hidroxicloroquina . [7] La fiebre Q crónica es más difícil de tratar y puede requerir hasta cuatro años de tratamiento con doxiciclina y quinolonas o doxiciclina con hidroxicloroquina. [7] Si una persona tiene fiebre Q crónica, se le recetarán doxiciclina e hidroxicloroquina durante al menos 18 meses. La fiebre Q durante el embarazo es especialmente difícil de tratar porque la doxiciclina y la ciprofloxacina están contraindicadas durante el embarazo. El tratamiento preferido para el embarazo y los niños menores de ocho años es el cotrimoxazol . [22] [23]
La fiebre Q es una enfermedad zoonótica distribuida globalmente causada por una bacteria altamente sostenible y virulenta. El agente patógeno se encuentra en todo el mundo, a excepción de Nueva Zelanda [24] y la Antártida. [25] Comprender la transmisión y los factores de riesgo de la fiebre Q es crucial para la salud pública debido a su potencial para causar una infección generalizada.
Transmisión y Riesgos Laborales
La transmisión se produce principalmente por la inhalación de polvo contaminado, el contacto con leche, carne o lana contaminadas y, en particular, productos de parto. Las garrapatas pueden transferir el agente patógeno a otros animales. Si bien la transmisión de persona a persona es poco común y a menudo se asocia con la transmisión de productos del nacimiento, contacto sexual y transfusión de sangre, [25] ciertas ocupaciones presentan mayores riesgos de fiebre Q: [26]
Es importante tener en cuenta que cualquier persona que tenga contacto con animales infectados con la bacteria de la fiebre Q, especialmente las personas que trabajan en granjas o con animales, tiene un mayor riesgo de contraer la enfermedad. [27] Comprender estos riesgos laborales es crucial para la salud pública.
Prevalencia y factores de riesgo
Los estudios indican una mayor prevalencia de fiebre Q en hombres que en mujeres, [28] [29] potencialmente relacionada con las tasas de exposición ocupacional. [30] Otros factores de riesgo que contribuyen incluyen la geografía, la edad y la exposición ocupacional. El diagnóstico se basa en pruebas de compatibilidad sanguínea , y el tratamiento varía según los casos agudos y crónicos. La enfermedad aguda a menudo responde a la doxiciclina , mientras que los casos crónicos pueden requerir una combinación de doxiciclina e hidroxicloroquina . [31] Vale la pena señalar que la fiebre Q fue reportada oficialmente en los Estados Unidos como una enfermedad de declaración obligatoria en 1999 debido a su potencial estatus como agente de guerra biológica. [32]
La fiebre Q muestra patrones epidemiológicos globales, con tasas de incidencia más altas reportadas en ciertos países. En África, los animales salvajes de las selvas tropicales transmiten principalmente la enfermedad, lo que la hace endémica . [25] Se observan patrones únicos en América Latina, pero los informes son esporádicos e inconsistentes entre los países, lo que dificulta su seguimiento y tratamiento. [33]
Los brotes recientes en países europeos, incluidos los Países Bajos y Francia, se han relacionado con la cría de cabras urbanizada , lo que genera preocupación sobre la seguridad de las prácticas ganaderas intensivas y los riesgos potenciales de enfermedades zoonóticas. De manera similar, en Estados Unidos, la fiebre Q es más común en las regiones ganaderas, especialmente en el oeste y las Grandes Llanuras. California, Texas e Iowa representan casi el 40% de los casos notificados, con una mayor incidencia durante la primavera y principios del verano, cuando el ganado se reproduce, independientemente de si la infección es aguda o crónica. [27]
Estos brotes han afectado a un número significativo de personas, siendo las personas inmunodeprimidas las más afectadas. [32] La naturaleza global de la fiebre Q y su asociación con la ganadería resaltan la importancia de implementar medidas para prevenir y controlar la propagación de la enfermedad, particularmente en regiones de alto riesgo.
Edad y exposición ocupacional
Los hombres mayores de las regiones occidental y de las Grandes Llanuras, que están en estrecho contacto con el manejo del ganado, corren un mayor riesgo de contraer fiebre Q crónica. [30] Este riesgo puede aumentar aún más para aquellos con antecedentes de problemas cardíacos. [30] La enfermedad puede manifestarse años después de la infección inicial, presentando síntomas como fatiga inespecífica, fiebre, pérdida de peso y endocarditis . [25] [30] Además, se ha descubierto que ciertas poblaciones son más vulnerables a la fiebre Q, incluidos los niños que viven en comunidades agrícolas, que pueden experimentar síntomas similares a los de los adultos. [34] También se han informado casos de fiebre Q entre miembros del servicio militar de los Estados Unidos, particularmente aquellos desplegados en Irak o Afganistán, lo que resalta aún más la importancia de comprender y abordar los riesgos ocupacionales asociados con la fiebre Q. [35]
Prevención y educación en salud pública
Una educación sanitaria adecuada es crucial para reducir el número de casos de fiebre Q. Crear conciencia sobre las vías de transmisión, los riesgos laborales y las medidas preventivas, [36] como eliminar de la dieta los productos lácteos no pasteurizados, puede ayudar a prevenir la propagación de enfermedades. [37]
La colaboración interdisciplinaria entre el personal médico y los agricultores es fundamental a la hora de desarrollar estrategias de control y prevención en una comunidad. [38] Las campañas de sensibilización deberían centrarse especialmente en las ocupaciones que trabajan con ganado, centrándose en procedimientos de reducción de riesgos, como el seguimiento del rebaño, la implementación de prácticas sanitarias y equipos de protección personal, y la vacunación de animales. [38] Ubicar las granjas ganaderas al menos a 500 metros de las zonas residenciales también puede ayudar a reducir la transmisión de animales a humanos. [38]

La fiebre Q fue descrita por primera vez en 1935 por Edward Holbrook Derrick [39] en trabajadores de mataderos en Brisbane , Queensland . La "Q" significa "consulta" y se aplicó en un momento en que se desconocía el agente causal; se eligió entre sugerencias de fiebre de matadero y fiebre rickettsial de Queensland, para evitar dirigir connotaciones negativas ni a la industria ganadera ni al estado de Queensland. [40]
El patógeno de la fiebre Q fue descubierto en 1937, cuando Frank Macfarlane Burnet y Mavis Freeman aislaron la bacteria de uno de los pacientes de Derrick. [41] Originalmente fue identificada como una especie de Rickettsia . HR Cox y Gordon Davis dilucidaron la transmisión cuando la aislaron de garrapatas encontradas en el estado estadounidense de Montana en 1938. [42] Es una enfermedad zoonótica cuyos reservorios animales más comunes son el ganado vacuno, ovino y caprino. Coxiella burnetii , llamada así por Cox y Burnet, ya no se considera estrechamente relacionada con Rickettsiae , sino similar a Legionella y Francisella , y es una gammaproteobacteria . [ cita necesaria ]
Una mención temprana de la fiebre Q fue importante en una de las primeras películas del Dr. Kildare (1939, Calling Dr. Kildare ). El mentor de Kildare, el Dr. Gillespie ( Lionel Barrymore ), se cansa de que su protegido trabaje infructuosamente en "diagnósticos exóticos" ("¡Creo que es fiebre Q!") y, en cambio, lo envía a trabajar a una clínica del vecindario. [43] [44]
La fiebre Q también se destacó en un episodio del drama médico de la televisión estadounidense House (" The Dig ", séptima temporada, episodio 18). [ cita necesaria ]
C. burnetii se ha utilizado para desarrollar armas biológicas . [45]
Estados Unidos lo investigó como posible agente de guerra biológica en la década de 1950, con eventual estandarización como agente OU. En Fort Detrick y Dugway Proving Ground, se realizaron ensayos en humanos con voluntarios de bata blanca para determinar la dosis infecciosa mediana (18 MICLD 50 /persona ih) y el curso de la infección. El Centro de pruebas Deseret distribuyó el agente biológico OU en barcos y aviones durante el Proyecto 112 y el Proyecto SHAD . [46] Como producto biológico estandarizado, se fabricó en grandes cantidades en Pine Bluff Arsenal , con 5.098 galones en el arsenal a granel en el momento de la desmilitarización en 1970. [ cita necesaria ]
C. burnetii está clasificado actualmente como agente bioterrorista de " categoría B " por los CDC . [47] Puede ser contagioso y es muy estable en aerosoles en una amplia gama de temperaturas. Los microorganismos de la fiebre Q pueden sobrevivir en las superficies hasta 60 días. Se considera un buen agente en parte porque su ID 50 (número de bacilos necesarios para infectar al 50% de los individuos) se considera uno, lo que lo convierte en el más bajo conocido. [ dudoso ]
La fiebre Q puede afectar a muchas especies de animales domésticos y salvajes, incluidos rumiantes (bovinos, ovinos, caprinos, bisontes, [48] especies de ciervos [49] [50] ...), carnívoros (perros, gatos, [51] focas [ 52] ...), roedores, [53] reptiles y aves. Sin embargo, los rumiantes (bovinos, caprinos y ovinos) son los animales afectados con mayor frecuencia y pueden servir como reservorio de la bacteria. [54]
A diferencia de lo que ocurre en los seres humanos, aunque en el ganado se puede reproducir experimentalmente una infección respiratoria y cardíaca, [55] los signos clínicos afectan principalmente al sistema reproductivo. Por lo tanto, la fiebre Q en rumiantes es la principal responsable de abortos, metritis, retención de placenta e infertilidad.
Los signos clínicos varían entre especies. En los pequeños rumiantes (ovejas y cabras) predominan los abortos, los partos prematuros, los mortinatos y el nacimiento de corderos o cabritos débiles. Una de las características de los abortos en cabras es que son muy frecuentes y se concentran en el primer año o dos después de la contaminación de la granja. Esto se conoce como tormenta de abortos. [56]
En el ganado vacuno, aunque también se producen abortos, son menos frecuentes y más esporádicos. El cuadro clínico está más bien dominado por signos inespecíficos como retenciones placentarias, metritis y los consiguientes trastornos de la fertilidad. [57] [58] [59]
Con excepción de Nueva Zelanda, que actualmente está libre de fiebre Q, la enfermedad está presente en todo el mundo. Se han llevado a cabo numerosos estudios epidemiológicos. Han demostrado que aproximadamente una de cada tres granjas de ganado vacuno y una de cada cuatro granjas de ovejas o cabras están infectadas, [60] pero se observan grandes variaciones entre los estudios y los países. En China, Irán, Gran Bretaña, Alemania, Hungría, Países Bajos, España, Estados Unidos, Bélgica, Dinamarca, Croacia, Eslovaquia, República Checa, Serbia, Eslovenia y Jordania, por ejemplo, más del 50% de los rebaños de ganado estaban infectado con fiebre Q. [61] [62] [ 63] [64] [65] [66] [67]
Los animales infectados eliminan la bacteria por tres vías: secreción genital, heces y leche. [68] La excreción es mayor en el momento del parto o del aborto, y las placentas y los fetos abortados son las principales fuentes de bacterias, particularmente en las cabras.
Como C. burnetii es pequeño y resistente en el medio ambiente, se transporta fácilmente por el aire y puede transmitirse de una explotación a otra, incluso si se encuentra a varios kilómetros de distancia. [69]
A partir de los datos epidemiológicos se pueden derivar medidas de bioseguridad : [70]
Existe una vacuna para bovinos, caprinos y ovinos. Reduce la expresión clínica, como los abortos, y disminuye la excreción de bacterias por parte de los animales, lo que lleva al control de la fiebre Q en los rebaños. [71]
Además, se ha demostrado que la vacunación de los rebaños contra la fiebre Q reduce el riesgo de infección humana. [72]
{{cite book}}: CS1 maint: multiple names: authors list (link)