La fiebre del dengue es una enfermedad tropical transmitida por mosquitos y causada por el virus del dengue . Con frecuencia es asintomático ; Si aparecen síntomas, normalmente comienzan de 3 a 14 días después de la infección. Estos pueden incluir fiebre alta , dolor de cabeza , vómitos , dolores musculares y articulares , y una picazón y erupción cutánea características . La recuperación suele tardar de dos a siete días. En una pequeña proporción de casos, la enfermedad evoluciona hacia un dengue hemorrágico más grave , que provoca hemorragias , niveles bajos de plaquetas y pérdida de plasma sanguíneo , o un síndrome de shock por dengue , en el que se produce una presión arterial peligrosamente baja . [1] [2]
El virus del dengue tiene cuatro serotipos confirmados ; La infección por un tipo suele otorgar inmunidad de por vida a ese tipo, pero sólo inmunidad a corto plazo a los demás. La infección posterior con un tipo diferente aumenta el riesgo de complicaciones graves. [8] Los síntomas del dengue se parecen a los de muchas otras enfermedades, como la malaria , la gripe y el Zika . [9] Hay varias pruebas disponibles para confirmar el diagnóstico, incluida la detección de anticuerpos contra el virus o su ARN . [10]
No hay un tratamiento específico para la fiebre del dengue. En casos leves, el tratamiento se centra en tratar los síntomas del dolor. Los casos graves de dengue requieren hospitalización; El tratamiento del dengue agudo es de apoyo e incluye la administración de líquidos por vía oral o intravenosa . [1] [2]
El dengue se transmite por varias especies de mosquitos hembra del género Aedes , principalmente Aedes aegypti . [1] La infección se puede prevenir eliminando los mosquitos y previniendo las picaduras. [11] Se han aprobado dos tipos de vacuna contra el dengue y están disponibles comercialmente. Dengvaxia estuvo disponible en 2016, pero solo se recomienda para prevenir la reinfección en personas que ya han sido infectadas previamente. [12] La segunda vacuna, Qdenga, estuvo disponible en 2022 y es adecuada para adultos, adolescentes y niños a partir de cuatro años. [13]
Las primeras descripciones de un brote de dengue datan de 1779; su causa viral y su propagación se entendieron a principios del siglo XX. [14] El dengue es endémico en más de 100 países y su prevalencia parece estar aumentando a nivel mundial. [7] Está clasificada como una enfermedad tropical desatendida . [15] Durante 2023, se reportaron más de 5 millones de infecciones, con más de 5.000 muertes relacionadas con el dengue. [7] Como la mayoría de los casos son asintomáticos o leves, las cifras reales de casos y muertes por dengue no se notifican. [7]
Normalmente, las personas infectadas con el virus del dengue son asintomáticas (80%) o sólo presentan síntomas leves, como fiebre no complicada. [16] [17] Otros tienen una enfermedad más grave (5%) y, en una pequeña proporción, ponen en peligro la vida. [16] [17] El período de incubación (tiempo entre la exposición y la aparición de los síntomas) varía de 3 a 14 días, pero con mayor frecuencia es de 4 a 7 días. [18]
Los síntomas característicos del dengue leve son fiebre repentina, dolor de cabeza (generalmente ubicado detrás de los ojos), dolores musculares y articulares, náuseas, vómitos, inflamación de ganglios y sarpullido. [1] [11] Si esto progresa a dengue grave, los síntomas son dolor abdominal intenso, vómitos persistentes, respiración rápida, sangrado de encías o nariz, fatiga, inquietud, sangre en el vómito o las heces, sed extrema, piel pálida y fría y sensaciones de debilidad. [1]
El curso de la infección se divide en tres fases: febril, crítica y de recuperación. [19]
La fase febril implica fiebre alta (40°C/104°F) y se asocia con dolor generalizado y dolor de cabeza; esto suele durar de dos a siete días. [20] [1] También puede haber náuseas, vómitos, sarpullido y dolores en los músculos y las articulaciones. [1]
La mayoría de las personas se recuperan en aproximadamente una semana. En aproximadamente el 5% de los casos, los síntomas empeoran y pueden poner en peligro la vida. Esto se llama dengue grave (anteriormente llamado dengue hemorrágico o síndrome de shock por dengue ). [19] [21] El dengue grave puede provocar shock, hemorragia interna, insuficiencia orgánica e incluso la muerte. [22] Las señales de advertencia incluyen dolor de estómago intenso, vómitos, dificultad para respirar y sangre en la nariz, encías, vómito o heces. [22]
Durante este periodo se produce una fuga de plasma de los vasos sanguíneos, junto con una reducción de las plaquetas . [22] Esto puede provocar una acumulación de líquido en el pecho y la cavidad abdominal , así como un agotamiento del líquido de la circulación y una disminución del suministro de sangre a los órganos vitales . [21]
La fase de recuperación suele durar de dos a tres días. [21] La mejoría suele ser sorprendente y puede ir acompañada de picazón intensa y frecuencia cardíaca lenta . [21]
Las complicaciones que siguen al dengue grave incluyen fatiga, somnolencia, dolor de cabeza, deterioro de la concentración y deterioro de la memoria. [19] [23] Una mujer embarazada que desarrolla dengue tiene mayor riesgo de sufrir un aborto espontáneo , un parto con bajo peso al nacer y un parto prematuro . [24]
El virus del dengue (DENV) es un virus ARN de la familia Flaviviridae ; género Flavivirus . Otros miembros del mismo género incluyen el virus de la fiebre amarilla , el virus del Nilo Occidental y el virus Zika . Como se transmite por mosquitos, se clasifica como arbovirus ( virus transmitido por artrópodos ). [25]
El genoma del virus del dengue (material genético) contiene alrededor de 11.000 bases de nucleótidos , que codifican las tres moléculas de proteínas estructurales (C, prM y E) que forman la partícula del virus y otras siete moléculas de proteínas que son necesarias para la replicación del virus. [26] [27] Hay cuatro cepas confirmadas del virus, llamadas serotipos , denominadas DENV-1, DENV-2, DENV-3 y DENV-4. Las distinciones entre los serotipos se basan en su antigenicidad . [28]

El virus del dengue se transmite con mayor frecuencia por la picadura de mosquitos del género Aedes , particularmente A. aegypti . [29] Prefieren alimentarse al anochecer y al amanecer, [30] pero pueden morder y propagar infecciones en cualquier momento del día. [31] Otras especies de Aedes que pueden transmitir la enfermedad incluyen A. albopictus , A. polynesiensis y A. scutellaris . Los humanos son el huésped principal del virus, [25] pero también circula en primates no humanos y puede infectar a otros mamíferos. [32] [33] Una infección se puede adquirir a través de una sola mordedura. [34]
Un mosquito hembra que se alimenta de sangre de una persona infectada con dengue, durante el período febril inicial de 2 a 10 días, se infecta con el virus en las células que recubren su intestino. [35] Aproximadamente entre 8 y 10 días después, el virus se propaga a otros tejidos, incluidas las glándulas salivales del mosquito , y posteriormente se libera en su saliva. El virus no parece tener ningún efecto perjudicial sobre el mosquito, que permanece infectado de por vida. [18]
El dengue también se puede transmitir a través de productos sanguíneos infectados y mediante donación de órganos . [36] [37] [38] En países como Singapur , donde el dengue es endémico, se estima que el riesgo es de entre 1,6 y 6 por 10.000 transfusiones . [36] Se ha informado de transmisión vertical (de madre a hijo) durante el embarazo o el parto. [39] También se han informado otros modos de transmisión de persona a persona, incluida la transmisión sexual, pero son muy inusuales. [20] [40] La variación genética en los virus del dengue es específica de cada región, lo que sugiere que el establecimiento en nuevos territorios es relativamente poco frecuente, a pesar de que el dengue ha surgido en nuevas regiones en las últimas décadas. [19]
El principal riesgo de infección por dengue es la picadura de un mosquito infectado. [41] Esto es más probable en áreas donde la enfermedad es endémica, especialmente donde hay alta densidad de población, saneamiento deficiente y agua estancada donde los mosquitos pueden reproducirse. [41] Puede mitigarse tomando medidas para evitar las picaduras, como usar ropa que cubra completamente la piel, usar mosquiteros mientras descansa y/o la aplicación de repelente de insectos ( siendo DEET el más eficaz). [34]
Las enfermedades crónicas, como el asma, la anemia falciforme y la diabetes mellitus, aumentan el riesgo de desarrollar una forma grave de la enfermedad. [42] Otros factores de riesgo de enfermedad grave incluyen el sexo femenino y el alto índice de masa corporal . [19] [27] Se cree que la infección con un serotipo produce inmunidad de por vida contra ese tipo, pero solo protección a corto plazo contra los otros tres. [20] La reinfección posterior con un serotipo diferente aumenta el riesgo de complicaciones graves debido al fenómeno conocido como mejora dependiente de anticuerpos . [8] [43]
Cuando un mosquito portador del virus del dengue pica a una persona, el virus ingresa a la piel junto con la saliva del mosquito. Se une a los glóbulos blancos y entra en ellos , y se reproduce dentro de las células mientras se mueven por todo el cuerpo. Los glóbulos blancos responden produciendo varias proteínas de señalización, como citoquinas e interferones , que son responsables de muchos de los síntomas, como la fiebre, los síntomas parecidos a los de la gripe y los dolores intensos. En una infección grave, la producción de virus dentro del cuerpo aumenta considerablemente y muchos más órganos (como el hígado y la médula ósea ) pueden verse afectados. El líquido del torrente sanguíneo se filtra a través de la pared de los pequeños vasos sanguíneos hacia las cavidades corporales debido al aumento de la permeabilidad capilar . Como resultado, circula menos sangre por los vasos sanguíneos y la presión arterial baja tanto que no puede suministrar suficiente sangre a los órganos vitales. Además, la disfunción de la médula ósea debido a la infección de las células del estroma conduce a una reducción del número de plaquetas, que son necesarias para una coagulación sanguínea eficaz; esto aumenta el riesgo de hemorragia, la otra complicación importante del dengue. [44]
Una vez dentro de la piel, el virus del dengue se une a las células de Langerhans (una población de células dendríticas de la piel que identifica los patógenos). [44] El virus ingresa a las células a través de la unión entre proteínas virales y proteínas de membrana en la célula de Langerhans, específicamente, las lectinas de tipo C llamadas DC-SIGN, el receptor de manosa y CLEC5A . [26] DC-SIGN, un receptor no específico para material extraño en las células dendríticas, parece ser el principal punto de entrada. [27] La célula dendrítica se desplaza al ganglio linfático más cercano . Mientras tanto, el genoma del virus se traduce en vesículas unidas a membranas en el retículo endoplásmico de la célula , donde el aparato de síntesis de proteínas de la célula produce nuevas proteínas virales que replican el ARN viral y comienzan a formar partículas virales. Las partículas de virus inmaduros son transportadas al aparato de Golgi , la parte de la célula donde algunas de las proteínas reciben las cadenas de azúcar necesarias ( glucoproteínas ). Los nuevos virus ya maduros se liberan mediante exocitosis . Luego pueden ingresar a otros glóbulos blancos, como monocitos y macrófagos . [26]
La reacción inicial de las células infectadas es producir interferón , una citoquina que eleva muchas defensas contra la infección viral a través del sistema inmunológico innato al aumentar la producción de un gran grupo de proteínas mediadas por la vía JAK-STAT . Algunos serotipos del virus del dengue parecen tener mecanismos para ralentizar este proceso. El interferón también activa el sistema inmunológico adaptativo , lo que conduce a la generación de anticuerpos contra el virus así como de células T que atacan directamente a cualquier célula infectada con el virus. [26] Se generan varios anticuerpos; algunos se unen estrechamente a las proteínas virales y las dirigen para la fagocitosis (ingesta por células especializadas y destrucción), pero otros se unen al virus menos bien y, en cambio, parecen entregar el virus a una parte de los fagocitos donde no se destruye pero puede replicarse más. . [26]
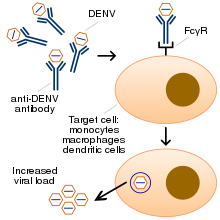
No está del todo claro por qué la infección secundaria con una cepa diferente del virus del dengue pone a las personas en riesgo de padecer fiebre hemorrágica por dengue y síndrome de shock por dengue. La hipótesis más aceptada es la de la mejora dependiente de anticuerpos (ADE). El mecanismo exacto detrás del ADE no está claro. Puede ser causado por una mala unión de anticuerpos no neutralizantes y su entrega al compartimento equivocado de glóbulos blancos que han ingerido el virus para su destrucción. [26] [27] Existe la sospecha de que ADE no es el único mecanismo subyacente a las complicaciones graves relacionadas con el dengue, [16] [45] y varias líneas de investigación han implicado un papel para las células T y los factores solubles como las citoquinas y el sistema complementario . [44]
La enfermedad grave se caracteriza por problemas de permeabilidad capilar (una cantidad de líquido y proteínas que normalmente se encuentran en la sangre para pasar) y trastornos de la coagulación sanguínea . [46] [19] Estos cambios aparecen asociados con un estado desordenado del glicocálix endotelial , que actúa como un filtro molecular de los componentes sanguíneos. [19] Se cree que los capilares con fugas (y la fase crítica) son causados por una respuesta del sistema inmunológico. [19] Otros procesos de interés incluyen células infectadas que se vuelven necróticas , lo que afecta tanto la coagulación como la fibrinólisis (los sistemas opuestos de coagulación sanguínea y degradación del coágulo), y niveles bajos de plaquetas en la sangre, que también son un factor en la coagulación normal. [44]
El diagnóstico de dengue generalmente se hace clínicamente, sobre la base de los síntomas informados y el examen físico ; esto se aplica especialmente en áreas endémicas. [16] Sin embargo, la enfermedad temprana puede ser difícil de diferenciar de otras infecciones virales . [21] Un diagnóstico probable se basa en los hallazgos de fiebre más dos de los siguientes: náuseas y vómitos, sarpullido, dolores generalizados, recuento bajo de glóbulos blancos , prueba de torniquete positiva o cualquier señal de advertencia (ver tabla) en alguien que vive en una zona endémica . Las señales de advertencia suelen aparecer antes de la aparición del dengue grave. La prueba del torniquete, que es particularmente útil en entornos donde no se dispone de investigaciones de laboratorio, implica la aplicación de un manguito de presión arterial entre la presión diastólica y sistólica durante cinco minutos, seguido del recuento de cualquier hemorragia petequial ; un número mayor hace que el diagnóstico de dengue sea más probable, siendo el límite superior a 1,5 a 3 por 1 cm 2 (10 a 20 por pulgada 2 ). [47]
El diagnóstico debe considerarse en cualquier persona que desarrolle fiebre dentro de las dos semanas posteriores a su estancia en los trópicos o subtrópicos . [19] Puede ser difícil distinguir el dengue y el chikungunya , una infección viral similar que comparte muchos síntomas y ocurre en partes similares del mundo al dengue. [20] A menudo, se realizan investigaciones para excluir otras afecciones que causan síntomas similares, como malaria , leptospirosis , fiebre hemorrágica viral , fiebre tifoidea , enfermedad meningocócica , sarampión e influenza . [21] La fiebre Zika también tiene síntomas similares a los del dengue. [48]
El cambio más temprano detectable en las investigaciones de laboratorio es un recuento bajo de glóbulos blancos, al que luego puede seguir un nivel bajo de plaquetas y acidosis metabólica . [21] Un nivel moderadamente elevado de aminotransferasa ( AST y ALT ) del hígado se asocia comúnmente con niveles bajos de plaquetas y glóbulos blancos. [19] En la enfermedad grave, la fuga de plasma produce hemoconcentración (como lo indica un aumento del hematocrito ) e hipoalbuminemia . [21] Los derrames pleurales o la ascitis pueden detectarse mediante un examen físico cuando son grandes, [21] pero la demostración de líquido en la ecografía puede ayudar en la identificación temprana del síndrome de shock del dengue. [21] [16] El uso de la ecografía está limitado por la falta de disponibilidad en muchos entornos. [16] El síndrome de shock del dengue está presente si la presión del pulso cae a ≤ 20 mm Hg junto con el colapso vascular periférico. [19] El colapso vascular periférico se determina en niños a través del llenado capilar retrasado , frecuencia cardíaca rápida o extremidades frías. Si bien las señales de advertencia son un aspecto importante para la detección temprana de enfermedades potencialmente graves, la evidencia de cualquier marcador clínico o de laboratorio específico es débil. [49]
La clasificación de 2009 de la Organización Mundial de la Salud divide el dengue en dos grupos: no complicado y grave. [16] Esto reemplaza la clasificación de la OMS de 1997, que necesitaba simplificarse porque se consideró demasiado restrictiva, aunque la clasificación anterior todavía se usa ampliamente, incluso por la Oficina Regional de la Organización Mundial de la Salud para el Sudeste Asiático a partir de 2011 [actualizar]. [50] El dengue grave se define como aquel asociado con hemorragia grave, disfunción orgánica grave o fuga de plasma grave, mientras que todos los demás casos no son complicados. La clasificación de 1997 dividió el dengue en fiebre indiferenciada, dengue y dengue hemorrágico. [21] [51] El dengue hemorrágico se subdividió en grados I a IV. El grado I es la presencia únicamente de hematomas fáciles o una prueba de torniquete positiva en alguien con fiebre, el grado II es la presencia de sangrado espontáneo en la piel y en otros lugares, el grado III es la evidencia clínica de shock y el grado IV es un shock tan severo que No se pueden detectar la presión arterial ni el pulso . [51] Los grados III y IV se conocen como "síndrome de shock del dengue". [51]

El diagnóstico de dengue puede confirmarse mediante pruebas microbiológicas de laboratorio. [52] Esto se puede hacer mediante el aislamiento del virus en cultivos celulares , la detección de ácidos nucleicos mediante PCR , la detección de antígenos virales (como para NS1 ) o anticuerpos específicos (serología). [27] El aislamiento de virus y la detección de ácidos nucleicos son más precisos que la detección de antígenos, pero estas pruebas no están ampliamente disponibles debido a su mayor costo. La detección de NS1 durante la fase febril de una infección primaria puede tener una sensibilidad superior al 90%, aunque en infecciones posteriores es sólo del 60% al 80%. [19] Todas las pruebas pueden ser negativas en las primeras etapas de la enfermedad. [21] [27] La PCR y la detección de antígenos virales son más precisas en los primeros siete días. [19] En 2012 se introdujo una prueba de PCR que puede ejecutarse en equipos utilizados para diagnosticar la influenza; Es probable que esto mejore el acceso al diagnóstico basado en PCR. [53]
Estas pruebas de laboratorio sólo tienen valor diagnóstico durante la fase aguda de la enfermedad, a excepción de la serología. Las pruebas de anticuerpos específicos del virus del dengue, tipos IgG e IgM , pueden ser útiles para confirmar un diagnóstico en las últimas etapas de la infección. Tanto la IgG como la IgM se producen después de 5 a 7 días. Los niveles más altos ( títulos ) de IgM se detectan después de una infección primaria, pero también se produce IgM en la reinfección. La IgM se vuelve indetectable entre 30 y 90 días después de una infección primaria, pero antes después de reinfecciones. La IgG, por el contrario, permanece detectable durante más de 60 años y, en ausencia de síntomas, es un indicador útil de una infección pasada. Después de una infección primaria, la IgG alcanza niveles máximos en la sangre después de 14 a 21 días. En reinfecciones posteriores, los niveles alcanzan su punto máximo antes y los títulos suelen ser más altos. Tanto la IgG como la IgM proporcionan inmunidad protectora contra el serotipo infectante del virus. [18] [20] [27] En las pruebas de anticuerpos IgG e IgM puede haber reactividad cruzada con otros flavivirus que pueden dar lugar a un falso positivo después de infecciones recientes o vacunas contra el virus de la fiebre amarilla o la encefalitis japonesa. [19] La detección de IgG por sí sola no se considera diagnóstica a menos que se recojan muestras de sangre con 14 días de diferencia y se detecte un aumento de más de cuatro veces en los niveles de IgG específica. En una persona con síntomas, la detección de IgM se considera diagnóstica. [18]

La prevención depende del control y protección de las picaduras del mosquito que la transmite. La Organización Mundial de la Salud recomienda un programa de Control Integrado de Vectores que consta de cinco elementos:
El método principal para controlar A. aegypti es eliminando sus hábitats . Esto se hace eliminando las fuentes de agua abiertas o, si esto no es posible, agregando insecticidas o agentes de control biológico a estas áreas. La fumigación generalizada con insecticidas organofosforados o piretroides , aunque a veces se realiza, no se cree que sea eficaz. [17] Reducir las acumulaciones abiertas de agua mediante modificaciones ambientales es el método de control preferido, dadas las preocupaciones sobre los efectos negativos para la salud de los insecticidas y las mayores dificultades logísticas con los agentes de control. Las personas pueden prevenir las picaduras de mosquitos usando ropa que cubra completamente la piel, usando mosquiteros mientras descansan y/o aplicando repelente de insectos ( el DEET es el más efectivo). [34] Si bien estas medidas pueden ser un medio eficaz para reducir el riesgo de exposición de un individuo, hacen poco en términos de mitigar la frecuencia de los brotes, que parecen estar en aumento en algunas áreas, probablemente debido a que la urbanización aumenta el hábitat de A. aegypti . [54] El alcance de la enfermedad también parece estar expandiéndose, posiblemente debido al cambio climático . [54]
Hay dos tipos de vacuna contra el dengue disponibles: Qdenga y Dengvaxia. [6] [55] El 5 de diciembre de 2022, la Agencia Europea de Medicamentos aprobó Qdenga (anteriormente TAK-003), una vacuna viva tetravalente atenuada para adultos, adolescentes y niños a partir de cuatro años, producida por Takeda Pharmaceutical Company . [55]
En 2016, Dengvaxia estuvo disponible comercialmente en Filipinas e Indonesia. [6] [56] Ha sido aprobado para su uso en México, Brasil, El Salvador, Costa Rica, Singapur, Paraguay, gran parte de Europa y Estados Unidos. [57] [56] [58] Dengvaxia solo se recomienda en personas que han tenido una infección previa por dengue o en poblaciones donde la mayoría (>80%) de las personas han sido infectadas a los 9 años. [12] [59] En aquellos que Si no ha tenido una infección previa, hay evidencia de que puede empeorar infecciones posteriores. [57] [12] [60] Por esta razón , Prescrire no lo considera adecuado para la inmunización a gran escala, incluso en áreas donde la enfermedad es común. [61]
Dengvaxia es producido por Sanofi . [62] Se basa en una combinación debilitada del virus de la fiebre amarilla y cada uno de los cuatro serotipos del dengue. [30] [63] Los estudios de la vacuna encontraron que tenía una efectividad del 66% y previno más del 80 al 90% de los casos graves. [59] Esto es menos de lo que algunos desean. [64] En Indonesia las tres dosis recomendadas cuestan alrededor de 207 dólares estadounidenses. [56]
Dadas las limitaciones de la vacuna actual, la investigación sobre vacunas continúa. Una de las preocupaciones es que una vacuna podría aumentar el riesgo de enfermedad grave mediante la mejora dependiente de anticuerpos (ADE). [65] La vacuna ideal es segura, eficaz después de una o dos inyecciones, cubre todos los serotipos, no contribuye a los ADE, se transporta y almacena fácilmente y es asequible y rentable. [sesenta y cinco]

El 15 de junio de cada año se celebra el Día Internacional contra el Dengue. [66] La idea se acordó por primera vez en 2010 y el primer evento se celebró en Yakarta , Indonesia, en 2011. [66] Se llevaron a cabo más eventos en 2012 en Yangon , Myanmar, y en 2013 en Vietnam . [66] Los objetivos son aumentar la conciencia pública sobre el dengue, movilizar recursos para su prevención y control y demostrar el compromiso de la región del sudeste asiático para abordar la enfermedad. [67]
No existen medicamentos antivirales específicos para el dengue; sin embargo, es importante mantener un equilibrio adecuado de líquidos. [19] El tratamiento depende de los síntomas. Aquellos que pueden beber, orinan, no tienen "signos de advertencia" y, por lo demás, están sanos, pueden controlarse en casa con un seguimiento diario y una terapia de rehidratación oral . Aquellos que tengan otros problemas de salud, tengan "signos de advertencia" o no puedan realizar un seguimiento regular deben ser atendidos en el hospital. [21] En aquellos con dengue grave, la atención debe brindarse en un área donde haya acceso a una unidad de cuidados intensivos .
La hidratación intravenosa, si es necesaria, normalmente sólo es necesaria durante uno o dos días. En niños con shock debido al dengue es razonable una dosis rápida de 20 ml/kg. [68] Luego, la velocidad de administración de líquidos se ajusta a una producción urinaria de 0,5 a 1 ml/kg/h, signos vitales estables y normalización del hematocrito. [21] Se recomienda la menor cantidad de líquido necesaria para lograr esto.
Se evitan procedimientos médicos invasivos como la intubación nasogástrica , las inyecciones intramusculares y las punciones arteriales, en vista del riesgo de hemorragia. [21] El paracetamol (acetaminofén) se utiliza para la fiebre y el malestar, mientras que se evitan los AINE como el ibuprofeno y la aspirina , ya que podrían agravar el riesgo de hemorragia. La transfusión de sangre se inicia temprano en personas que presentan signos vitales inestables ante un hematocrito decreciente , en lugar de esperar a que la concentración de hemoglobina disminuya a algún nivel predeterminado "desencadenante de transfusión". Se recomiendan concentrados de glóbulos rojos o sangre completa , mientras que las plaquetas y el plasma fresco congelado generalmente no lo son. No hay evidencia suficiente para determinar si los corticosteroides tienen un efecto positivo o negativo en el dengue. [69]
Durante la fase de recuperación se suspenden los líquidos intravenosos para evitar un estado de sobrecarga de líquidos . [21] Si se produce una sobrecarga de líquidos y los signos vitales son estables, puede que todo lo que se necesite sea suspender más líquidos. Si una persona está fuera de la fase crítica, se puede utilizar un diurético de asa como la furosemida para eliminar el exceso de líquido de la circulación.
La mayoría de las personas con dengue se recuperan sin problemas continuos. El riesgo de muerte entre quienes padecen dengue grave es del 0,8 % al 2,5 %, [70] y con el tratamiento adecuado es inferior al 1 %. Sin embargo, aquellos que desarrollan presión arterial significativamente baja pueden tener una tasa de mortalidad de hasta el 26%. [21] El riesgo de muerte entre los niños menores de cinco años es cuatro veces mayor que entre los mayores de 10 años. [70] Las personas mayores también corren un mayor riesgo de tener un mal resultado. [70]


En 2019, el dengue era común en más de 120 países. [60] En 2013 causó alrededor de 60 millones de infecciones sintomáticas en todo el mundo, con el 18% ingresado en el hospital y alrededor de 13.600 muertes. [71] El costo mundial del caso de dengue se estima en 9 mil millones de dólares. [71] Para la década de 2000, se estimó que 12 países del sudeste asiático tenían alrededor de 3 millones de infecciones y 6.000 muertes al año. [72] En 2019, Filipinas declaró una epidemia nacional de dengue debido a que las muertes alcanzaron a 622 personas ese año. [73] Se informa en al menos 22 países de África; pero es probable que esté presente en todos ellos, con un 20% de la población en riesgo. [74] Esto la convierte en una de las enfermedades transmitidas por vectores más comunes en todo el mundo. [49]
Las infecciones se adquieren con mayor frecuencia en entornos urbanos. [18] En las últimas décadas, la expansión de aldeas, pueblos y ciudades en las áreas en las que es común y la mayor movilidad de las personas han aumentado el número de epidemias y virus en circulación. La fiebre del dengue, que alguna vez estuvo confinada al sudeste asiático, ahora se ha extendido al sur de China en el este de Asia, a los países del Océano Pacífico y a las Américas, [18] y podría representar una amenaza para Europa. [17] En noviembre de 2022, se informó el primer caso de dengue transmitido localmente en el condado de Maricopa, Arizona y el estado de Arizona en su conjunto. [75]
Las tasas de dengue se multiplicaron por 30 entre 1960 y 2010. Se cree que este aumento se debe a una combinación de urbanización, crecimiento demográfico, aumento de los viajes internacionales y calentamiento global . [16] La distribución geográfica es alrededor del ecuador. De los 2.500 millones de personas que viven en zonas donde es común, el 70% proceden de la Región de Asia Sudoriental y la Región del Pacífico Occidental de la OMS. La infección por dengue ocupa el segundo lugar después de la malaria como causa diagnosticada de fiebre entre los viajeros que regresan del mundo en desarrollo. [20] Es la enfermedad viral más común transmitida por artrópodos, [26] y tiene una carga de enfermedad estimada en 1.600 años de vida ajustados en función de la discapacidad por millón de habitantes. [27] La Organización Mundial de la Salud considera el dengue como una de las diecisiete enfermedades tropicales desatendidas . [76]
Como la mayoría de los arbovirus, el virus del dengue se mantiene en la naturaleza en ciclos que involucran vectores hematófagos preferidos y huéspedes vertebrados. [18] Los virus se mantienen en los bosques del sudeste asiático y África mediante la transmisión de las hembras de los mosquitos Aedes (de especies distintas a A. aegypti ) a sus crías y a los primates inferiores. [18] En pueblos y ciudades, el virus se transmite principalmente por el A. aegypti, altamente domesticado . En entornos rurales, el virus se transmite a los humanos por A. aegypti y otras especies de Aedes como A. albopictus . [18] Ambas especies tuvieron áreas de distribución en expansión en la segunda mitad del siglo XX. [19] En todos los entornos, los primates inferiores o los humanos infectados aumentan considerablemente el número de virus del dengue circulantes, en un proceso llamado amplificación. [18] Una proyección estima que el cambio climático , la urbanización y otros factores podrían hacer que más de 6 mil millones de personas corran riesgo de infección por dengue para 2080. [77]
El primer registro de un caso probable de dengue se encuentra en una enciclopedia médica china de la dinastía Jin (266-420) que hacía referencia a un "veneno de agua" asociado con insectos voladores. [78] [79] El vector principal, A. aegypti , se extendió fuera de África entre los siglos XV y XIX debido en parte a una mayor globalización secundaria a la trata de esclavos . [19] Ha habido descripciones de epidemias en el siglo XVII, pero los primeros informes más plausibles de epidemias de dengue son de 1779 y 1780, cuando una epidemia se extendió por el sudeste asiático, África y América del Norte. [78] [80] Desde entonces hasta 1940, las epidemias fueron poco frecuentes. [78]
En 1906 se confirmó la transmisión por mosquitos Aedes y en 1907 el dengue fue la segunda enfermedad (después de la fiebre amarilla) que se demostró que era causada por un virus. [14] Investigaciones adicionales realizadas por John Burton Cleland y Joseph Franklin Siler completaron la comprensión básica de la transmisión del dengue. [14]
La marcada propagación del dengue durante y después de la Segunda Guerra Mundial se ha atribuido a alteraciones ecológicas. Las mismas tendencias también provocaron la propagación de diferentes serotipos de la enfermedad a nuevas zonas y la aparición del dengue hemorrágico. Esta forma grave de la enfermedad se informó por primera vez en Filipinas en 1953; en la década de 1970, se había convertido en una causa importante de mortalidad infantil y había surgido en el Pacífico y las Américas. [78] La fiebre hemorrágica del dengue y el síndrome de shock del dengue se observaron por primera vez en América Central y del Sur en 1981, cuando el DENV-2 fue contraído por personas que habían sido infectadas previamente con DENV-1 varios años antes. [25]
El nombre llegó al inglés a principios del siglo XIX del español de las Indias Occidentales, que lo tomó prestado del término kiswahili dinga (en su totalidad kidingapopo , "enfermedad causada por un espíritu maligno"). El término prestado cambió a dengue en español debido a que esta palabra existe en español con el significado de "fastidiosidad" y esta etimología popular se refiere a la aversión al movimiento por parte de los pacientes afectados. [81] [79] Se decía que los esclavos en las Indias Occidentales que habían contraído dengue tenían la postura y el andar de un dandy , y la enfermedad se conocía como "fiebre dandy". [82] [83]
El término fiebre rompehuesos fue aplicado por el médico y padre fundador de los Estados Unidos, Benjamin Rush , en un informe de 1789 sobre la epidemia de 1780 en Filadelfia , debido a los dolores musculares y articulares asociados. En el título del informe utiliza el término más formal "fiebre remitente biliosa". [84] El término dengue entró en uso general sólo después de 1828. [83] Otros términos históricos incluyen "fiebre desgarradora" y "la dengue". [83] Los términos para enfermedades graves incluyen "púrpura trombocitopénica infecciosa" y "fiebre hemorrágica filipina", "tailandesa" o "de Singapur". [83]
Los brotes de dengue aumentan la necesidad de productos sanguíneos y al mismo tiempo disminuyen el número de posibles donantes de sangre debido a una posible infección por el virus. [85] Por lo general, a alguien que tiene una infección por dengue no se le permite donar sangre durante al menos los próximos seis meses. [85]
El 16 de mayo se celebra en la India el Día Nacional del Dengue en un esfuerzo por crear conciencia en los países afectados. [86] Se están realizando esfuerzos a partir de 2019 para convertirlo en un evento global. [87] Filipinas tiene un mes de concientización en junio desde 1998. [88] [89]
Los esfuerzos de investigación para prevenir y tratar el dengue incluyen diversos medios de control de vectores, [ necesita actualización ] desarrollo de vacunas y medicamentos antivirales. [ necesita actualización ]

Con respecto al control de vectores , se han utilizado varios métodos novedosos para reducir el número de mosquitos con cierto éxito, incluida la colocación del guppy ( Poecilia reticulata ) o copépodos en agua estancada para comerse las larvas de mosquito. También hay ensayos con machos de A. aegypti genéticamente modificados que, después de ser liberados en el medio silvestre, se aparean con las hembras y dejan a sus crías incapaces de volar. [90]
En 2021, una investigación realizada en Yogyakarta , Indonesia, infectó a A. aegypti con la cepa w Mel de Wolbachia pipientis . Los mosquitos infectados eran menos susceptibles a la infección por el virus del dengue. El odds ratio de los grupos de intervención versus los grupos de control fue de 0,23 (intervalo de confianza [IC] del 95%, 0,15 a 0,35; P = 0,004). [91]
Además de los intentos de controlar la propagación del mosquito Aedes , se están realizando esfuerzos para desarrollar medicamentos antivirales que se utilizarían para tratar los ataques de dengue y prevenir complicaciones graves. [92] [93] El descubrimiento de la estructura de las proteínas virales puede ayudar al desarrollo de fármacos eficaces. [92] Hay varios objetivos plausibles. El primer enfoque es la inhibición de la ARN polimerasa viral dependiente de ARN (codificada por NS5), que copia el material genético viral, con análogos de nucleósidos . En segundo lugar, puede ser posible desarrollar inhibidores específicos de la proteasa viral (codificada por NS3), que une las proteínas virales. [94] Finalmente, puede ser posible desarrollar inhibidores de entrada , que impiden que el virus ingrese a las células, o inhibidores del proceso de limitación 5 ' , que es necesario para la replicación viral. [93]
El extracto de hoja de Carica papaya se ha estudiado [95] y se ha utilizado para tratamiento [96] y en hospitales. [97] A partir de 2020, los estudios han demostrado beneficios positivos en los parámetros sanguíneos clínicos, pero aún no se ha estudiado un efecto beneficioso sobre el resultado de la enfermedad, [98] y el extracto de hoja de papaya no se considera una terapia estándar de práctica. [95] [97] [99]
En octubre de 2021, la Universidad Católica de Lovaina en Bélgica anunció que había desarrollado un antiviral en cooperación con Janssen Pharmaceutica , que también puede usarse para prevenir la enfermedad. [100]
1779-1780: 'Knokkel-koorts' en Batavia (ahora Yakarta, Indonesia) y 'fiebre de rotura de huesos' en Filadelfia
![]() Este artículo fue enviado a Open Medicine para revisión por pares académicos externos en 2012 (informes de revisores). El contenido actualizado se reintegró a la página de Wikipedia bajo una licencia CC-BY-SA-3.0 ( 2014 ). La versión del registro revisada es: James Heilman , Jacob de Wolff, Graham Beards, Brian Basden, et al. (2 de octubre de 2014). "Fiebre del dengue: una revisión clínica de Wikipedia". Medicina Abierta . 8 (4): e105-15. ISSN 1911-2092. PMC 4242787 . PMID 25426178. Wikidata Q28651505.
Este artículo fue enviado a Open Medicine para revisión por pares académicos externos en 2012 (informes de revisores). El contenido actualizado se reintegró a la página de Wikipedia bajo una licencia CC-BY-SA-3.0 ( 2014 ). La versión del registro revisada es: James Heilman , Jacob de Wolff, Graham Beards, Brian Basden, et al. (2 de octubre de 2014). "Fiebre del dengue: una revisión clínica de Wikipedia". Medicina Abierta . 8 (4): e105-15. ISSN 1911-2092. PMC 4242787 . PMID 25426178. Wikidata Q28651505.