Linfocito T CD4+
Es esta diversidad en su función y su papel en la influencia de otras células lo que les da a los linfocitos T "colaboradores" su nombre.
Se cree que los linfocitos Th maduros siempre expresan su proteína de superficie CD4.
Se considera que estas células CD4+ tienen generalmente un papel predefinido como linfocitos T colaboradores en el sistema inmunitario, aunque existen raras excepciones.
Algunas células presentadoras también se acoplan a antígenos nativos (o sin procesar) en su superficie, como las células dendríticas foliculares, pero los antígenos sin procesar no interaccionan con los linfocitos T y por ende no están involucrados en su activación.
La unión del antígeno-MHC al complejo TcR y el CD4 pueden participar en la adhesión de la célula presentadora y el linfocito Th durante el proceso de activación celular, pero son en realidad la proteína integrina LFA-1 en la superficie del linfocito T y la ICAM en la célula presentadora (APC) las más importantes en este tipo de interacción.
La segunda señal involucra la interacción entre el CD28 en la superficie de los linfocitos T CD4+ y las proteínas CD80 (B7.1) o CD86 (B7.2) en las CPA profesionales.
Las respuestas más rápidas ocurren durante una reinfección, debido a que los linfocitos T de memoria ya han pasado por el proceso de confirmación y pueden crear células efectoras mucho más tempranamente.
Una vez ambas señales estimulatorias son activadas dentro del linfocito T colaborador, la célula se permite iniciar el proceso de proliferar.
Los linfocitos T activados también producen la subunidad alfa del receptor IL-2 (CD25 o IL-2R), otorgándoles de un receptor plenamente funcional que puede unirse a la IL-2, el cual a su vez activa las vías de proliferación.
En este caso, la IL-2 liberada se acopla a los receptores IL-2 en la misma célula, lo cual potencia el proceso de proliferación.
Este fenómeno en el que células liberan citoquinas para alterar su propio comportamiento es conocido como autorregulación (o estimulación autocrina).
ej., los linfocitos NK también proliferan cuando entran en contacto con esta IL-2), y que la IL-2 también puede unirse a otras células T en el área (estimulación paracrina).
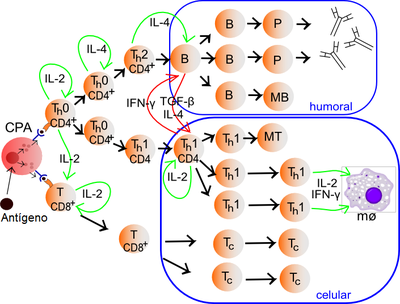
El linaje de linfocitos T que se desarrolla a células efectoras se diferencia en dos grandes tipos de células conocidas como Th1 y Th2 (la "h" viene del término inglés helper que significa colaborador) o también conocidas como linfocitos T de tipo 1 y tipo 2, respectivamente.
Otras evidencias sugieren que la concentración de antígeno presentado a la célula T durante su activación primaria influencia su escogencia.
Otra diferencia importante con los linfocitos T "supresores" (o "reguladores naturales") es que estos siempre suprimirán las acciones del sistema inmunitario, mientras que los grupos de células T efectoras comienzan con citoquinas de función promotora-inmune y luego cambiarán más adelante su repertorio a citoquinas inhibitorias.
Estas células productoras de IL-17 fueron descritas inicialmente como una población implicada en la autoinmunidad, pero ahora se cree que tienen sus propias funciones efectoras y reguladoras.
Muchas de las citoquinas citadas en este artículo también son expresadas por otras células del sistema inmunitario (ver detalles en los artículos individuales para cada citoquina), y se hace claro que, aunque el modelo básico Th1/Th2 brinda luces y permite comprender las funciones de los linfocitos T colaboradores, es demasiado simple para definir su rol o acciones totales.
A veces también cometen equivocaciones ocasionales, o generan respuestas que podrían ser consideradas como no-benéficas.
El mecanismo que usan las células T asesinas durante la autoinmunidad es casi idéntico a su respuesta contra virus, y algunos virus han sido acusados de causar enfermedades autoinmunes como la Diabetes mellitus tipo 1.
Este tipo de enfermedades ocurre debido a que los sistemas de reconocimiento del antígeno en el organismo hospedador fallan, y el sistema inmunitario cree, por error, que un antígeno propio es exógeno o desconocido.
Como resultado, los linfocitos T CD8+ tratan a la célula como si estuviese infectada, y entonces provocan la destrucción total (o en el caso de trasplantes, el rechazo del órgano) de las células que expresan ese antígeno.
Particularmente, dos componentes del sistema inmunitario son afectados debido a su dependencia en los linfocitos T CD4+: Si el paciente no responde al (o no recibe) tratamiento contra el VIH, finalmente sucumbirá a cáncer o infecciones; finalmente, el sistema inmunitario llega a un nivel en el que ya no está coordinado o estimulado lo suficiente como para afrontar la enfermedad.