El síndrome de la cola de caballo ( CES ) es una afección que se produce cuando se daña el conjunto de nervios que se encuentra debajo del extremo de la médula espinal , conocido como cola de caballo . [2] Los signos y síntomas incluyen dolor lumbar , dolor que se irradia hacia la pierna , entumecimiento alrededor del ano y pérdida del control de los intestinos o la vejiga. [1] El inicio puede ser rápido o gradual. [1]
La causa suele ser una hernia discal en la región inferior de la espalda . [1] Otras causas incluyen estenosis espinal , cáncer , traumatismo , absceso epidural y hematoma epidural . [1] [2] El diagnóstico se sospecha en función de los síntomas y se confirma mediante imágenes médicas como resonancia magnética o tomografía computarizada . [1] [3]
La CES generalmente se trata quirúrgicamente mediante laminectomía . [1] La aparición repentina se considera una emergencia médica que requiere una descompresión quirúrgica inmediata , y el retraso puede causar una pérdida permanente de la función. [4] Pueden ocurrir problemas permanentes de vejiga, disfunción sexual o entumecimiento a pesar de la cirugía. [1] [3] Un pronóstico desfavorable ocurre en aproximadamente el 20% de las personas a pesar del tratamiento. [1] Aproximadamente 1 de cada 70.000 personas se ve afectada cada año. [1] Se describió por primera vez en 1934. [5]

Los signos y síntomas del síndrome de la cola de caballo incluyen:
El dolor de espalda intenso, la anestesia en silla de montar , la incontinencia urinaria o fecal y la disfunción sexual se consideran "banderas rojas", es decir, características que requieren una investigación urgente. [8]
Después del cono medular (cerca de los niveles vertebrales lumbares 1 (L1) y 2 (L2), ocasionalmente más abajo), el canal espinal contiene un haz de fibras nerviosas (la cauda equina o "cola de caballo") que se ramifica desde el extremo inferior de la médula espinal y contiene las raíces nerviosas de L1-L5 y S1-S5. Las raíces nerviosas de L4-S4 se unen en el plexo sacro que afecta al nervio ciático, que viaja caudalmente (hacia los pies). La compresión, el trauma u otro daño a esta región del canal espinal puede resultar en el síndrome de cauda equina. [ cita requerida ]
Los síntomas también pueden aparecer como un efecto secundario temporal de una inyección extradural sacra. [9]
El traumatismo directo también puede causar el síndrome de la cola de caballo. Las causas más comunes incluyen una complicación de las punciones lumbares, fracturas por estallido que resultan en la migración posterior de fragmentos del cuerpo vertebral, hernias discales graves , anestesia espinal que implica traumatismo por catéteres y altas concentraciones de anestésico local alrededor de la cola de caballo, traumatismo penetrante como heridas de arma blanca o traumatismo balístico . [10] El síndrome de la cola de caballo también puede ser causado por un traumatismo contundente sufrido en un evento como un accidente automovilístico o una caída. [11]
La estenosis espinal lumbar puede ser causada por una estenosis espinal lumbar , que es cuando el diámetro del canal espinal se estrecha. Esto podría ser el resultado de un proceso degenerativo de la columna vertebral (como la osteoartritis ) o un defecto del desarrollo que está presente al nacer. En los casos más graves de espondilolistesis, puede producirse el síndrome de la cola de caballo. [10]
Las enfermedades inflamatorias crónicas de la columna vertebral, como la enfermedad de Paget , la neurosarcoidosis , la polineuropatía desmielinizante inflamatoria crónica , la espondilitis anquilosante , la enfermedad reumatoide de la columna vertebral y la tuberculosis crónica, pueden causarla. Esto se debe al estrechamiento del canal espinal que pueden producir este tipo de síndromes. [10]
Las personas con mayor riesgo de hernia discal son las más propensas a desarrollar CES. La raza tiene poca influencia con la notable excepción de que los afroamericanos parecen ser ligeramente menos propensos a desarrollar CES que otros grupos. [12] [13] [14] La mediana edad también parece ser un factor de riesgo notable, ya que esas poblaciones tienen más probabilidades de desarrollar una hernia discal; levantar objetos pesados también puede inferirse como un factor de riesgo para CES. [12] [14]
Otros factores de riesgo incluyen la obesidad y ser mujer. [15]

El diagnóstico se sospecha primero clínicamente en base a la historia y el examen físico y generalmente se confirma mediante una resonancia magnética o una tomografía computarizada , según la disponibilidad. [4] La exploración de la vejiga y la pérdida de la sensibilidad del catéter también se pueden utilizar para evaluar la disfunción de la vejiga en casos sospechosos de síndrome de cauda equina y pueden ayudar al diagnóstico antes de la exploración por resonancia magnética. [ cita requerida ] Se ha informado que la cirugía temprana en el inicio agudo de casos graves es importante. [4]
El diagnóstico temprano del síndrome de la cola de caballo puede permitir un tratamiento preventivo. Los signos que permiten un diagnóstico temprano incluyen cambios en la función intestinal y de la vejiga y pérdida de sensibilidad en la ingle. [16] Los cambios en la sensibilidad pueden comenzar como hormigueo que lleva al entumecimiento. Los cambios en la función de la vejiga pueden ser cambios en el flujo o incapacidad para vaciar completamente la vejiga. Si una persona progresa a retención total, la intervención tiene menos probabilidades de tener éxito. [ cita requerida ]
El tratamiento del síndrome de la cola de caballo verdadero suele implicar una descompresión quirúrgica. Cuando el síndrome de la cola de caballo es causado por una hernia de disco, se recomienda una descompresión quirúrgica temprana. [17]
El síndrome de cola de caballo de aparición repentina se considera una emergencia médica/quirúrgica. [4] La descompresión quirúrgica mediante laminectomía u otros abordajes se puede realizar dentro de las 6, [18] 24 [19] o 48 horas posteriores al desarrollo de los síntomas si se demuestra una lesión compresiva (p. ej., hernia discal, absceso epidural, tumor o hematoma). El tratamiento temprano puede mejorar significativamente la posibilidad de evitar daño neurológico a largo plazo. [17] [19]
Puede ser necesaria una intervención quirúrgica para extraer sangre, fragmentos de hueso, un tumor o tumores, una hernia de disco o un crecimiento óseo anormal. Si el tumor no se puede extirpar quirúrgicamente y es maligno, se puede utilizar la radioterapia como alternativa para aliviar la presión. La quimioterapia también se puede utilizar para las neoplasias espinales. Si el síndrome se debe a una afección inflamatoria, por ejemplo, la espondilitis anquilosante, se pueden utilizar antiinflamatorios, incluidos los esteroides, como tratamiento eficaz. Si la causa es una infección bacteriana, se puede utilizar un tratamiento adecuado con antibióticos. [20]
El síndrome de la cola de caballo puede ocurrir durante el embarazo debido a una hernia de disco lumbar. El riesgo de síndrome de la cola de caballo durante el embarazo aumenta con la edad de la madre. Aún se puede realizar cirugía y el embarazo no afecta negativamente al tratamiento. El tratamiento para quienes padecen cola de caballo puede y debe realizarse en cualquier momento durante el embarazo. [21]
Es posible que sea necesario abordar cuestiones relacionadas con el estilo de vida después del tratamiento. Entre ellas, se puede incluir la necesidad de fisioterapia y terapia ocupacional debido a la disfunción de las extremidades inferiores. También puede ser necesario abordar la obesidad . [20]
La rehabilitación de la CES depende de la gravedad de la lesión. Si se produce un daño permanente, puede producirse un deterioro del control de la vejiga y los intestinos. [22] Una vez realizada la cirugía, es necesario descansar hasta que se pueda evaluar la disfunción de la vejiga y los intestinos. La cateterización urinaria puede ayudar a controlar la vejiga. La gravedad y el ejercicio pueden ayudar a controlar los movimientos intestinales (Hodges, 2004). Los ejercicios del suelo pélvico ayudan a controlar los movimientos intestinales (Pelvic Floor Exercises, 2010). [ cita completa requerida ] Estos ejercicios se pueden realizar de pie, acostado o en cuatro patas con las rodillas ligeramente separadas. La recuperación total del control de los intestinos y la vejiga puede tardar hasta dos años. [ cita requerida ]
El pronóstico de una recuperación completa depende de muchos factores. El más importante de ellos es la gravedad y la duración de la compresión sobre el nervio o los nervios dañados. En general, cuanto más tiempo transcurra antes de la intervención para eliminar la compresión que causa el daño al nervio, mayor será el daño causado al nervio o los nervios. [ cita requerida ]
El daño puede ser tan grave que la regeneración del nervio es imposible y el daño al nervio será permanente. En los casos en los que el nervio ha sido dañado pero aún es capaz de regenerarse, el tiempo de recuperación es muy variable. La intervención quirúrgica con descompresión de la cola de caballo puede ayudar a la recuperación. El daño a los nervios tardío o grave puede significar hasta varios años de tiempo de recuperación porque el crecimiento del nervio es excepcionalmente lento. [ cita requerida ]
La revisión de la literatura indica que alrededor del 50-70% de los pacientes presentan retención urinaria (CES-R) al momento de la presentación y que el 30-50% presenta un síndrome incompleto (CES-I). Este último grupo, especialmente si la historia es de menos de unos pocos días, generalmente requiere una resonancia magnética de emergencia para confirmar el diagnóstico seguida de una descompresión rápida. El CES-I con su pronóstico más favorable puede convertirse en CES-R en una etapa posterior. [23]
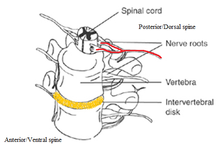
Las diversas etiologías del CES incluyen fracturas , abscesos , hematomas y cualquier compresión de las raíces nerviosas relevantes . [24] Las lesiones en la columna toracolumbar no necesariamente darán como resultado un diagnóstico clínico de CES, pero en todos esos casos es necesario considerarlo. Se han realizado pocos estudios epidemiológicos de CES en los Estados Unidos, debido a dificultades como acumular suficientes casos y definir la población afectada, por lo tanto, esta es un área que merece un escrutinio adicional. [12]
Las lesiones traumáticas de la médula espinal ocurren en aproximadamente 40 personas por millón anualmente en los Estados Unidos, como resultado de traumatismos debidos a accidentes automovilísticos, lesiones deportivas, caídas y otros factores. [13] Se estima que entre el 10 y el 25 % de las fracturas vertebrales resultarán en lesiones en la médula espinal . [13] Se requieren exámenes físicos exhaustivos, ya que entre el 5 y el 15 % de los pacientes con traumatismos tienen fracturas que inicialmente no se diagnostican. [25]
Las lesiones más frecuentes de la región toracolumbar son en el cono medular y la cola de caballo , particularmente entre T12 y L2. [13] De estos dos síndromes, el CES es el más común. [13] El CES afecta principalmente a individuos de mediana edad, particularmente aquellos en sus cuarenta y cincuenta años, y se presenta más a menudo en hombres. [13] [14] [26] No es un diagnóstico típico, se desarrolla en solo 4 a 7 de cada 10,000 a 100,000 pacientes, y es más probable que ocurra proximalmente. [12] [13] [14] Se informa que la hernia de disco es la causa más común de CES, y se cree que del 1 al 2% de todos los casos de hernia de disco quirúrgica resultan en CES. [12] [13]

La CES suele ser concurrente con enfermedades congénitas o degenerativas y representa un alto costo de atención para quienes ingresan al hospital para una cirugía. [13] [26] Las estadías en el hospital generalmente duran de 4 a 5 días y cuestan un promedio de $100,000 a $150,000. [26] Las demoras en la atención de la cauda equina dan como resultado que el NHS inglés pague alrededor de £23 millones al año en compensación. [27]
La estenosis lumbosacra degenerativa (DLSS), también conocida como síndrome de la cola de caballo, es una degeneración patológica del disco lumbosacro en los perros. La DLSS afecta la articulación, la progresión nerviosa y las conexiones tisulares y articulares del disco. [28] [29] Esta degeneración provoca compresiones en los tejidos blandos y en las ubicaciones de las raíces nerviosas en el área caudal del bulbo raquídeo , lo que provoca dolor neuropático en las vértebras lumbares . [30] [31]