La espondilitis anquilosante ( EA ) es un tipo de artritis caracterizada por una inflamación prolongada de las articulaciones de la columna , generalmente donde la columna se une a la pelvis. [2] Con AS, pueden ocurrir problemas oculares e intestinales y dolor de espalda. [2] La movilidad articular en las zonas afectadas a veces empeora con el tiempo. [2] [5] Se cree que la espondilitis anquilosante implica una combinación de factores genéticos y ambientales. [2] Más del 8% de las personas afectadas en el Reino Unido tienen un antígeno leucocitario humano específico conocido como antígeno HLA-B27 . [6] Se cree que el mecanismo subyacente es autoinmune o autoinflamatorio . [7] El diagnóstico se basa en los síntomas con el apoyo de imágenes médicas y análisis de sangre . [2] La EA es un tipo de espondiloartropatía seronegativa , lo que significa que las pruebas no muestran la presencia de anticuerpos contra el factor reumatoide (RF) . [2]
No existe cura para la AS. Los tratamientos pueden incluir medicamentos, ejercicio, fisioterapia y cirugía. La terapia con medicamentos se centra en aliviar el dolor y otros síntomas de la EA, así como en detener la progresión de la enfermedad contrarrestando los procesos inflamatorios a largo plazo. Los medicamentos de uso común incluyen AINE , inhibidores del TNF , antagonistas de IL-17 y FARME . Las inyecciones de glucocorticoides se utilizan a menudo para los brotes agudos y localizados. [8]
Aproximadamente entre el 0,1% y el 0,8% de la población se ven afectados y el inicio suele ocurrir en adultos jóvenes. [4] [2] Si bien los hombres y las mujeres se ven igualmente afectados por la EA, las mujeres tienen más probabilidades de experimentar inflamación en lugar de fusión. [9]
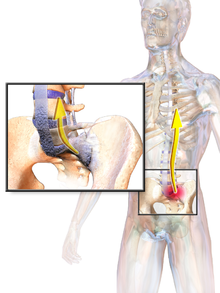
Los signos y síntomas de la espondilitis anquilosante suelen aparecer gradualmente, con un pico de aparición entre los 20 y 30 años de edad. [10] Los síntomas iniciales suelen ser un dolor sordo crónico en la zona lumbar o en la región de los glúteos combinado con rigidez de la zona lumbar. [11] Las personas a menudo experimentan dolor y rigidez que los despierta en las primeras horas de la mañana. [10]
A medida que avanza la enfermedad, se observa pérdida de movilidad espinal y expansión torácica, con limitación de la flexión anterior, flexión lateral y extensión de la columna lumbar. Las características sistémicas son comunes y a menudo se presentan pérdida de peso, fiebre o fatiga. [10] El dolor suele ser intenso en reposo, pero puede mejorar con la actividad física. La inflamación y el dolor pueden reaparecer en diversos grados independientemente del reposo y el movimiento.
La EA puede ocurrir en cualquier parte de la columna o en toda la columna, a menudo con dolor localizado en las nalgas o en la parte posterior del muslo desde la articulación sacroilíaca . También puede producirse artritis en las caderas y los hombros. Cuando la afección se presenta antes de los 18 años, es más probable que la EA cause dolor e hinchazón de las articulaciones grandes de las extremidades inferiores, como las rodillas. [12] En los casos prepúberes, el dolor y la hinchazón también pueden manifestarse en los tobillos y los pies, donde comúnmente se desarrollan dolor en el talón y entesopatía . [12] Los casos menos comunes incluyen ectasia de las vainas de las raíces nerviosas sacras. [13]
Aproximadamente el 30% de las personas con EA también experimentarán uveítis anterior , lo que provocará dolor ocular, enrojecimiento y visión borrosa. Se cree que esto se debe a la asociación que tanto la AS como la uveítis tienen con la presencia del antígeno HLA-B27 . [14] La afectación cardiovascular puede incluir inflamación de la aorta , insuficiencia de la válvula aórtica o alteraciones del sistema de conducción eléctrica del corazón . La afectación pulmonar se caracteriza por fibrosis progresiva de la porción superior del pulmón . [15]

La espondilitis anquilosante (EA) es una enfermedad reumática sistémica , lo que significa que afecta a todo el cuerpo. Entre el 1% y el 2% de los individuos con el genotipo HLA-B27 desarrollan la enfermedad. [16] El factor de necrosis tumoral alfa (TNF α) y la interleucina 1 (IL-1) también están implicados en la espondilitis anquilosante. No se han identificado autoanticuerpos específicos de AS. Los anticuerpos anticitoplasma de neutrófilos (ANCA) están asociados con la EA, pero no se correlacionan con la gravedad de la enfermedad. [17]
La variante A/G del polimorfismo de un solo nucleótido (SNP), rs10440635 [18], cercana al gen PTGER4 en el cromosoma 5 humano, se ha asociado con un mayor número de casos de EA en una población reclutada en el Reino Unido, Australia y Canadá. El gen PTGER4 codifica el receptor de prostaglandina EP 4 , uno de los cuatro receptores de prostaglandina E 2 . La activación de EP 4 promueve la remodelación y el depósito óseo (ver receptor de prostaglandinas EP4 § Hueso ) y EP 4 se expresa altamente en los sitios de la columna vertebral involucrados en la EA. Estos hallazgos sugieren que la activación excesiva de EP 4 contribuye a la remodelación y el depósito óseo patológico en la EA y que la variante A/G rs10440635a de PTGER4 predispone a los individuos a esta enfermedad, posiblemente al influir en la producción o el patrón de expresión de EP4. [19] [20]
La asociación de AS con HLA-B27 sugiere que la afección involucra células T CD8 , que interactúan con HLA-B . [21] No se ha demostrado que esta interacción involucre un autoantígeno y, al menos en la artritis reactiva relacionada , que sigue a infecciones, es probable que los antígenos involucrados se deriven de microorganismos intracelulares. [6] Sin embargo, existe la posibilidad de que los linfocitos T CD4+ estén involucrados de manera aberrante, ya que HLA-B27 parece tener una serie de propiedades inusuales, incluida la posible capacidad de interactuar con receptores de células T en asociación con CD4 (generalmente Célula T citotóxica CD8+ con antígeno HLAB ya que es un antígeno MHC clase 1 ).
La "columna de bambú" se desarrolla cuando las fibras externas del anillo fibroso ( anulus fibrosus disci intervertebralis ) de los discos intervertebrales se osifican, lo que da como resultado la formación de sindesmofitos marginales entre las vértebras contiguas.

La espondilitis anquilosante es un miembro de la enfermedad más ampliamente definida, la espondiloartritis axial . [22] [23] La espondiloartritis axial se puede dividir en dos categorías: espondiloartritis axial radiográfica (que es sinónimo de espondilitis anquilosante) y espondiloartritis axial no radiográfica (que incluye formas menos graves y etapas tempranas de espondilitis anquilosante). [22]
Si bien la EA se puede diagnosticar mediante la descripción de cambios radiológicos en las articulaciones sacroilíacas y la columna , actualmente no existen pruebas directas (de sangre o de imágenes) para diagnosticar de manera inequívoca las formas tempranas de espondilitis anquilosante ( espondiloartritis axial no radiográfica ). Por lo tanto, el diagnóstico de la espondiloartritis axial no radiológica es más difícil y se basa en la presencia de varias características típicas de la enfermedad. [22] [24]
Estos criterios de diagnóstico incluyen:
Si estos criterios aún no dan un diagnóstico convincente, la resonancia magnética (MRI) puede ser útil. [22] [24] La resonancia magnética puede mostrar inflamación de la articulación sacroilíaca .
Los primeros cambios demostrables mediante radiografía simple muestran erosiones y esclerosis en las articulaciones sacroilíacas. La progresión de las erosiones provoca un ensanchamiento del espacio articular y esclerosis ósea. La radiografía de la columna vertebral puede revelar una cuadratura de las vértebras con una formación de espolones óseos llamado sindesmofito . Esto provoca la apariencia de la columna de bambú. Una desventaja del diagnóstico por rayos X es que los signos y síntomas de la EA generalmente se han establecido entre 7 y 10 años antes de que se produzcan cambios evidentes en una radiografía simple, lo que significa un retraso de hasta 10 años antes de que se puedan introducir terapias adecuadas. [25]
Las opciones para un diagnóstico más temprano son la tomografía y la resonancia magnética de las articulaciones sacroilíacas, pero la confiabilidad de estas pruebas aún no está clara.
Durante los períodos inflamatorios agudos, las personas con AS pueden mostrar un aumento en la concentración sanguínea de PCR y un aumento en la VSG, pero hay muchas personas con AS cuyas tasas de PCR y VSG no aumentan, por lo que los resultados normales de PCR y VSG no siempre se corresponden. con la cantidad de inflamación que realmente está presente. En otras palabras, algunas personas con EA tienen niveles normales de PCR y VSG, a pesar de experimentar una cantidad significativa de inflamación en sus cuerpos. [26]
Las variaciones del gen HLA-B aumentan el riesgo de desarrollar espondilitis anquilosante, aunque no es una prueba diagnóstica. Las personas con la variante HLA-B27 tienen mayor riesgo que la población general de desarrollar el trastorno. El HLA-B27, demostrado en un análisis de sangre , en ocasiones puede ayudar con el diagnóstico, pero en sí mismo no es un diagnóstico de EA en una persona con dolor de espalda. Más del 85% de las personas a las que se les ha diagnosticado AS tienen HLA-B27 positivo, aunque esta proporción varía de una población a otra (alrededor del 50% de los afroamericanos con AS poseen HLA-B27 en contraste con la cifra del 80% entre aquellos con AS). que son de ascendencia mediterránea). [27]
El índice de actividad de la enfermedad de espondilitis anquilosante de Bath ( BASDAI ), desarrollado en Bath (Reino Unido), es un índice diseñado para detectar la carga inflamatoria de la enfermedad activa. El BASDAI puede ayudar a establecer un diagnóstico de EA en presencia de otros factores como positividad de HLA-B27, dolor persistente en las nalgas que se resuelve con el ejercicio y afectación evidente de las articulaciones sacroilíacas mediante radiografías o resonancias magnéticas. [28] Puede calcularse fácilmente y evalúa con precisión la necesidad de terapia adicional; una persona con EA con una puntuación de cuatro de 10 puntos posibles mientras recibe una terapia adecuada con AINE generalmente se considera un buen candidato para la terapia biológica.
El índice funcional de espondilitis anquilosante de Bath (BASFI) es un índice funcional que puede evaluar con precisión el deterioro funcional debido a la enfermedad, así como las mejoras después de la terapia. [29] El BASFI generalmente no se utiliza como una herramienta de diagnóstico, sino más bien como una herramienta para establecer una línea de base actual y la respuesta posterior a la terapia.
La espondilitis anquilosante juvenil (JAS) es una forma rara de la enfermedad que difiere de la forma adulta más común. [12] La entesofatía y la artritis de las articulaciones grandes de las extremidades inferiores son más comunes que el dolor de espalda característico temprano en la mañana que se observa en la EA en adultos. [12] La tarsitis anquilosante del tobillo es una característica común, al igual que los hallazgos más clásicos de ANA y FR seronegativos , así como la presencia del alelo HLA-B27. [12] El compromiso primario de las articulaciones apendiculares puede explicar el retraso en el diagnóstico; sin embargo, otros síntomas comunes de la EA, como uveítis , diarrea, enfermedad pulmonar y enfermedad de las válvulas cardíacas, pueden desviar la sospecha de otras espondiloartropatías juveniles. [12]
La prueba de Schober es una medida clínica útil de flexión de la columna lumbar realizada durante el examen físico. [30]
No existe cura para la EA, [31] pero los tratamientos y medicamentos pueden reducir los síntomas y el dolor.
Los medicamentos para la EA pueden considerarse en términos generales como "modificadores de la enfermedad" o "no modificadores de la enfermedad". Los medicamentos modificadores de la enfermedad para la espondilitis anquilosante tienen como objetivo retardar la progresión de la enfermedad e incluyen fármacos como los inhibidores del factor de necrosis tumoral (TNF). Los medicamentos que no modifican la enfermedad, como los antiinflamatorios no esteroides (AINE), abordan principalmente síntomas como el dolor y la inflamación, pero no alteran el curso de la enfermedad. [32]
A menos que esté contraindicado lo contrario, se recomienda que todas las personas con EA tomen medicamentos antiinflamatorios no esteroideos (AINE). La dosis, la frecuencia y el fármaco específico pueden depender del individuo y de los síntomas que experimente. Los AINE, como el ibuprofeno y el naproxeno, se utilizan para aliviar el dolor, reducir la inflamación y mejorar la rigidez de las articulaciones asociada con la EA. Estos medicamentos actúan inhibiendo la actividad de las enzimas ciclooxigenasa (COX), que participan en la producción de prostaglandinas inflamatorias . Al reducir los niveles de prostaglandinas, los AINE ayudan a mitigar la respuesta inflamatoria y aliviar los síntomas en personas con espondilitis anquilosante. [8] [33]
Los inhibidores del factor de necrosis tumoral (TNFi) son una clase de fármacos biológicos que se utilizan en el tratamiento de la espondilitis anquilosante. Los medicamentos TNFi, como etanercept , infliximab , adalimumab , certolizumab y golimumab , se dirigen a la citoquina inflamatoria factor de necrosis tumoral alfa (TNF-alfa). El TNF-alfa juega un papel clave en el proceso inflamatorio de la espondilitis anquilosante. Al bloquear el TNF-alfa, los medicamentos TNFi ayudan a reducir la inflamación, el dolor y la rigidez asociados con la EA y también pueden ralentizar la progresión del daño espinal. [8] [34]
Los fármacos "biológicos" distintos del TNFi utilizados en el tratamiento de la espondilitis anquilosante incluyen fármacos que se dirigen a diferentes vías implicadas en el proceso inflamatorio. Dos de los fármacos más importantes de esta clase se dirigen a la IL-17 , una parte importante del sistema inflamatorio: secukinumab e ixekizumab . A menudo se consideran en los casos en que los medicamentos TNFi no son efectivos o causan demasiados efectos secundarios. Además, a veces se pueden usar como complemento de un TNFi cuando los síntomas persisten, pero mejoran, mientras el paciente está tomando el TNFi. La elección de un biológico específico que no sea TNFi depende de varios factores, incluidos el historial médico del paciente, las preferencias y las recomendaciones del proveedor de atención médica. [8]
Ustekinumab se ha utilizado con frecuencia como tratamiento de segunda línea para la EA, pero recientemente ha sido examinado por su falta de eficacia y ya no se recomienda. [35] [8]
Los medicamentos biosimilares son productos biológicos que son muy similares a un medicamento biológico ya aprobado, con pocas o ninguna diferencia clínicamente significativa en términos de seguridad, pureza y potencia. Estos medicamentos se desarrollan para ser equivalentes al biológico de referencia, a menudo a un costo menor, lo que brinda opciones de tratamiento alternativas. En el contexto de la espondilitis anquilosante, los biosimilares suelen utilizarse como alternativas a los fármacos biológicos originales. Los biosimilares para la espondilitis anquilosante pueden incluir versiones de inhibidores del factor de necrosis tumoral u otros productos biológicos comúnmente utilizados en el tratamiento de la afección. Cuando sea posible, se recomienda a los médicos utilizar los medicamentos originales en lugar de las versiones biosimilares. Incluso los biosimilares con una replicación perfecta de la calidad, composición y otras propiedades del fármaco original son susceptibles a los efectos nocebo . [8] [36]
Los fármacos antirreumáticos sintéticos convencionales (csARD) son una clase de medicamentos modificadores de la enfermedad. A diferencia de los productos biológicos o los fármacos sintéticos dirigidos, que actúan sobre vías específicas del sistema inmunitario, los csARD tienen un efecto más amplio sobre el sistema inmunitario y, a menudo, se consideran tratamientos tradicionales o convencionales. Los fármacos más comunes de esta clase son el metotrexato y la sulfasalazina . Estos medicamentos solo se usan cuando otros fallan o cuando se cumplen ciertas condiciones específicas y, a menudo, se suspenden si los síntomas del paciente se vuelven manejables solo con un TNFi u otro medicamento. Los FAME convencionales como la leflunomida también se consideran parte de esta clase. [8]
Existen preocupaciones sobre una posible falta de eficacia de algunos medicamentos de esta clase. [37]
Los glucocorticoides , como la prednisona o la metilprednisolona , a veces se usan en el tratamiento de la espondilitis anquilosante para controlar los brotes agudos y proporcionar un alivio a corto plazo de la inflamación y los síntomas. Son potentes medicamentos antiinflamatorios que pueden ayudar a reducir el dolor, la hinchazón y la rigidez asociados con la EA. Sin embargo, generalmente no se recomienda el uso prolongado de glucocorticoides. Se usan más comúnmente como inyecciones localizadas cuando alguien con EA tiene un brote de dolor temporal en una articulación o área en particular. [8]
En casos graves de EA, la cirugía puede ser una opción en forma de reemplazos de articulaciones, particularmente en las rodillas y las caderas. La corrección quirúrgica también es posible para aquellos con deformidades severas en flexión (curvatura severa hacia abajo) de la columna, particularmente en el cuello, aunque este procedimiento se considera muy riesgoso. Además, la EA puede tener algunas manifestaciones que complejen la anestesia. Los cambios en las vías respiratorias superiores pueden provocar dificultades para intubar las vías respiratorias, la anestesia espinal y epidural puede resultar difícil debido a la calcificación de los ligamentos y un pequeño número de personas padecen insuficiencia aórtica . La rigidez de las costillas torácicas hace que la ventilación sea impulsada principalmente por el diafragma, por lo que también puede haber una disminución de la función pulmonar.
Aunque los remedios de fisioterapia apenas se han documentado, algunos ejercicios terapéuticos se utilizan para ayudar a controlar el dolor de espalda, cuello, rodillas y hombros. Existe evidencia de calidad moderada de que los programas de ejercicio terapéutico ayudan a reducir el dolor y mejorar la función. [38] Los ejercicios terapéuticos incluyen: [39] [40]
Los ejercicios de impacto moderado a alto, como trotar , generalmente no se recomiendan o se recomiendan con restricciones debido a la sacudida de las vértebras afectadas que puede empeorar el dolor y la rigidez en algunas personas con EA. [ cita médica necesaria ]
La investigación realizada por Alan Ebringer en el King's College de Londres, que comenzó en la década de 1980, implica el crecimiento excesivo de la bacteria Klebsiella pneumoniae en los síntomas de la espondilitis anquilosante. El cuerpo produce anticuerpos que atacan a Klebsiella pneumoniae . Las enzimas producidas por la bacteria se parecen a las proteínas humanas, incluidos tres tipos de colágeno (I, III, IV) y el complejo de glicoproteínas HLA-B27. Por tanto, los anticuerpos atacan estas proteínas humanas y producen los síntomas de la espondilitis anquilosante. Ebringer y otros recomiendan dietas bajas en almidón o sin almidón. [43]

El pronóstico está relacionado con la gravedad de la enfermedad. [10] La EA puede variar desde leve hasta progresivamente debilitante y desde controlada médicamente hasta refractaria. Algunos casos pueden tener tiempos de inflamación activa seguidos de tiempos de remisión que resultan en una discapacidad mínima, mientras que otros nunca tienen tiempos de remisión y tienen inflamación y dolor agudos, lo que lleva a una discapacidad significativa. [10] A medida que la enfermedad progresa, puede causar que las vértebras y la articulación lumbosacra se osifiquen, lo que resulta en la fusión de la columna. [44] Esto coloca a la columna en un estado vulnerable porque se convierte en un solo hueso, lo que hace que pierda su rango de movimiento y la pone en riesgo de sufrir fracturas de columna. Esto no sólo limita la movilidad sino que reduce la calidad de vida de la persona afectada. La fusión completa de la columna puede provocar una reducción del rango de movimiento y un aumento del dolor, así como una destrucción total de la articulación que podría conducir a un reemplazo articular. [45]
La osteoporosis es común en la espondilitis anquilosante, tanto por inflamación sistémica crónica como por disminución de la movilidad resultante de la EA. Durante un período prolongado, puede ocurrir osteopenia u osteoporosis de la columna AP, causando eventuales fracturas por compresión y una "joroba" en la espalda. [46] La hipercifosis por espondilitis anquilosante también puede provocar problemas de movilidad y equilibrio, así como problemas de visión periférica, lo que aumenta el riesgo de caídas que pueden causar fracturas de vértebras que ya son frágiles. [46] Los signos típicos de la EA progresiva son la formación visible de sindesmofitos en las radiografías y crecimientos óseos anormales similares a los osteofitos que afectan la columna. En las fracturas por compresión de las vértebras, la parestesia es una complicación debido a la inflamación del tejido que rodea los nervios.
Los órganos comúnmente afectados por la EA, además de la columna axial y otras articulaciones, son el corazón , los pulmones , los ojos , el colon y los riñones . Otras complicaciones son la regurgitación aórtica , la tendinitis de Aquiles , el bloqueo del nódulo AV y la amiloidosis . [47] Debido a la fibrosis pulmonar, las radiografías de tórax pueden mostrar fibrosis apical, mientras que las pruebas de función pulmonar pueden revelar un defecto pulmonar restrictivo. Las complicaciones muy raras implican afecciones neurológicas como el síndrome de cauda equina . [47] [48]
La mortalidad aumenta en personas con EA y la enfermedad circulatoria es la causa más frecuente de muerte. [49] Las personas con EA tienen un mayor riesgo de 60% de mortalidad cerebrovascular y un mayor riesgo general de 50% de mortalidad vascular. [50] Aproximadamente un tercio de las personas con espondilitis anquilosante tienen una enfermedad grave, lo que reduce la esperanza de vida. [51]
Como el aumento de la mortalidad en la espondilitis anquilosante está relacionado con la gravedad de la enfermedad, los factores que afectan negativamente los resultados incluyen: [49] [52]
La posición encorvada que a menudo resulta de la fusión espinal completa puede tener un efecto en la marcha de una persona . El aumento de la cifosis espinal provocará un desplazamiento hacia adelante y hacia abajo del centro de masa (COM). Se ha demostrado que este cambio en la COM se compensa con una mayor flexión de la rodilla y dorsiflexión del tobillo . La marcha de alguien con espondilitis anquilosante a menudo tiene un patrón cauteloso porque tiene una capacidad reducida para absorber impactos y no puede ver el horizonte. [54]
Entre el 0,1% y el 0,8% de las personas se ven afectadas. [4] La enfermedad es más común en los países del norte de Europa y se observa menos en personas de ascendencia afrocaribeña. [10] Aunque se informa que la proporción de enfermedad entre hombres y mujeres es de 3:1, [10] muchos reumatólogos creen que el número de mujeres con EA está subdiagnosticado, ya que la mayoría de las mujeres tienden a experimentar casos más leves de la enfermedad. La mayoría de las personas con AS, incluido el 95 por ciento de las personas de ascendencia europea que padecen la enfermedad, expresan el antígeno HLA-B27 [55] y niveles elevados de inmunoglobulina A (IgA) en la sangre. [56] En 2007, un equipo de investigadores descubrió dos genes que pueden contribuir a la causa de la EA: ARTS-1 e IL23R . [57] Junto con HLA-B27, estos dos genes representan aproximadamente el 70 por ciento del número total de casos de la enfermedad.
La espondilitis anquilosante tiene una larga historia, ya que Galeno la distinguió de la artritis reumatoide ya en el siglo II d.C. [58] Se pensaba que se encontró evidencia esquelética de la enfermedad (osificación de las articulaciones y entesis principalmente del esqueleto axial, conocida como "columna de bambú") en los restos esqueléticos de una momia egipcia de 5000 años de antigüedad con evidencia de columna de bambú. . [59] [60] Sin embargo, un informe posterior encontró que este no era el caso. [61]
El anatomista y cirujano Realdo Colombo describió lo que podría haber sido la enfermedad en 1559, [62] y el primer relato de cambios patológicos en un esqueleto posiblemente asociados con la EA fue publicado en 1691 por Bernard Connor . [63] En 1818, Benjamin Brodie se convirtió en el primer médico en documentar a una persona que se creía que tenía AS activa y que también tenía iritis acompañante . [64]
En 1858, David Tucker publicó un pequeño folleto que describía claramente el caso de Leonard Trask , que padecía una grave deformidad de la columna tras una EA. [65] En 1833, Trask se cayó de un caballo, lo que exacerbó la condición y provocó una deformidad grave. Tucker informó:
No fue hasta que [Trask] hubo hecho ejercicio durante algún tiempo que pudo realizar cualquier trabajo... [Su] cuello y espalda continuaron curvándose, arrastrando su cabeza hacia abajo sobre su pecho.
El relato de Trask se convirtió en el primer caso documentado de EA en los Estados Unidos, debido a su descripción indiscutible de las características de la enfermedad inflamatoria de la EA y el sello distintivo de la lesión deformante en la EA.
A finales del siglo XIX, el neurofisiólogo Vladimir Bekhterev de Rusia en 1893, [66] Adolf Strümpell de Alemania en 1897, [67] y Pierre Marie de Francia en 1898 [68] fueron los primeros en dar descripciones adecuadas que permitieran un diagnóstico preciso. de AS antes de una deformidad espinal severa. Por este motivo, la EA también se conoce como enfermedad de Bekhterev, enfermedad de Bechterew o enfermedad de Marie-Strümpell.
La palabra proviene del griego ankylos que significa torcido, curvo o redondeado, spondylos que significa vértebra y -itis que significa inflamación. [2]