La prediabetes es un componente del síndrome metabólico y se caracteriza por niveles elevados de azúcar en sangre que caen por debajo del umbral para diagnosticar diabetes mellitus . No suele causar síntomas pero las personas con prediabetes suelen tener obesidad (especialmente obesidad abdominal o visceral ), dislipidemia con triglicéridos altos y/o colesterol HDL bajo e hipertensión . [1] También se asocia con un mayor riesgo de enfermedad cardiovascular (ECV). La prediabetes se considera más exactamente una etapa temprana de la diabetes, ya que las complicaciones de salud asociadas con la diabetes tipo 2 a menudo ocurren antes del diagnóstico de diabetes.
La prediabetes se puede diagnosticar midiendo la hemoglobina A1c , la glucosa en ayunas o una prueba de tolerancia a la glucosa . Muchas personas pueden ser diagnosticadas mediante pruebas de detección de rutina. El enfoque de tratamiento primario incluye cambios en el estilo de vida, como ejercicio y ajustes en la dieta. Se pueden usar algunos medicamentos para reducir los riesgos asociados con la prediabetes. Existe una alta tasa de progresión hacia la diabetes tipo 2, pero no todas las personas con prediabetes desarrollan diabetes tipo 2. [2] La prediabetes puede ser una afección reversible con cambios en el estilo de vida.
Para muchas personas, la prediabetes y la diabetes se diagnostican mediante un examen de detección rutinario en un chequeo. Cuanto antes se diagnostique la prediabetes, más probabilidades habrá de que la intervención tenga éxito.
La prediabetes generalmente no presenta signos ni síntomas distintos , excepto el único signo de nivel alto de azúcar en sangre. [3] Los pacientes deben controlar los signos y síntomas de la diabetes mellitus tipo 2 , como aumento de la sed, aumento de la micción y sensación de cansancio. [4]
La causa de la prediabetes es multifactorial y se sabe que contribuye el estilo de vida y factores genéticos. En última instancia, la prediabetes ocurre cuando el control de la insulina y la glucosa en sangre en el cuerpo se vuelve anormal, lo que también se conoce como resistencia a la insulina . [5] Los factores de riesgo para desarrollar prediabetes incluyen sobrepeso u obesidad , inactividad física , una dieta poco saludable, antecedentes familiares de diabetes, tener una predisposición genética a la prediabetes o diabetes, edad avanzada y mujeres con antecedentes de diabetes gestacional o diabetes alta. Bebés con peso al nacer (más de 9 libras). [6] [7]
Las crecientes tasas de prediabetes y diabetes sugieren factores ambientales y/o de estilo de vida que contribuyen a la prediabetes. Aún no está claro qué componentes dietéticos son los causantes y es probable que el riesgo esté influenciado por los antecedentes genéticos. [8] Aumentar la actividad física y seguir una dieta saludable puede reducir el riesgo de progresar a diabetes tipo 2. [6]
La homeostasis normal de la glucosa está controlada por tres procesos interrelacionados. Estos procesos incluyen la gluconeogénesis (producción de glucosa que ocurre en el hígado ), la captación y utilización de glucosa por los tejidos periféricos del cuerpo y la secreción de insulina por las células de los islotes beta pancreáticos . La presencia de glucosa en el torrente sanguíneo desencadena la producción y liberación de insulina a partir de las células de los islotes beta del páncreas. La función principal de la insulina es aumentar la tasa de transporte de glucosa desde el torrente sanguíneo hacia ciertas células del cuerpo, como los músculos estriados , los fibroblastos y las células grasas . También es necesario para el transporte de aminoácidos , la formación de glucógeno en el hígado y los músculos esqueléticos, la formación de triglicéridos a partir de la glucosa, la síntesis de ácidos nucleicos y la síntesis de proteínas . En personas con prediabetes, una falla en la liberación de hormonas pancreáticas, una falla de los tejidos específicos para responder a la insulina presente o ambas conduce a que la glucosa en sangre aumente a niveles anormalmente altos. [9]
La prediabetes se puede diagnosticar con tres tipos diferentes de análisis de sangre : [10]
Niveles por encima de estos límites justificarían un diagnóstico de diabetes .
La alteración de la glucemia en ayunas o alteración de la glucosa en ayunas (GAA) se refiere a una afección en la que la glucosa en sangre en ayunas se eleva por encima de lo que se considera niveles normales, pero no es lo suficientemente alta como para clasificarla como diabetes mellitus . Se considera un estado prediabético, asociado a resistencia a la insulina y mayor riesgo de patología cardiovascular, aunque de menor riesgo que la intolerancia a la glucosa (IGT). La IFG a veces progresa a diabetes mellitus tipo 2 .
Los niveles de glucosa en sangre en ayunas se encuentran en un continuo dentro de una población determinada, donde los niveles más altos de glucosa en ayunas corresponden a un mayor riesgo de complicaciones causadas por los niveles altos de glucosa. A algunos pacientes con alteración de la glucosa en ayunas también se les puede diagnosticar intolerancia a la glucosa, pero muchos tienen respuestas normales a una prueba de tolerancia a la glucosa . La glucosa en ayunas es útil para identificar la prediabetes cuando es positiva, pero tiene riesgo de dar falsos negativos. [11]
Los criterios de la Organización Mundial de la Salud (OMS) para la alteración de la glucosa en ayunas difieren de los criterios de la Asociación Estadounidense de Diabetes (ADA), porque cada uno define el rango normal de glucosa de manera diferente. Se ha demostrado que los niveles de glucosa plasmática en ayunas de 100 mg/dL (5,5 mmol/L) y superiores aumentan significativamente las tasas de complicaciones; sin embargo, la OMS optó por mantener su límite superior normal por debajo de 110 mg/dL por temor a que demasiadas personas ser diagnosticado con alteración de la glucosa en ayunas, mientras que la ADA redujo el límite superior normal a una glucosa plasmática en ayunas por debajo de 100 mg/dL. [12]
La intolerancia a la glucosa (IGT) se diagnostica con una prueba de tolerancia a la glucosa oral. Según los criterios de la Organización Mundial de la Salud y la Asociación Americana de Diabetes , la intolerancia a la glucosa se define como: [13] [14]
Del 10 al 15 por ciento de los adultos en los Estados Unidos tienen intolerancia a la glucosa o alteración de la glucosa en ayunas . [15]
La hemoglobina A1c es una medida del porcentaje de glóbulos rojos que están glucosilados o que tienen una molécula de glucosa adherida. Esto puede usarse como indicador del nivel de glucosa en sangre durante un período de tiempo más largo y, a menudo, se usa para diagnosticar prediabetes y diabetes. Es posible que la HbA1c no represente con precisión los niveles de glucosa en sangre y no debe usarse en ciertas afecciones médicas como anemia por deficiencia de hierro , deficiencia de vitamina B12 y folato , embarazo, anemia hemolítica , agrandamiento del bazo e insuficiencia renal terminal . [5]
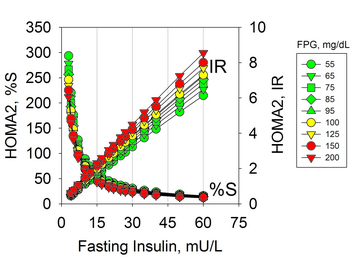
La hiperinsulinemia debida a la resistencia a la insulina puede ocurrir en personas con niveles normales de glucosa y, por lo tanto, no se diagnostica con las pruebas habituales. La hiperinsulinemia precede a la prediabetes y la diabetes que se caracterizan por hiperglucemia. [16] La resistencia a la insulina se puede diagnosticar mediante mediciones de insulina plasmática , tanto en ayunas como durante una prueba de tolerancia a la glucosa . [17] [18] Se ha propuesto el uso de insulina en ayunas para identificar a los pacientes en riesgo, pero actualmente no se usa comúnmente en la práctica clínica. [19]
Las implicaciones de la hiperinsulinemia es el riesgo de comorbilidades relacionadas con la diabetes que pueden preceder a los cambios en la glucosa en sangre, [20] [21] [16] incluidas las enfermedades cardiovasculares . [22] [23] [24]
La detección de glucosa plasmática en ayunas debe comenzar entre los 30 y los 45 años y repetirse al menos cada tres años. Se deben realizar exámenes de detección más tempranos y más frecuentes en personas en riesgo. Los factores de riesgo para los cuales se enumeran a continuación:
El Grupo de Trabajo de Servicios Preventivos de los Estados Unidos (USPSTF) recomienda que los adultos con sobrepeso/obesidad y entre 40 y 70 años se hagan pruebas de detección durante las visitas a su médico habitual. La Asociación Estadounidense de Diabetes (ADA) recomienda que se repitan las pruebas normalmente cada tres años y recomienda que un mayor número de personas se hagan la prueba: cualquier persona mayor de 45 años, independientemente del riesgo; un adulto de cualquier edad que es obeso o tiene sobrepeso y tiene uno o más factores de riesgo, que incluyen hipertensión, un familiar de primer grado con diabetes, inactividad física, raza/etnicidad de alto riesgo, asiático-americanos con un IMC de ≥23 kg/ m2 , HDL < 35 mg/dL o TG > 250 mg/dL, mujeres que han dado a luz a un niño de > 9 lbs o con diabetes gestacional, A1c ≥ 5,7%, alteración de la glucosa en ayunas (IFG) o alteración de la tolerancia a la glucosa (IGT). [27]
En el Reino Unido, las directrices NICE sugieren tomar medidas para prevenir la diabetes en personas con un índice de masa corporal (IMC) de 30. Para las personas de ascendencia negra africana , afrocaribeña , sudasiática y china , la recomendación de comenzar la prevención comienza con el IMC de 27,5. [28] Un estudio basado en una gran muestra de personas en Inglaterra sugiere IMC aún más bajos para ciertos grupos étnicos para el inicio de la prevención, por ejemplo 24 en el sur de Asia y 21 en las poblaciones de Bangladesh . [29] [30]
Más de la mitad de las personas a las que se les diagnostica prediabetes eventualmente desarrollan diabetes tipo 2 y, una vez diagnosticadas con prediabetes, las personas experimentan una variedad de emociones: angustia y miedo; negación y minimización de riesgos; culpa y autocrítica; y autocompasión. Si bien la prediabetes es una afección reversible, requiere cambios en la dieta y ejercicio, lo que puede ser más difícil para las personas diagnosticadas con prediabetes porque enfrentar el riesgo de una afección crónica está asociado con emociones negativas, que dificultan aún más la autorregulación necesaria para revertir una enfermedad. Diagnóstico de prediabetes. [31] Aún así, si no se toman medidas, el 37% de las personas con prediabetes desarrollarán diabetes en solo 4 años, y la intervención en el estilo de vida puede disminuir el porcentaje de pacientes prediabéticos en los que se desarrolla diabetes al 20%. [32] El Programa Nacional de Prevención de la Diabetes (DPP) tiene un programa de cambio de estilo de vida reconocido por el Centro de Control de Enfermedades (CDC) que demostró que las personas prediabéticas que siguen el programa estructurado pueden reducir su riesgo de desarrollar diabetes tipo 2 en un 58% (71% para las personas mayores de 60 años). [33] Teniendo en cuenta la posibilidad de recuperarse del estado prediabético, pero también de esta lucha emocional tras el diagnóstico, se recomienda que los pacientes de mayor riesgo se hagan la prueba lo antes posible. Tener una opción de detección adicional en el entorno dental puede compensar parte de la lucha emocional porque se visita con más frecuencia y, por lo tanto, tiene el potencial de iniciar un reconocimiento e intervención más tempranos. [ cita necesaria ]
El Colegio Estadounidense de Endocrinología (ACE) y la Asociación Estadounidense de Endocrinólogos Clínicos (AACE) han desarrollado pautas de intervención en el estilo de vida para prevenir la aparición de diabetes tipo 2 [ cita necesaria ] :
La prediabetes es una enfermedad curable y las personas pueden volver a la normoglucemia (metabolismo normal de la glucosa) de forma rutinaria con intervenciones. [34] Aunque algunos medicamentos pueden retrasar la aparición de la diabetes, las modificaciones en el estilo de vida desempeñan un papel más importante en la prevención de la diabetes. [15] [35] La pérdida intensiva de peso y la intervención en el estilo de vida, si se mantienen, pueden mejorar sustancialmente la tolerancia a la glucosa y prevenir la progresión de la IGT a la diabetes tipo 2. El estudio del Programa de Prevención de la Diabetes (DPP) [36] encontró una reducción del 16% en el riesgo de diabetes por cada kilogramo de peso perdido. Reducir el peso en un 7% mediante una dieta baja en grasas y realizando 150 minutos de ejercicio a la semana es el objetivo. Las pautas de la ADA recomiendan una pérdida de peso modesta (5 a 10% del peso corporal), ejercicio de intensidad moderada (30 minutos diarios) y dejar de fumar . [37]
Existen muchos enfoques dietéticos que pueden reducir el riesgo de progresión a diabetes. La mayoría implica la reducción de azúcares y grasas añadidos, pero aún faltan pruebas concluyentes que demuestren cuál es el mejor enfoque. [38]
Para pacientes con factores de riesgo graves, los medicamentos recetados pueden ser apropiados. La Asociación Estadounidense de Diabetes recomienda que se puedan considerar los medicamentos recetados para las personas con prediabetes, incluidos aquellos en un subgrupo específico que tienen más probabilidades de obtener un mayor beneficio de los medicamentos y tienen un mayor riesgo de progresar a diabetes. Este subgrupo de personas incluye aquellas con un IMC superior a 35, una edad inferior a 60 años, mujeres con antecedentes de diabetes gestacional, una glucosa plasmática en ayunas superior a 110 o una A1c superior al 6%. [7] Esto también se puede considerar en pacientes para quienes la terapia de estilo de vida ha fallado o no es sostenible, que tienen un alto riesgo de desarrollar diabetes tipo 2 o que prefieren tomar un medicamento. [39] La metformina [40] y la acarbosa ayudan a prevenir el desarrollo de prediabetes y también tienen un buen perfil de seguridad. La evidencia también respalda las tiazolidinedionas , pero existen preocupaciones sobre su seguridad y faltan datos sobre agentes más nuevos como los agonistas del receptor de GLP-1 , los inhibidores de DPP4 o las meglitinidas . [41]
La progresión a diabetes mellitus tipo 2 no es inevitable para quienes tienen prediabetes. La progresión de la prediabetes a diabetes mellitus es aproximadamente del 25% en un plazo de tres a cinco años. [42] Esto aumenta al 50% el riesgo de progresar a diabetes en 10 años. La diabetes es una de las principales causas de morbilidad y mortalidad . Los efectos de la enfermedad pueden afectar vasos sanguíneos más grandes (p. ej., aterosclerosis dentro de las arterias más grandes del sistema cardiovascular) o vasos sanguíneos más pequeños , como se observa con daño a la retina del ojo , daño al riñón y daño a los nervios . [9]
La prediabetes es un factor de riesgo de mortalidad y hay evidencia de que se desarrolla una enfermedad cardiovascular antes del diagnóstico de diabetes. [43]
Se espera que aumente la prevalencia de la prediabetes en todo el mundo. En 2021, 720 millones de personas en todo el mundo tenían prediabetes, y se estima que esta cifra aumentará a mil millones de personas para 2045. [7] Otras fuentes estiman que la prevalencia mundial de prediabetes aumentará al 11% para 2045. [7] En los Estados Unidos, El 38% de todos los adultos tiene prediabetes. [7] En los Estados Unidos, las tasas de prevalencia de la prediabetes son similares en todos los grupos étnicos. [7]
La incidencia de la diabetes también está aumentando. En 2014, 29,1 millones de personas o el 9% de la población estadounidense tenían diabetes. [44] En 2011-2012, la prevalencia de diabetes en los EE. UU. utilizando la hemoglobina A1C, la glucosa plasmática en ayunas o la definición de glucosa plasmática de dos horas fue del 14 % para la diabetes total, del 9 % para la diabetes diagnosticada, del 5 % para la diabetes no diagnosticada y del 38 % para la diabetes no diagnosticada. % para prediabetes. [45]
El papel clínico de la monitorización continua de la glucosa no está claro. Comparar los resultados de los estudios de MCG es problemático ya que existe un enfoque no estandarizado respecto de diversos parámetros de estudio. La IFCC apoyó una revisión para proporcionar recomendaciones que fomenten el desarrollo de un estándar para diseñar estudios de desempeño de CGM, con miras a mejorar la claridad de sus resultados. Esta estandarización se considera necesaria ya que los MCG se están convirtiendo en una herramienta cada vez más indispensable para controlar la diabetes. [46]