
La angiogénesis es el proceso fisiológico a través del cual se forman nuevos vasos sanguíneos a partir de vasos preexistentes, [1] [2] [3] formados en la etapa anterior de la vasculogénesis . La angiogénesis continúa el crecimiento de la vasculatura principalmente por procesos de brotación y división, pero procesos como la angiogénesis coalescente , [4] elongación de vasos y cooptación de vasos también juegan un papel. [2] La vasculogénesis es la formación embrionaria de células endoteliales a partir de precursores de células del mesodermo , [5] y de la neovascularización , aunque las discusiones no siempre son precisas (especialmente en textos más antiguos). Los primeros vasos en el embrión en desarrollo se forman a través de la vasculogénesis, después de lo cual la angiogénesis es responsable de la mayoría, si no todo, el crecimiento de los vasos sanguíneos durante el desarrollo y en la enfermedad. [6] [7] [8]
La angiogénesis es un proceso normal y vital en el crecimiento y desarrollo, así como en la cicatrización de heridas y en la formación de tejido de granulación . Sin embargo, también es un paso fundamental en la transición de los tumores de un estado benigno a uno maligno , lo que lleva al uso de inhibidores de la angiogénesis en el tratamiento del cáncer . [9] El papel esencial de la angiogénesis en el crecimiento tumoral fue propuesto por primera vez en 1971 por Judah Folkman , quien describió los tumores como "calientes y sanguinolentos", [10] ilustrando que, al menos para muchos tipos de tumores, la perfusión de rubor e incluso la hiperemia son características.
La angiogénesis por brotación fue la primera forma identificada de angiogénesis y, debido a esto, se entiende mucho mejor que la angiogénesis intususceptiva. Ocurre en varias etapas bien caracterizadas. La señal inicial proviene de áreas de tejido que carecen de vasculatura. La hipoxia que se nota en estas áreas hace que los tejidos demanden la presencia de nutrientes y oxígeno que permitirán que el tejido lleve a cabo actividades metabólicas. Debido a esto, las células parenquimatosas secretarán el factor de crecimiento endotelial vascular ( VEGF-A ), que es un factor de crecimiento proangiogénico. [11] Estas señales biológicas activan los receptores en las células endoteliales presentes en los vasos sanguíneos preexistentes. En segundo lugar, las células endoteliales activadas, también conocidas como células de la punta , [12] comienzan a liberar enzimas llamadas proteasas que degradan la membrana basal para permitir que las células endoteliales escapen de las paredes de los vasos originales (progenitores). Las células endoteliales luego proliferan en la matriz circundante y forman brotes sólidos que conectan los vasos vecinos. Las células que proliferan se localizan detrás de las células de la punta y se conocen como células del tallo . [12] La proliferación de estas células permite que el brote capilar crezca en longitud simultáneamente.
A medida que los brotes se extienden hacia la fuente del estímulo angiogénico, las células endoteliales migran en tándem , utilizando moléculas de adhesión llamadas integrinas . Estos brotes luego forman bucles para convertirse en un lumen vascular completo a medida que las células migran al sitio de angiogénesis. La germinación se produce a una velocidad de varios milímetros por día y permite que crezcan nuevos vasos a través de los espacios en la vasculatura . Es marcadamente diferente de la angiogénesis por división porque forma vasos completamente nuevos en lugar de dividir los vasos existentes.
La angiogénesis intususceptiva , también conocida como angiogénesis por división , es la formación de un nuevo vaso sanguíneo al dividir un vaso sanguíneo existente en dos.
La intususcepción se observó por primera vez en ratas neonatales . En este tipo de formación de vasos, la pared capilar se extiende hacia el interior del lumen para dividir un único vaso en dos. Hay cuatro fases de angiogénesis intususceptiva. En primer lugar, las dos paredes capilares opuestas establecen una zona de contacto. En segundo lugar, se reorganizan las uniones de las células endoteliales y se perfora la bicapa vascular para permitir que los factores de crecimiento y las células penetren en el lumen. En tercer lugar, se forma un núcleo entre los dos nuevos vasos en la zona de contacto que se llena de pericitos y miofibroblastos . Estas células comienzan a depositar fibras de colágeno en el núcleo para proporcionar una matriz extracelular para el crecimiento del lumen del vaso. Por último, el núcleo se desarrolla sin alteraciones de la estructura básica. La intususcepción es importante porque es una reorganización de las células existentes. Permite un gran aumento en el número de capilares sin un aumento correspondiente en el número de células endoteliales . Esto es especialmente importante en el desarrollo embrionario, ya que no hay suficientes recursos para crear una microvasculatura rica con nuevas células cada vez que se desarrolla un nuevo vaso. [13]
La angiogénesis coalescente es un modo de angiogénesis que se considera opuesto a la angiogénesis intususceptiva, en la que los capilares se fusionan o se unen para formar un vaso sanguíneo más grande, lo que aumenta el flujo sanguíneo y la circulación. [14] La angiogénesis coalescente se ha extendido más allá del ámbito de la embriología. Se supone que desempeña un papel en la formación de neovasculatura, como en un tumor. [15]
La estimulación mecánica de la angiogénesis no está bien caracterizada. Existe una gran controversia con respecto a la acción de la tensión de corte sobre los capilares para provocar la angiogénesis, aunque el conocimiento actual sugiere que el aumento de las contracciones musculares puede aumentar la angiogénesis. [16] Esto puede deberse a un aumento en la producción de óxido nítrico durante el ejercicio. El óxido nítrico produce vasodilatación de los vasos sanguíneos.
La estimulación química de la angiogénesis se realiza mediante diversas proteínas angiogénicas, como las integrinas y las prostaglandinas, incluidos varios factores de crecimiento, como VEGF y FGF.
La familia del factor de crecimiento de fibroblastos (FGF) con sus miembros prototipo FGF-1 (FGF ácido) y FGF-2 (FGF básico) consta hasta la fecha de al menos 22 miembros conocidos. [21] La mayoría son péptidos de cadena única de 16-18 kDa y muestran alta afinidad por la heparina y el sulfato de heparán. En general, los FGF estimulan una variedad de funciones celulares al unirse a los receptores de FGF de la superficie celular en presencia de proteoglicanos de heparina. La familia de receptores de FGF está compuesta por siete miembros, y todas las proteínas receptoras son tirosina quinasas receptoras de cadena única que se activan a través de la autofosforilación inducida por un mecanismo de dimerización del receptor mediada por FGF. La activación del receptor da lugar a una cascada de transducción de señales que conduce a la activación de genes y diversas respuestas biológicas, incluyendo la diferenciación celular, proliferación y disolución de la matriz, iniciando así un proceso de actividad mitogénica fundamental para el crecimiento de células endoteliales, fibroblastos y células musculares lisas. El FGF-1, único entre los 22 miembros de la familia FGF, puede unirse a los siete subtipos de receptores FGF, lo que lo convierte en el miembro de acción más amplia de la familia FGF y un potente mitógeno para los diversos tipos de células necesarios para montar una respuesta angiogénica en tejidos dañados (hipóxicos), donde se produce la regulación positiva de los receptores FGF. [22] El FGF-1 estimula la proliferación y diferenciación de todos los tipos de células necesarios para construir un vaso arterial, incluyendo células endoteliales y células musculares lisas; este hecho distingue al FGF-1 de otros factores de crecimiento proangiogénicos , como el factor de crecimiento endotelial vascular (VEGF), que impulsa principalmente la formación de nuevos capilares. [23] [24]
Además del FGF-1, una de las funciones más importantes del factor de crecimiento de fibroblastos-2 (FGF-2 o bFGF ) es la promoción de la proliferación de células endoteliales y la organización física de las células endoteliales en estructuras similares a tubos, promoviendo así la angiogénesis. El FGF-2 es un factor angiogénico más potente que el VEGF o el PDGF ( factor de crecimiento derivado de plaquetas ); sin embargo, es menos potente que el FGF-1. Además de estimular el crecimiento de los vasos sanguíneos, el aFGF (FGF-1) y el bFGF (FGF-2) son actores importantes en la cicatrización de heridas. Estimulan la proliferación de fibroblastos y células endoteliales que dan lugar a la angiogénesis y al desarrollo de tejido de granulación; ambos aumentan el suministro de sangre y llenan un espacio/cavidad de la herida al principio del proceso de cicatrización de la herida.
Se ha demostrado que el factor de crecimiento endotelial vascular (VEGF) es un importante contribuyente a la angiogénesis, aumentando el número de capilares en una red dada. Los estudios in vitro iniciales demostraron que las células endoteliales capilares bovinas proliferarán y mostrarán signos de estructuras tubulares tras la estimulación por VEGF y bFGF , aunque los resultados fueron más pronunciados con VEGF. [25] La regulación positiva de VEGF es un componente principal de la respuesta fisiológica al ejercicio y se sospecha que su papel en la angiogénesis es un posible tratamiento en lesiones vasculares. [26] [27] [28] [29] Los estudios in vitro demuestran claramente que VEGF es un potente estimulador de la angiogénesis porque, en presencia de este factor de crecimiento, las células endoteliales proliferarán y migrarán, formando eventualmente estructuras tubulares que se asemejan a capilares. [16] VEGF causa una cascada de señalización masiva en las células endoteliales . La unión al receptor VEGF-2 (VEGFR-2) inicia una cascada de señalización de la tirosina quinasa que estimula la producción de factores que estimulan de diversas formas la permeabilidad vascular (eNOS, que produce NO), la proliferación/supervivencia (bFGF), la migración (ICAM/VCAM/MMP) y, finalmente, la diferenciación en vasos sanguíneos maduros. Mecánicamente, el VEGF se regula positivamente con las contracciones musculares como resultado del aumento del flujo sanguíneo a las áreas afectadas. El aumento del flujo también provoca un gran aumento en la producción de ARNm de los receptores VEGF 1 y 2. El aumento en la producción de receptores significa que las contracciones musculares podrían provocar una regulación positiva de la cascada de señalización relacionada con la angiogénesis. Como parte de la cascada de señalización angiogénica, se considera ampliamente que el NO es un contribuyente importante a la respuesta angiogénica porque la inhibición del NO reduce significativamente los efectos de los factores de crecimiento angiogénicos. Sin embargo, la inhibición del NO durante el ejercicio no inhibe la angiogénesis, lo que indica que hay otros factores involucrados en la respuesta angiogénica. [16]
Las angiopoyetinas , Ang1 y Ang2, son necesarias para la formación de vasos sanguíneos maduros, como lo demuestran los estudios de knock out en ratones. [30] Ang1 y Ang2 son factores de crecimiento proteico que actúan uniéndose a sus receptores, Tie-1 y Tie-2 ; si bien esto es algo controvertido, parece que las señales celulares se transmiten principalmente por Tie-2 ; aunque algunos artículos muestran señalización fisiológica también a través de Tie-1 . Estos receptores son tirosina quinasas . Por lo tanto, pueden iniciar la señalización celular cuando la unión del ligando causa una dimerización que inicia la fosforilación en tirosinas clave.
Otro importante contribuyente a la angiogénesis es la metaloproteinasa de matriz (MMP). Las MMP ayudan a degradar las proteínas que mantienen sólidas las paredes de los vasos. Esta proteólisis permite que las células endoteliales escapen hacia la matriz intersticial como se observa en la angiogénesis emergente. La inhibición de las MMP previene la formación de nuevos capilares . [31] Estas enzimas están altamente reguladas durante el proceso de formación de vasos porque la destrucción de la matriz extracelular disminuiría la integridad de la microvasculatura. [16]
El ligando tipo Delta 4 (Dll4) es una proteína con un efecto regulador negativo sobre la angiogénesis. [32] [33] El Dll4 es un ligando transmembrana, para la familia de receptores Notch . Se han realizado muchos estudios que han servido para determinar las consecuencias del ligando tipo Delta 4. Un estudio en particular evaluó los efectos del Dll4 sobre la vascularidad y el crecimiento tumoral. [34] Para que un tumor crezca y se desarrolle, debe tener la vasculatura adecuada. La vía del VEGF es vital para el desarrollo de la vasculatura que, a su vez, ayuda a los tumores a crecer. El bloqueo combinado del VEGF y el Dll4 da como resultado la inhibición de la progresión tumoral y la angiogénesis en todo el tumor. Esto se debe al impedimento de la señalización en la señalización de las células endoteliales que corta la proliferación y el brote de estas células endoteliales. Con esta inhibición, las células no crecen descontroladamente, por lo tanto, el cáncer se detiene en este punto. Sin embargo, si se levantara el bloqueo, las células comenzarían nuevamente su proliferación. [35]
Las semaforinas de clase 3 (SEMA3) regulan la angiogénesis modulando la adhesión, migración, proliferación, supervivencia y reclutamiento de pericitos de las células endoteliales . [18] Además, las semaforinas pueden interferir con la angiogénesis mediada por VEGF, ya que tanto las SEMA3 como el VEGF-A compiten por la unión del receptor de neuropilina en las células endoteliales. [36] [37] Por lo tanto, los niveles de expresión relativa de las SEMA3 y el VEGF-A pueden ser importantes para la angiogénesis. [18]
Un inhibidor de la angiogénesis puede ser endógeno o provenir del exterior como un fármaco o un componente dietético .
La angiogénesis puede ser un objetivo para combatir enfermedades como la enfermedad cardíaca caracterizada por una vascularización deficiente o una vasculatura anormal. [38] La aplicación de compuestos específicos que pueden inhibir o inducir la creación de nuevos vasos sanguíneos en el cuerpo puede ayudar a combatir tales enfermedades. La presencia de vasos sanguíneos donde no debería haber ninguno puede afectar las propiedades mecánicas de un tejido, aumentando la probabilidad de falla. La ausencia de vasos sanguíneos en un tejido en reparación o metabólicamente activo puede inhibir la reparación u otras funciones esenciales. Varias enfermedades, como las heridas crónicas isquémicas , son el resultado de la falla o la formación insuficiente de vasos sanguíneos y pueden tratarse mediante una expansión local de los vasos sanguíneos, lo que aporta nuevos nutrientes al sitio, facilitando la reparación. Otras enfermedades, como la degeneración macular relacionada con la edad , pueden crearse por una expansión local de los vasos sanguíneos, lo que interfiere con los procesos fisiológicos normales.
La aplicación clínica moderna del principio de la angiogénesis se puede dividir en dos áreas principales: terapias antiangiogénicas, con las que comenzó la investigación angiogénica, y terapias proangiogénicas. Mientras que las terapias antiangiogénicas se están empleando para combatir el cáncer y las neoplasias malignas, [39] [40] que requieren una abundancia de oxígeno y nutrientes para proliferar, las terapias proangiogénicas se están explorando como opciones para tratar las enfermedades cardiovasculares , la principal causa de muerte en el mundo occidental . Una de las primeras aplicaciones de los métodos proangiogénicos en humanos fue un ensayo alemán que utilizó el factor de crecimiento de fibroblastos 1 (FGF-1) para el tratamiento de la enfermedad de la arteria coronaria. [23] [41] [42] [43]
En cuanto al mecanismo de acción , los métodos proangiogénicos se pueden diferenciar en tres categorías principales: terapia génica , dirigida a genes de interés para su amplificación o inhibición; terapia de reemplazo de proteínas , que manipula principalmente factores de crecimiento angiogénicos como FGF-1 o factor de crecimiento endotelial vascular , VEGF; y terapias basadas en células, que implican la implantación de tipos de células específicos.
Todavía existen problemas graves sin resolver relacionados con la terapia génica. Entre las dificultades se encuentran la integración eficaz de los genes terapéuticos en el genoma de las células diana, la reducción del riesgo de una respuesta inmunitaria no deseada, la posible toxicidad, la inmunogenicidad , las respuestas inflamatorias y la oncogénesis relacionada con los vectores virales utilizados para implantar genes y la gran complejidad de la base genética de la angiogénesis. Los trastornos que se dan con más frecuencia en los seres humanos, como las enfermedades cardíacas, la hipertensión arterial, la diabetes y la enfermedad de Alzheimer , son probablemente causados por los efectos combinados de variaciones en muchos genes y, por lo tanto, la inyección de un solo gen puede no ser significativamente beneficiosa en dichas enfermedades. [ cita requerida ]
Por el contrario, la terapia con proteínas proangiogénicas utiliza proteínas bien definidas y estructuradas con precisión, con dosis óptimas previamente definidas de la proteína individual para los estados patológicos y con efectos biológicos bien conocidos. [1] Por otro lado, un obstáculo de la terapia con proteínas es el modo de administración. Las vías de administración de proteínas oral, intravenosa, intraarterial o intramuscular no siempre son tan efectivas, ya que la proteína terapéutica puede metabolizarse o eliminarse antes de que pueda ingresar al tejido diana. Las terapias proangiogénicas basadas en células aún se encuentran en etapas iniciales de investigación, con muchas preguntas abiertas sobre los mejores tipos de células y las dosis a utilizar.
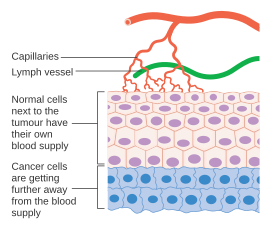
Las células cancerosas son células que han perdido su capacidad de dividirse de manera controlada. Un tumor maligno consiste en una población de células cancerosas que se dividen y crecen rápidamente y que acumulan mutaciones progresivamente . Sin embargo, los tumores necesitan un suministro de sangre específico para proporcionar el oxígeno y otros nutrientes esenciales que requieren para crecer más allá de un tamaño determinado (generalmente 1–2 mm 3 ). [44] [45]
Los tumores inducen el crecimiento de los vasos sanguíneos (angiogénesis) mediante la secreción de diversos factores de crecimiento (p. ej., VEGF ) y proteínas. Los factores de crecimiento como bFGF y VEGF pueden inducir el crecimiento capilar en el tumor, que algunos investigadores sospechan que suministran los nutrientes necesarios, lo que permite la expansión del tumor. A diferencia de los vasos sanguíneos normales, los vasos sanguíneos tumorales están dilatados con una forma irregular. [46] Otros médicos creen que la angiogénesis realmente sirve como una vía de desechos, que se lleva los productos finales biológicos secretados por las células cancerosas que se dividen rápidamente. En cualquier caso, la angiogénesis es un paso necesario y requerido para la transición de un pequeño grupo inofensivo de células, a menudo se dice que tiene aproximadamente el tamaño de la bola de metal al final de un bolígrafo, a un tumor grande. La angiogénesis también es necesaria para la propagación de un tumor o metástasis . [9] Las células cancerosas individuales pueden desprenderse de un tumor sólido establecido, ingresar al vaso sanguíneo y ser transportadas a un sitio distante, donde pueden implantarse y comenzar el crecimiento de un tumor secundario. La evidencia actual sugiere que los vasos sanguíneos en un tumor sólido dado pueden, de hecho, ser vasos en mosaico, compuestos de células endoteliales y células tumorales. [9] Esta mosaicidad permite un desprendimiento sustancial de células tumorales en la vasculatura, posiblemente contribuyendo a la aparición de células tumorales circulantes en la sangre periférica de pacientes con neoplasias malignas. [47] El crecimiento posterior de tales metástasis también requerirá un suministro de nutrientes y oxígeno y una vía de eliminación de desechos.
Desde hace mucho tiempo se ha considerado que las células endoteliales son genéticamente más estables que las células cancerosas. Esta estabilidad genómica confiere una ventaja al tratamiento antiangiogénico dirigido a las células endoteliales, en comparación con la quimioterapia dirigida a las células cancerosas, que mutan rápidamente y adquieren resistencia a los fármacos. Por este motivo, se cree que las células endoteliales son un objetivo ideal para las terapias dirigidas contra ellas. [48]
El mecanismo de formación de vasos sanguíneos por angiogénesis se inicia con la división espontánea de células tumorales debido a una mutación. A continuación, las células tumorales liberan estimuladores angiogénicos que viajan a los vasos sanguíneos cercanos ya establecidos y activan sus receptores de células endoteliales. Esto induce una liberación de enzimas proteolíticas de la vasculatura. Estas enzimas se dirigen a un punto particular del vaso sanguíneo y hacen que se forme un poro. Este es el punto desde el que crecerá el nuevo vaso sanguíneo. La razón por la que las células tumorales necesitan un suministro de sangre es porque no pueden crecer más de 2-3 milímetros de diámetro sin un suministro de sangre establecido, lo que equivale a unas 50-100 células. [49] Algunos estudios han indicado que los vasos formados dentro del tejido tumoral son de mayor irregularidad y mayor tamaño, lo que también se asocia a un peor pronóstico. [50] [51]
La angiogénesis representa un objetivo terapéutico excelente para el tratamiento de las enfermedades cardiovasculares. Es un proceso fisiológico potente que subyace a la forma natural en que nuestros cuerpos responden a una disminución del suministro de sangre a los órganos vitales, a saber, la neoangiogénesis : la producción de nuevos vasos colaterales para superar la agresión isquémica. [23] Se han realizado una gran cantidad de estudios preclínicos con terapias basadas en proteínas, genes y células en modelos animales de isquemia cardíaca, así como en modelos de enfermedad arterial periférica. Los éxitos reproducibles y creíbles en estos primeros estudios animales generaron un gran entusiasmo por la posibilidad de que este nuevo enfoque terapéutico pudiera traducirse rápidamente en un beneficio clínico para millones de pacientes en el mundo occidental con estos trastornos. Sin embargo, una década de pruebas clínicas de terapias basadas tanto en genes como en proteínas diseñadas para estimular la angiogénesis en tejidos y órganos con perfusión insuficiente ha llevado de una decepción a otra. Aunque todos estos resultados preclínicos, que ofrecían grandes promesas para la transición de la terapia de angiogénesis de animales a humanos, fueron de una manera u otra incorporados en ensayos clínicos de etapa temprana, la FDA, hasta la fecha (2007), ha insistido en que el criterio principal de valoración para la aprobación de un agente angiogénico debe ser una mejora en el rendimiento del ejercicio de los pacientes tratados. [52]
Estos fracasos sugirieron que o bien estos son los objetivos moleculares equivocados para inducir la neovascularización, que sólo pueden usarse eficazmente si se formulan y administran correctamente, o que su presentación en el contexto del microambiente celular general puede desempeñar un papel vital en su utilidad. Puede ser necesario presentar estas proteínas de una manera que imite los eventos de señalización natural, incluyendo la concentración , los perfiles espaciales y temporales , y su presentación simultánea o secuencial con otros factores apropiados. [53]
La angiogénesis se asocia generalmente con el ejercicio aeróbico y el ejercicio de resistencia . Mientras que la arteriogénesis produce cambios en la red que permiten un gran aumento en la cantidad de flujo total en una red, la angiogénesis provoca cambios que permiten un mayor suministro de nutrientes durante un largo período de tiempo. Los capilares están diseñados para proporcionar la máxima eficiencia de suministro de nutrientes, por lo que un aumento en el número de capilares permite que la red suministre más nutrientes en la misma cantidad de tiempo. Un mayor número de capilares también permite un mayor intercambio de oxígeno en la red. Esto es de vital importancia para el entrenamiento de resistencia, porque permite que una persona continúe entrenando durante un período de tiempo prolongado. Sin embargo, ninguna evidencia experimental sugiere que se requiera un aumento de la capilaridad en el ejercicio de resistencia para aumentar el suministro máximo de oxígeno. [16]
La sobreexpresión del VEGF provoca un aumento de la permeabilidad de los vasos sanguíneos, además de estimular la angiogénesis. En la degeneración macular húmeda , el VEGF provoca la proliferación de capilares en la retina. Dado que el aumento de la angiogénesis también provoca edema , la sangre y otros fluidos retinianos se filtran en la retina , lo que provoca pérdida de visión. En la actualidad, se utilizan con éxito fármacos antiangiogénicos dirigidos a las vías del VEGF para tratar este tipo de degeneración macular.
La angiogénesis de los vasos del organismo huésped en estructuras de ingeniería tisular implantadas es esencial. La integración exitosa depende a menudo de la vascularización completa de la estructura, ya que proporciona oxígeno y nutrientes y previene la necrosis en las áreas centrales del implante. [54] Se ha demostrado que el PDGF estabiliza la vascularización en los andamiajes de colágeno y glicosaminoglicano . [55]
El primer informe sobre la angiogénesis se remonta al libro Tratado sobre la sangre, la inflamación y las heridas por disparos publicado en 1794, donde se recopilaron los hallazgos de la investigación del anatomista escocés John Hunter . En su estudio, Hunter observó el proceso de crecimiento de nuevos vasos sanguíneos en conejos. Sin embargo, no acuñó el término "angiogénesis", que ahora es ampliamente utilizado por los académicos. Hunter también atribuyó erróneamente el proceso de crecimiento de nuevos vasos sanguíneos al efecto de un principio vital innato dentro de la sangre. Se cree que el término "angiogénesis" no surgió hasta la década de 1900. El inicio de la investigación moderna sobre la angiogénesis está marcado por el informe de Judah Folkman sobre el papel fundamental de la angiogénesis en el crecimiento tumoral. [10] [56] [57]
La cuantificación de parámetros vasculares como la densidad microvascular presenta diversas complicaciones debido a la tinción preferencial o la representación limitada de los tejidos en secciones histológicas. Investigaciones recientes han demostrado la reconstrucción tridimensional completa de la estructura vascular del tumor y la cuantificación de las estructuras vasculares en tumores completos en modelos animales. [58]
{{cite journal}}: CS1 maint: URL no apta ( enlace ){{cite book}}: CS1 maint: DOI inactivo a partir de septiembre de 2024 ( enlace )