La reforma sanitaria en Estados Unidos tiene una larga historia . A menudo se han propuesto reformas, pero rara vez se han llevado a cabo. En 2010, se aprobó una reforma histórica a través de dos estatutos federales : la Ley de Protección al Paciente y Atención Médica Asequible (PPACA), firmada el 23 de marzo de 2010, [1] [2] y la Ley de Reconciliación de Educación y Atención Médica de 2010 (HR 4872), que modificó la PPACA y se convirtió en ley el 30 de marzo de 2010. [3] [4]
Se siguen proponiendo futuras reformas del sistema de atención médica estadounidense , con propuestas notables que incluyen un sistema de pagador único y una reducción en la atención médica de pago por servicio . [5] La PPACA incluye una nueva agencia, el Centro para la Innovación de Medicare y Medicaid (Centro de Innovación CMS), cuyo objetivo es investigar ideas de reforma a través de proyectos piloto.
A continuación se presenta un resumen de los logros de las reformas a nivel nacional en los Estados Unidos. Para esfuerzos fallidos, esfuerzos estatales, servicios para tribus nativas y más detalles, consulte la historia de la reforma de la atención médica en el artículo de Estados Unidos .




Las comparaciones internacionales de atención médica han encontrado que Estados Unidos gasta más per cápita que otras naciones igualmente desarrolladas, pero está por debajo de países similares en varias métricas de salud, lo que sugiere ineficiencia y desperdicio. Además, Estados Unidos tiene un importante infraseguro y importantes obligaciones inminentes no financiadas debido a su envejecimiento demográfico y sus programas de seguro social Medicare y Medicaid (Medicaid brinda atención gratuita a cualquier persona que gane menos del 200% de la línea federal de pobreza). El impacto fiscal y humano de estos temas ha motivado propuestas de reforma. [ cita necesaria ]
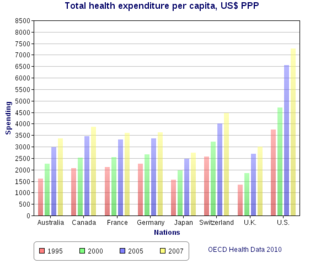
Los costos de atención médica en Estados Unidos fueron de aproximadamente $3,2 billones o casi $10,000 por persona en promedio en 2015. Las principales categorías de gastos incluyen atención hospitalaria (32%), servicios médicos y clínicos (20%) y medicamentos recetados (10%). [17] Los costos de Estados Unidos en 2016 fueron sustancialmente más altos que los de otros países de la OCDE, con un 17,2% del PIB frente al 12,4% del PIB del siguiente país más caro (Suiza). [18] A escala, una diferencia del 5% del PIB representa alrededor de 1 billón de dólares o 3.000 dólares por persona. Algunas de las muchas razones citadas para la diferencia de costos con otros países incluyen: mayores costos administrativos de un sistema privado con múltiples procesos de pago; costos más altos por los mismos productos y servicios; volumen/combinación de servicios más caros con mayor uso de especialistas más caros; tratamiento agresivo de ancianos muy enfermos versus cuidados paliativos; menor uso de la intervención gubernamental en la fijación de precios; y niveles de ingresos más altos impulsan una mayor demanda de atención médica. [19] [20] [21] Los costos de atención médica son un factor fundamental de los costos del seguro médico , lo que genera desafíos de asequibilidad de la cobertura para millones de familias. Existe un debate en curso sobre si la ley actual (ACA/Obamacare) y las alternativas republicanas (AHCA y BCRA) hacen lo suficiente para abordar el desafío de los costos. [22]
Según las estadísticas del Banco Mundial de 2009, Estados Unidos tenía los costos de atención médica más altos en relación con el tamaño de la economía (PIB) del mundo, a pesar de que unos 50 millones de ciudadanos (aproximadamente el 16% de la población estimada en septiembre de 2011 de 312 millones) carecían de seguro. [23] En marzo de 2010, el multimillonario Warren Buffett comentó que los altos costos pagados por las empresas estadounidenses por la atención médica de sus empleados las colocaban en una desventaja competitiva. [24]
Además, se estima que 77 millones de baby boomers están llegando a la edad de jubilación, lo que, combinado con aumentos anuales significativos en los costos de atención médica por persona, supondrá una enorme presión presupuestaria para los gobiernos estatales y federales de EE. UU., particularmente a través del gasto de Medicare y Medicaid (Medicaid brinda atención a largo plazo para los ancianos pobres). [25] Mantener la salud fiscal a largo plazo del gobierno federal de Estados Unidos depende significativamente del control de los costos de atención médica. [26]
Además, el número de empleadores que ofrecen seguro médico ha disminuido y los costos del seguro médico pagado por el empleador están aumentando: de 2001 a 2007, las primas por cobertura familiar aumentaron un 78%, mientras que los salarios aumentaron un 19% y los precios aumentaron un 17%, según la Fundación de la Familia Kaiser . [27] Incluso para aquellos que están empleados, el seguro privado en los EE.UU. varía mucho en su cobertura; Un estudio del Commonwealth Fund publicado en Health Affairs estimó que 16 millones de adultos estadounidenses estaban insuficientemente asegurados en 2003. Los subasegurados tenían significativamente más probabilidades que aquellos con un seguro adecuado de renunciar a la atención médica, reportar estrés financiero debido a facturas médicas y experimentar brechas de cobertura para artículos como medicamentos recetados. El estudio encontró que el seguro insuficiente afecta desproporcionadamente a quienes tienen ingresos más bajos: el 73% de los asegurados insuficientes en la población del estudio tenían ingresos anuales inferiores al 200% del nivel federal de pobreza. [28] Sin embargo, un estudio publicado por la Kaiser Family Foundation en 2008 encontró que el plan típico de organización de proveedores preferidos (PPO) de grandes empleadores en 2007 era más generoso que Medicare o la opción estándar del Programa de beneficios de salud para empleados federales . [29] Un indicador de las consecuencias de la inconsistente cobertura de atención médica de los estadounidenses es un estudio en Health Affairs que concluyó que la mitad de las quiebras personales involucraban facturas médicas, [30] aunque otras fuentes lo cuestionan. [31]
Hay pérdidas de salud por un seguro médico insuficiente. Un estudio de Harvard de 2009 publicado en el American Journal of Public Health encontró más de 44.800 muertes excesivas anualmente en los Estados Unidos debido a que los estadounidenses carecen de seguro médico. [32] [33] En términos más generales, en un análisis de 1997 se estimó que el número total de personas en los Estados Unidos, aseguradas o no, que mueren debido a la falta de atención médica era de casi 100.000 por año. [34] Un estudio de los efectos de la ley de atención médica universal de Massachusetts (que entró en vigor en 2006) encontró una caída del 3% en la mortalidad entre las personas de 20 a 64 años: 1 muerte por cada 830 personas con seguro. Otros estudios, al igual que los que examinaron la distribución aleatoria del seguro de Medicaid a personas de bajos ingresos en Oregon en 2008, no encontraron cambios en la tasa de mortalidad. [35]
El costo del seguro ha sido una motivación principal en la reforma del sistema de salud estadounidense, y se han propuesto muchas explicaciones diferentes sobre las razones de los altos costos del seguro y cómo remediarlos. Una crítica y motivación para la reforma sanitaria ha sido el desarrollo del complejo médico-industrial . Esto se relaciona con los argumentos morales a favor de la reforma del sistema de salud, que enmarca la atención médica como un bien social, uno que es fundamentalmente inmoral negarle a las personas basándose en su estatus económico. [36] La motivación detrás de la reforma sanitaria en respuesta al complejo médico-industrial también surge de cuestiones de inequidad social y de promoción de la medicina por encima de la atención preventiva. [37] El complejo médico-industrial, definido como una red de compañías de seguros de salud, compañías farmacéuticas y similares, desempeña un papel en la complejidad del mercado de seguros estadounidense y en la delgada línea entre el gobierno y la industria dentro de él. [38] Del mismo modo, las críticas a los mercados de seguros que se llevan a cabo bajo un modelo capitalista de libre mercado también incluyen que se promueven soluciones médicas, en lugar de medidas preventivas de atención médica, para mantener este complejo médico-industrial. [38] Los argumentos a favor de un enfoque de seguro médico basado en el mercado incluyen el modelo de Grossman, que se basa en un modelo competitivo ideal, pero otros lo han criticado, argumentando que fundamentalmente, esto significa que las personas en niveles socioeconómicos más altos recibirán una mejor calidad. de asistencia sanitaria. [37]
Con la implementación de la ACA, el nivel de tarifas para personas no aseguradas disminuyó drásticamente en los EE. UU. Esto se debe a la ampliación de las calificaciones para el acceso a Medicaid, el subsidio de seguros, la prevención de la suscripción por parte de las compañías de seguros, así como el cumplimiento del mandato individual que exige a los ciudadanos. para adquirir un seguro médico o pagar una tarifa. En un estudio de investigación que se llevó a cabo comparando los efectos de la ACA antes y después de su implementación total en 2014, se descubrió que las minorías raciales y étnicas se beneficiaron más que los blancos y muchos obtuvieron una cobertura de seguro de la que carecían antes de que muchos buscaran tratamiento. mejorando su salud general. [39] En junio de 2014, Gallup –Healthways Well–Being realizó una encuesta y descubrió que la tasa de personas sin seguro está disminuyendo: el 13 por ciento de los adultos estadounidenses no tenían seguro en 2014 en comparación con el 17 por ciento en enero de 2014 y se traduce en aproximadamente entre 10 y 11 millones de personas. quién obtuvo cobertura. La encuesta también analizó los principales grupos demográficos y encontró que cada uno está avanzando hacia la obtención de un seguro médico. Sin embargo, los hispanos, que tienen la tasa más alta de personas sin seguro médico de cualquier grupo racial o étnico, están rezagados en su progreso. Bajo la nueva reforma de atención médica, se esperaba que los latinos fueran los principales beneficiarios de la nueva ley de atención médica. Gallup descubrió que la mayor caída en la tasa de personas sin seguro (3 puntos porcentuales) se produjo entre los hogares que ganaban menos de $36,000 al año. [40] [41] [42]
En diciembre de 2011, el administrador saliente de los Centros de Servicios de Medicare y Medicaid, Donald Berwick , afirmó que entre el 20% y el 30% del gasto en atención médica es desperdicio. Enumeró cinco causas del desperdicio: (1) tratamiento excesivo de los pacientes, (2) la falta de coordinación de la atención, (3) la complejidad administrativa del sistema de atención médica , (4) reglas onerosas y (5) fraude. [43]
Se estima que entre el 3% y el 10% de todos los gastos en atención médica en Estados Unidos son fraudulentos. En 2011, Medicare y Medicaid realizaron 65 mil millones de dólares en pagos indebidos (incluidos errores y fraudes). Los esfuerzos del gobierno para reducir el fraude incluyen $4 mil millones en pagos fraudulentos recuperados por el Departamento de Justicia y el FBI en 2012, sentencias de cárcel más largas especificadas por la Ley de Atención Médica Asequible y Patrullas de Medicare para Personas Mayores (voluntarios capacitados para identificar y denunciar fraudes). [44]
En 2007, el Departamento de Justicia y Salud y Servicios Humanos formó la Fuerza de Ataque contra el Fraude de Medicare para combatir el fraude mediante el análisis de datos y una mayor vigilancia comunitaria. Hasta mayo de 2013, Strike Force ha acusado a más de 1.500 personas por facturaciones falsas de más de 5.000 millones de dólares. El fraude al Medicare a menudo adopta la forma de sobornos y lavado de dinero. Los esquemas de fraude a menudo toman la forma de facturación por servicios médicamente innecesarios o por servicios no prestados. [45]
Existe un importante debate sobre la calidad del sistema sanitario estadounidense en comparación con el de otros países. Aunque hay avances en la calidad de la atención en Estados Unidos debido al reconocimiento de diversos temas relacionados con la salud, como por ejemplo cómo los planes de seguro ahora tienen el mandato de incluir cobertura para aquellos con trastornos de salud mental y abuso de sustancias, así como la incapacidad de negarle a una persona que tiene condiciones preexistentes a través de la ACA, [46] todavía hay mucho que mejorar. Dentro de los EE. UU., aquellos que son una minoría racial/étnica junto con aquellos que presentan ingresos más bajos tienen mayores posibilidades de experimentar una atención de menor calidad a un costo más alto. A pesar de los avances de la ACA, esto puede disuadir a una persona de buscar tratamiento médico. [47] Médicos por un Programa Nacional de Salud , un grupo de defensa del sistema de pagador único universal de atención médica , ha afirmado que una solución de libre mercado para la atención médica proporciona una calidad de atención más baja, con tasas de mortalidad más altas, que los sistemas financiados con fondos públicos. . [48] La calidad de las organizaciones de mantenimiento de la salud y la atención administrada también han sido criticadas por este mismo grupo. [49]
Según un estudio de 2000 de la Organización Mundial de la Salud , los sistemas financiados con fondos públicos de las naciones industriales gastan menos en atención médica, tanto como porcentaje de su PIB como per cápita, y disfrutan de resultados superiores en atención médica basados en la población. [50] Sin embargo, el comentarista conservador David Gratzer y el Instituto Cato , un grupo de expertos libertario , han criticado el método de comparación de la OMS por ser parcial; El estudio de la OMS calificó a los países por tener tratamiento de salud privado o de pago y los calificó en comparación con su desempeño esperado en atención de salud, en lugar de comparar objetivamente la calidad de la atención. [51] [52]
Algunos investigadores médicos dicen que las encuestas de satisfacción del paciente son una mala manera de evaluar la atención médica. Investigadores de RAND Corporation y el Departamento de Asuntos de Veteranos pidieron a 236 pacientes de edad avanzada en dos planes de atención administrada diferentes que calificaran su atención y luego examinaron la atención en los registros médicos, como se informó en Annals of Internal Medicine . No hubo correlación. "Las calificaciones de los pacientes sobre la atención médica son fáciles de obtener e informar, pero no miden con precisión la calidad técnica de la atención médica", dijo John T. Chang, UCLA , autor principal. [53] [54] [55]

Las encuestas de opinión pública han demostrado que la mayoría del público apoya varios niveles de participación gubernamental en la atención médica en los Estados Unidos, [56] con preferencias declaradas dependiendo de cómo se formule la pregunta. [57] Las encuestas de la Universidad de Harvard en 1988, [58] Los Angeles Times en 1990, [59] y The Wall Street Journal en 1991 [60] mostraron un fuerte apoyo a un sistema de atención médica en comparación con el sistema de Canadá. Más recientemente, sin embargo, el apoyo de las encuestas ha disminuido para ese tipo de sistema de atención médica, [56] [57] y una encuesta de Yahoo/AP de 2007 mostró que el 54% de los encuestados se consideraban partidarios de la "atención médica de pagador único", [61] una mayoría a favor de una serie de reformas según una encuesta conjunta con Los Angeles Times y Bloomberg , [62] y una pluralidad de encuestados en una encuesta de 2009 para la revista Time mostraron su apoyo a "un plan nacional de pagador único similar a Medicare para todos". [63] Las encuestas realizadas por Rasmussen Reports en 2011 [64] y 2012 [65] mostraron pluralidades opuestas a la atención sanitaria de pagador único. Muchas otras encuestas muestran apoyo a varios niveles de participación gubernamental en la atención médica, incluidas encuestas de The New York Times / CBS News [66] [67] y Washington Post / ABC News , [68] que muestran favorabilidad por una forma de seguro médico nacional. . La Kaiser Family Foundation [69] mostró un 58% a favor de un plan de salud nacional como Medicare para todos en 2009, con un apoyo aproximadamente al mismo nivel desde 2017 hasta abril de 2019, cuando el 56% dijo que lo apoyaba. [70] [71] Una encuesta de la Universidad de Quinnipiac en tres estados en 2008 encontró un apoyo mayoritario para que el gobierno garantice "que todos en los Estados Unidos tengan una atención médica adecuada" entre los probables votantes primarios demócratas. [72]
Un artículo de 2001 en la revista de salud pública Health Affairs estudió cincuenta años de la opinión pública estadounidense sobre diversos planes de atención médica y concluyó que, si bien parece haber un apoyo general a un "plan nacional de atención médica", los encuestados "siguen satisfechos con su situación actual". arreglos médicos, no confío en que el gobierno federal hará lo correcto y no favorezco un tipo de plan de salud nacional de pagador único". [56] Politifact calificó una declaración de 2009 de Michael Moore como "falsa" cuando afirmó que "[l]a mayoría en realidad quiere atención médica de pagador único". Según Politifact, las respuestas a estas encuestas dependen en gran medida de la redacción. Por ejemplo, la gente responde más favorablemente cuando se les pregunta si quieren un sistema "como Medicare". [57]
.JPG/440px-U.S._Uninsured_and_Uninsured_Rate_(1987_to_2008).JPG)
Existen alternativas al sistema de mercado basado en el intercambio promulgado por la Ley de Protección al Paciente y Atención Médica Asequible que se han propuesto en el pasado y se siguen proponiendo, como un sistema de pagador único y permitir que el seguro médico se regule a nivel nivel federal.
Además, la Ley de Protección al Paciente y Atención Médica Asequible de 2010 contenía disposiciones que permiten a los Centros de Servicios de Medicare y Medicaid (CMS) emprender proyectos piloto que, si tienen éxito, podrían implementarse en el futuro.
Se han hecho varias propuestas para un sistema sanitario universal de pagador único en Estados Unidos, la más reciente la Ley Medicare para Todos , pero ninguna ha logrado más apoyo político que el 20% de copatrocinio del Congreso. Sus defensores argumentan que los gastos en atención médica preventiva pueden ahorrar varios cientos de miles de millones de dólares al año porque la atención médica universal financiada con fondos públicos beneficiaría a los empleadores y a los consumidores, que los empleadores se beneficiarían de un grupo más grande de clientes potenciales y que los empleadores probablemente pagarían menos, y ahorrarse los costes administrativos de las prestaciones sanitarias. También se argumenta que se reducirían las desigualdades entre los empleadores. [73] [74] [75] Además, por ejemplo, los pacientes con cáncer tienen más probabilidades de ser diagnosticados en la Etapa I , donde el tratamiento curativo suele consistir en unas pocas visitas ambulatorias, en lugar de en la Etapa III o más tarde en una sala de emergencias , donde el tratamiento puede implicar años de hospitalización y a menudo es terminal. [76] [77] Otros han estimado un ahorro a largo plazo que asciende al 40% de todos los gastos nacionales de salud debido a la atención médica preventiva , [78] aunque las estimaciones de la Oficina de Presupuesto del Congreso y The New England Journal of Medicine han encontrado que la atención médica preventiva la atención es más cara. [79]
Cualquier sistema nacional se pagaría en parte mediante impuestos que reemplazan las primas de seguros, pero los defensores también creen que los ahorros se lograrían mediante la atención preventiva y la eliminación de los gastos generales de las compañías de seguros y los costos de facturación hospitalaria. [80] Un análisis de una factura de pagador único realizado por Médicos para un Programa Nacional de Salud estimó los ahorros inmediatos en 350 mil millones de dólares por año. [81] El Commonwealth Fund cree que, si Estados Unidos adoptara un sistema de atención médica universal, la tasa de mortalidad mejoraría y el país ahorraría aproximadamente 570 mil millones de dólares al año. [82]
Las recientes promulgaciones de sistemas de pagador único en estados individuales, como en Vermont en 2011 , pueden servir como modelos vivos que respalden la cobertura federal de pagador único; sin embargo, en 2014, el entonces gobernador Peter Shumlin anunció que su administración no avanzaría con la creación de un sistema de pagador único. sistema de pagador único en los estados. [83] [84] [85]
El 1 de junio de 2017, a la luz de los esfuerzos recientes de la administración Trump para derogar la Ley de Atención Médica Asequible, el senador demócrata de California Ricardo Lara propuso un proyecto de ley para establecer atención médica de pagador único dentro del estado de California (SB 562), pidiendo a sus colegas senadores que actuar rápidamente en defensa de la asistencia sanitaria. La legislación implementaría "Medicare para todos", colocando todos los niveles de atención médica en manos del estado. El proyecto de ley propuesto al Senado de California por el senador Lara carecía del método de financiación necesario para financiar la política de 400 mil millones de dólares. A pesar de esta falta de previsión, el proyecto de ley obtuvo la aprobación del Senado y seguirá esperando la aprobación de la asamblea estatal. [86]
A raíz de la Ley de Atención Médica Asequible, el estado de California ha experimentado el mayor aumento de personas recientemente aseguradas en comparación con otros estados. Posteriormente, la cantidad de médicos bajo MediCal no es suficiente para satisfacer la demanda, por lo tanto, el 25% de los médicos atienden al 80% de los pacientes que están cubiertos a través de MediCal. [87]
En el pasado, California ha luchado por mantener la eficacia de la atención médica, debido en parte a su presupuesto inestable y regulaciones complejas. El estado cuenta con una política conocida como Límite de Gann, también denominada proposición 98, que garantiza que una parte de los fondos estatales se dirija al sistema educativo. Este límite se excedería si California aumenta los impuestos para financiar el nuevo sistema, que requeriría 100 mil millones de dólares en ingresos fiscales. Para evitar disputas legales, se requeriría que los votantes enmienden la propuesta 98 y eximan los fondos de atención médica de las contribuciones educativas requeridas. [88] El estado anunció el 1 de agosto de 2017 que la cobertura del seguro médico aumentará un 12,5% el próximo año, amenazando la cobertura de 1,5 millones de personas [89]
En enero de 2013, el representante Jan Schakowsky y otros 44 demócratas de la Cámara de Representantes de Estados Unidos presentaron la HR 261, la "Ley de Reducción del Déficit de Opciones Públicas" que enmendaría la Ley de Atención Médica Asequible de 2010 para crear una opción pública. El proyecto de ley establecería un plan de seguro médico administrado por el gobierno con primas entre un 5% y un 7% más bajas que las del seguro privado. La Oficina de Presupuesto del Congreso estimó que reduciría la deuda pública de Estados Unidos en 104 mil millones de dólares en 10 años. [90]
El programa de Educación Médica para Graduados de Medicare regula la oferta de médicos en los EE.UU. [91] Al ajustar las tasas de reembolso para establecer una mayor igualdad de ingresos entre las profesiones médicas, se puede reducir el costo efectivo de la atención médica.
Un proyecto clave es aquel que podría cambiar radicalmente la forma en que se paga a la profesión médica por los servicios de Medicare y Medicaid. El sistema actual, que también es el sistema principal utilizado por las aseguradoras médicas, se conoce como pago por servicio porque al médico se le paga sólo por la realización de procedimientos médicos, lo que, según se argumenta, significa que los médicos tienen un incentivo financiero para hacer más. pruebas (que generan más ingresos) que pueden no ser lo mejor para los pacientes a largo plazo. El sistema actual fomenta intervenciones médicas como cirugías y medicamentos recetados (todos los cuales conllevan algún riesgo para el paciente pero aumentan los ingresos para la industria de la atención médica) y no recompensa otras actividades como fomentar cambios de comportamiento como modificar los hábitos alimentarios y dejar de fumar. , o seguimientos de regímenes prescritos que podrían tener mejores resultados para el paciente a un menor costo. El actual sistema de pago por servicio también recompensa a los malos hospitales por su mal servicio. ¿ Algunos que? ] han observado que los mejores hospitales tienen menos tasas de reingreso que otros, lo que beneficia a los pacientes, pero algunos de los peores hospitales tienen altas tasas de reingreso, lo cual es malo para los pacientes pero se recompensa perversamente en el sistema de pago por servicio.
Los proyectos en CMS están examinando la posibilidad de recompensar a los proveedores de atención médica a través de un proceso conocido como " pagos agrupados " [92] mediante el cual a los médicos y hospitales locales de un área se les pagaría no sobre la base de una tarifa por servicio, sino según un sistema de capitación vinculado a resultados. Las áreas con mejores resultados obtendrían más. Se argumenta que este sistema hace que los médicos se preocupen mucho más por centrarse en actividades que brinden beneficios reales para la salud a un costo menor para el sistema, eliminando las perversidades inherentes al sistema de pago por servicio.
Aunque pretende ser un modelo de atención sanitaria financiada por CMS, si el proyecto tiene éxito se cree que el modelo podría ser seguido también por la industria comercial de seguros médicos.
Dado que la ACA mejora la salud de muchos al aumentar el número de personas aseguradas, esta no es la etapa final para la ACA debido al impulso para una reforma de expansión de Medicaid. Con los demócratas apoyando la expansión y los republicanos en contra, la Corte Suprema la negó en el juicio de NFIB vs Sebelius. El Tribunal dictaminó que implementar impuestos para pagar el seguro médico de todos los ciudadanos era un ejercicio inconstitucional del poder del Congreso bajo el Artículo I. [93] Si la expansión finalmente tiene éxito, Medicaid se convertiría en un programa totalmente federal con nuevos estándares federales de elegibilidad. Esto aliviaría la responsabilidad de los gobiernos estatales de financiar Medicaid. [94]
Además de la reforma para la expansión de Medicaid, existen reformas adicionales centradas en abordar los determinantes sociales en el sistema de salud a través de varios programas e iniciativas para reducir los gastos de atención médica y mejorar los resultados de salud.
Los programas e iniciativas que reconocen y abordan las necesidades sociales no médicas han surgido de varios sectores dentro de la atención médica, con esfuerzos emergentes realizados por iniciativas federales y estatales de múltiples pagadores, iniciativas de Medicaid lideradas por los estados o por planes de salud, así como acciones a nivel de proveedores. Las iniciativas estatales y federales, principalmente patrocinadas por CMMI (Centro para la Innovación de Medicare y Medicaid), una división de CMS , buscan abordar las necesidades sociales básicas dentro del contexto del sistema de prestación de atención médica. Las iniciativas de CMMI, como el modelo "Comunidades de Salud Responsables" (AHC, por sus siglas en inglés) de 2016, se crearon para centrarse en conectar a los beneficiarios de Medicare y Medicaid con servicios comunitarios para abordar las necesidades sociales relacionadas con la salud, al tiempo que proporcionan fondos a las organizaciones para que puedan identificar y abordar sistemáticamente las necesidades sociales relacionadas con la salud de los beneficiarios de Medicare y Medicaid a través de servicios de detección, referencias y navegación comunitaria. [95] El modelo se implementó oficialmente en 2017 y se evaluará su capacidad para afectar el costo del gasto en atención médica y reducir la utilización de pacientes hospitalizados/ambulatorios en 2022. [95] [96] Según el modelo AHC, se han asignado fondos para desarrollar un Herramienta de detección de 10 elementos para identificar cinco dominios diferentes de necesidades de los pacientes que pueden abordarse a través de recursos comunitarios (inestabilidad de vivienda, inseguridad alimentaria, dificultades de transporte, necesidades de asistencia de servicios públicos y seguridad interpersonal). [97] Cada vez hay más evidencia que sugiere que abordar las necesidades sociales puede ayudar a detener sus efectos dañinos para la salud, pero la detección de necesidades sociales aún no es una práctica clínica estándar . La aplicación de esta herramienta en el modelo AHC ayudará a CMS a evaluar el impacto de las asociaciones locales entre proveedores de atención médica y organizaciones comunitarias para promover los objetivos de abordar el costo y la calidad de la atención médica en todos los entornos. [97] Las recomendaciones nacionales sobre la detección multidimensional del riesgo social aún no están disponibles ya que la base de evidencia para respaldar dichas recomendaciones está muy poco desarrollada en la actualidad. Aún se necesita más investigación en esta área para poder demostrar si la detección del riesgo social, y especialmente de múltiples dominios de riesgo social, logrará cumplir con los criterios de detección de Wilson y Jungner. [98]
Debido a lo nuevas que son las iniciativas de CMMI, la evidencia que respalda la efectividad de sus diversas iniciativas para reducir el gasto en atención médica y mejorar los resultados de salud de los pacientes es relativamente pequeña, pero se espera que crezca en los próximos años, ya que muchos de los programas e iniciativas de CMMI deberán aprobarse. su evaluación del desempeño programático. [96] Sin embargo, sigue habiendo más evidencia de iniciativas de menor escala en planes de salud/hospitales/clínicas individuales, ya que varios planes de salud, hospitales y clínicas han buscado abordar los determinantes sociales de la salud dentro de su ámbito de atención . [98]
Según un estudio reciente, el transporte es un determinante social clave que afecta los resultados de los pacientes: aproximadamente 3,6 millones de personas no pueden recibir la atención médica necesaria debido a la barrera del transporte. [99] Además, estos 3,6 millones experimentan múltiples condiciones a un ritmo mucho mayor que aquellos que tienen acceso estable al transporte. Sin embargo, muchas afecciones que enfrentan pueden controlarse si se les brinda la atención adecuada. Para algunas afecciones, esta atención es rentable y genera ahorros en los costos de atención médica que superan los costos adicionales de transporte. [99] sin acceso a transporte confiable, asequible y conveniente, los pacientes faltan a las citas y terminan costando dinero a las clínicas. Según un análisis de estudios cruzados, las citas perdidas y los retrasos en la atención le cuestan a la industria de la salud 150 mil millones de dólares cada año. [100] Los pacientes sin transporte también tienen menos probabilidades de tomar los medicamentos según las indicaciones. [101] Un estudio encontró que el 65 por ciento de los pacientes sentían que la asistencia de transporte les permitiría surtir sus recetas según las indicaciones después del alta. [101] Según un artículo reciente publicado en el Journal of the American Medical Association , los servicios de viajes compartidos como Lyft y Uber pueden mejorar esa disparidad en la atención médica y reducir los $2,7 millones que el gobierno federal gasta cada año en servicios de transporte médico que no son de emergencia. . [102] Para recuperar ingresos y mejorar la calidad de la atención, algunos sistemas de salud como MedStar Health y Denver Health Medical Center se están asociando con Uber, Lyft y otras empresas de viajes compartidos para conectar a los pacientes con el transporte. [102]
El Hospital de la Universidad de Illinois, parte del Sistema de Ciencias de la Salud y Hospitales de la Universidad de Illinois, identificó que una gran parte de las personas con altas tasas de asistencia al departamento de emergencias también eran personas crónicamente sin hogar, y que estas personas se encontraban en el décimo decil en cuanto a costo para el paciente, con Gastos anuales por paciente que oscilan entre $ 51 000 y $ 533 000. [103] La Universidad de Illinois se asoció con un grupo comunitario llamado Centro de Vivienda y Salud para iniciar la iniciativa Mejor salud a través de la vivienda en 2015, una iniciativa que conectaba a personas crónicamente sin hogar con viviendas de transición y administradores de casos. Al asociarse con el Centro para la Vivienda y la Salud, el Hospital de la Universidad de Illinois observó que los costos de atención médica de los participantes cayeron un 42 por ciento, y estudios más recientes han encontrado que los costos se redujeron en un 61 por ciento. El departamento de emergencias del hospital informó una reducción del 35% en el uso. [103]
Algunos planes de salud han optado por abordar algunos SDOH dentro de sus propios medios mediante el establecimiento de programas que abordan directamente un solo factor de riesgo. Los estudios muestran que la desnutrición puede generar mayores costos de atención y estados hospitalarios prolongados, donde la estadía hospitalaria promedio cuesta casi $2,000 por día. [104] Advocate Health Care, una organización de atención responsable en Chicago, Illinois, implementó un programa de atención nutricional en cuatro de sus hospitales del área de Chicago, una iniciativa que resultó en más de $4,8 millones en ahorros de costos en 6 meses debido a estados hospitalarios más cortos y tasas de reingreso más bajas (reducción de las tasas de reingreso a 30 días en un 27 % y la estancia hospitalaria promedio en casi dos días). [104]
En 2016, Donald Trump fue elegido presidente con una plataforma que incluía el compromiso de "derogar y reemplazar" la Ley de Protección al Paciente y Atención Médica Asequible (comúnmente llamada Ley de Atención Médica Asequible u Obamacare). Trump propuso la Ley Estadounidense de Atención Médica (AHCA), que fue redactada y aprobada por la Cámara de Representantes en 2017, pero no fue aprobada por el Senado. Si la AHCA se hubiera convertido en ley, habría regresado al mercado los seguros y la atención médica, dejando a alrededor de 18 millones de estadounidenses sin seguro. [105]
Otro objetivo es incentivar los acuerdos de reembolso de la salud . [106]
Con una votación de 219 a 212, la Cámara dio la aprobación final a la legislación aprobada por el Senado en Nochebuena.
{{cite web}}: CS1 maint: archived copy as title (link){{cite book}}: CS1 maint: multiple names: authors list (link)