El síndrome de Wiskott-Aldrich ( WAS ) es una enfermedad recesiva ligada al cromosoma X poco común que se caracteriza por eczema , trombocitopenia (bajo recuento de plaquetas ), inmunodeficiencia y diarrea sanguinolenta (secundaria a la trombocitopenia). [1] A veces también se le denomina síndrome de eczema-trombocitopenia-inmunodeficiencia, de acuerdo con la descripción original de Aldrich en 1954. [2] Los trastornos relacionados con WAS, la trombocitopenia ligada al cromosoma X (XLT) y la neutropenia congénita ligada al cromosoma X (XLN), pueden presentarse con síntomas similares pero menos graves y son causados por mutaciones del mismo gen.
El WAS se presenta con mayor frecuencia en varones debido a su patrón de herencia recesivo ligado al cromosoma X, que afecta entre 1 y 10 varones por millón. [1] Los primeros signos suelen ser petequias y hematomas, resultantes de un recuento bajo de plaquetas (es decir, trombocitopenia ). Las hemorragias nasales espontáneas y la diarrea sanguinolenta también son comunes y el eccema generalmente se desarrolla durante el primer mes de vida. Las infecciones bacterianas recurrentes generalmente se desarrollan a los tres meses de edad. La mayoría de los niños con WAS desarrollan al menos un trastorno autoinmune , y los cánceres (principalmente linfoma y leucemia ) se desarrollan en hasta un tercio de los pacientes. [3] Los niveles de inmunoglobulina M (IgM) están reducidos, los de IgA e IgE están elevados y los de IgG pueden ser normales, reducidos o elevados. [4] Además de la trombocitopenia, los pacientes con WAS tienen plaquetas anormalmente pequeñas (es decir, microtrombocitos) y aproximadamente el 30 % también tienen recuentos elevados de eosinófilos (es decir, eosinofilia ). [5]
Los microtrombocitos que se observan en los pacientes con WAS solo se han observado en otra afección, la deficiencia de ARPC1B . [6] En ambas afecciones, se cree que las plaquetas defectuosas son eliminadas de la circulación por el bazo y/o el hígado, lo que conduce a un recuento bajo de plaquetas. Los pacientes con WAS tienen una mayor susceptibilidad a las infecciones, en particular de los oídos y los senos nasales, y esta deficiencia inmunitaria se ha relacionado con una menor producción de anticuerpos y la incapacidad de las células T inmunitarias para combatir eficazmente las infecciones. [7]
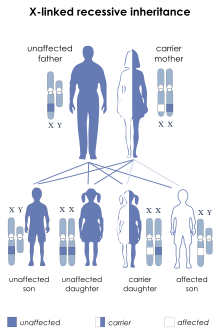
El síndrome de Wiskott-Aldrich se asocia a mutaciones en un gen del brazo corto del cromosoma X (Xp11.23), que originalmente se denominó gen de la proteína del síndrome de Wiskott-Aldrich y se conoce oficialmente como WAS (identificación del gen: 7454). [8] La trombocitopenia ligada al cromosoma X (XLT) también está vinculada a variantes patógenas en el gen WAS , aunque algunas variantes tienden a estar más fuertemente asociadas con XLT que otras que están más asociadas con WAS. El trastorno poco común neutropenia ligada al cromosoma X también se ha vinculado a un subconjunto específico de mutaciones de WAS . [9]
El producto proteico de WAS se conoce como WASp. Contiene 502 aminoácidos y se expresa principalmente en células hematopoyéticas (las células de la médula ósea que se convierten en células sanguíneas). La función principal de WASp es activar la polimerización de actina al servir como un factor promotor de nucleación (NPF) para el complejo Arp2/3 , que genera filamentos de actina ramificados. Varias proteínas pueden servir como NPF, y se ha observado que en las plaquetas de WAS el complejo Arp2/3 funciona normalmente, lo que indica que WASp no es necesario para su activación en las plaquetas. [10] En las células T, WASp es importante porque se sabe que se activa a través de las vías de señalización del receptor de células T para inducir reordenamientos del citoesqueleto de actina cortical que son responsables de la formación de la sinapsis inmunológica . [11]
La gravedad de los síntomas producidos por variantes patógenas en el gen WAS generalmente se correlaciona con sus efectos en WASp. Las variantes sin sentido generalmente se asocian con una enfermedad menos grave que las variantes truncadas que no producen proteína debido a la descomposición mediada por sin sentido . [12 ] Sin embargo, esta correlación no es perfecta y, a veces, la misma variante puede verse tanto en XLT como en WAS (a veces dentro de dos miembros diferentes de la misma familia), un concepto en genética conocido como expresividad variable . [13] Aunque la enfermedad autoinmune y la malignidad pueden ocurrir en ambas afecciones, los pacientes con pérdida de WASp tienen un mayor riesgo. También se ha encontrado un defecto en la molécula CD43 en pacientes con WAS. [14] CD43, una sialoglicoproteína transmembrana también conocida como leucosialina, es parte de un complejo mayor involucrado en la activación de células T y actúa como un indicador sensible de poblaciones anormales de células B malignas. [15] Los defectos en esta molécula pueden ser perjudiciales para los pacientes con WAS, que tienen un riesgo mucho mayor de sufrir enfermedades autoinmunes que pueden verse exacerbadas en linfomas de células B detectados posteriormente.
El diagnóstico se puede hacer sobre la base de los hallazgos clínicos, el frotis de sangre periférica y los niveles bajos de inmunoglobulina . Por lo general, los niveles de IgM son bajos, los niveles de IgA están elevados y los niveles de IgE pueden estar elevados; ocasionalmente se observan paraproteínas . [16] Las pruebas inmunológicas cutáneas (pruebas de alergia) pueden revelar hiposensibilidad. Sin embargo, las personas con síndrome de Wiskott-Aldrich tienen un mayor riesgo de alergias alimentarias graves. [17] No todos los pacientes tienen antecedentes familiares positivos del trastorno; ocurren nuevas mutaciones. A menudo, se puede sospechar leucemia sobre la base de plaquetas bajas e infecciones, y se puede realizar una biopsia de médula ósea . Por lo general, se observan niveles disminuidos de WASp. El estándar de oro actual para el diagnóstico es el análisis de la secuencia de ADN , que puede detectar WAS y los trastornos relacionados XLT y XLN en el 95% de los pacientes y portadores. [18]
Jin et al. (2004) emplean una clasificación numérica de la gravedad: [12] Esta puntuación, que va de 0 a 5, puede tener utilidad clínica para predecir la gravedad de la enfermedad. [21] Se cree que las personas con puntuaciones WAS más altas (p. ej., 5) a edades más tempranas (p. ej., menores de 5 años) tienen el mayor riesgo de sufrir una mayor morbilidad y mortalidad relacionada con su afección. [22] Como las personas pueden desarrollar más síntomas relacionados con WAS (p. ej., enfermedad autoinmune, malignidad) con la edad, la puntuación WAS puede aumentar con el tiempo. Una puntuación WAS más baja puede ser más compatible con un tratamiento conservador frente a puntuaciones WAS más altas que pueden favorecer la intervención con tratamientos como el trasplante de células madre hematopoyéticas . [ cita requerida ]
Trasplante de células madre hematopoyéticas
El tratamiento del síndrome de Wiskott-Aldrich depende de la gravedad de la enfermedad. El WAS es principalmente un trastorno de los tejidos hematopoyéticos, por lo que en casos de enfermedad grave (puntuación WAS 3-5) el único tratamiento curativo ampliamente disponible actualmente es un trasplante de células madre hematopoyéticas (TCH). En este procedimiento, las células madre se extraen de la sangre del cordón umbilical , la médula ósea o la sangre periférica después del tratamiento con medicamentos que hacen que las células madre abandonen la médula ósea y circulen sistémicamente. Los mejores resultados se obtienen con donantes HLA idénticos o similares (a menudo hermanos). En casos de enfermedad más leve, los posibles beneficios del TCH (>90% de probabilidad de curación si el trasplante se realiza antes de los dos años) deben considerarse en el contexto de los riesgos no triviales que presenta el procedimiento en sí y la posible necesidad de inmunosupresión de por vida para prevenir la enfermedad de injerto contra huésped . [23] [24] Generalmente los resultados son mejores si el TPH se produce antes del desarrollo de una enfermedad autoinmune o una neoplasia maligna , sin embargo, existen riesgos asociados con la quimioterapia (necesaria para hacer lugar para las nuevas células madre), especialmente en bebés pequeños (riesgo de un segundo cáncer o infertilidad ). [ cita requerida ]
Complicaciones hemorrágicas
De lo contrario, el tratamiento del WAS se centra en controlar los síntomas y prevenir las complicaciones. El mayor riesgo de mortalidad en el WAS antes de los 30 años es el sangrado, por lo que generalmente se deben evitar la aspirina y otros medicamentos antiinflamatorios no esteroides que pueden interferir con la función plaquetaria ya comprometida. [13] La circuncisión , así como las cirugías electivas, generalmente se deben posponer en los varones con trombocitopenia hasta después del TPH, si es posible. Los cascos protectores pueden ayudar a proteger a los niños de la hemorragia intracraneal potencialmente mortal (hemorragia cerebral) que podría resultar de las lesiones en la cabeza. Los pacientes pueden requerir transfusiones de plaquetas cuando hay una pérdida de sangre extrema (como durante la cirugía) o para plaquetas muy bajas, la esplenectomía (extirpación del bazo) también puede salvar vidas. [25] Sin embargo, la esplenectomía generalmente se considera paliativa y no se recomienda universalmente en el WAS porque puede aumentar el riesgo de infecciones potencialmente mortales. [26] [13] Los pacientes post-esplenectomía requerirán profilaxis antibiótica de por vida para prevenir infecciones. Un estudio de eltrombopag , un agente trombopoyético utilizado para aumentar las plaquetas en la púrpura trombocitopénica inmunitaria (PTI), en WAS concluyó que, aunque aumentó el número de plaquetas, no logró aumentar la activación plaquetaria en la mayoría de los pacientes. [27] Desde entonces, se ha propuesto que el eltrombopag se puede utilizar como puente al TPH en pacientes con trombocitopenia grave para normalizar el número de plaquetas sin transfusiones y disminuir los eventos hemorrágicos. [28] La anemia por sangrado puede requerir suplementos de hierro o transfusión de sangre . Se recomienda la vigilancia regular de los hemogramas.
Infecciones y enfermedades autoinmunes
En el caso de los pacientes con infecciones frecuentes, se pueden programar inmunoglobulinas intravenosas (IVIG) o inmunoglobulinas subcutáneas de forma regular para reforzar el sistema inmunológico. La adecuación del reemplazo de IVIG se puede evaluar mediante extracciones periódicas de laboratorio. Los pacientes con WAS con compromiso del sistema inmunológico pueden beneficiarse de la profilaxis con antibióticos , por ejemplo, tomando trimetoprima-sulfametoxazol para prevenir la neumonía relacionada con Pneumocystis jirovecii . De manera similar, también se puede considerar el uso profiláctico de antibióticos en pacientes con infecciones bacterianas recurrentes de los senos nasales o los pulmones . Cuando hay signos o síntomas de una infección, es importante una evaluación rápida y exhaustiva que incluya hemocultivos para guiar la terapia (a menudo antibióticos intravenosos). Las vacunas vivas (como MMR o rotavirus ) deben evitarse durante la vacunación infantil de rutina. Las vacunas inactivadas se pueden administrar de forma segura, pero es posible que no proporcionen niveles protectores de inmunidad. El eccema generalmente se trata con esteroides tópicos y, si las infecciones crónicas de la piel exacerban el eccema, también se puede administrar un antibiótico. La enfermedad autoinmune se maneja con el uso juicioso de inmunosupresores apropiados. [ cita requerida ]
Terapia génica
En el caso de los varones gravemente afectados sin un donante compatible con HLA, se están realizando estudios para corregir el síndrome de Wiskott-Aldrich con terapia génica utilizando un lentivirus . [29] [30] Se ha proporcionado una prueba de principio para la terapia génica exitosa con células madre hematopoyéticas para pacientes con síndrome de Wiskott-Aldrich. [31] En julio de 2013, el Instituto Teletón San Raffaele italiano para terapia génica (HSR-TIGET) informó que tres niños con síndrome de Wiskott-Aldrich mostraron una mejoría significativa (recuento de plaquetas, función inmunológica y síntomas clínicos mejorados) 20 a 30 meses después de ser tratados con un lentivirus modificado genéticamente. [32] En abril de 2015, los resultados de un ensayo de seguimiento británico y francés, seis de siete individuos mostraron una mejoría de la función inmunológica y los síntomas clínicos un promedio de 27 meses después del tratamiento con terapia génica. [33] [34] [35] Es importante destacar que ninguno de los estudios mostró evidencia de proliferación leucémica después del tratamiento, una complicación de los primeros intentos de terapia génica utilizando un vector retroviral. [36] Se desconoce por qué estas terapias génicas no restauraron el número normal de plaquetas, pero el tratamiento de terapia génica todavía se asoció con la independencia de la transfusión y una reducción significativa en los eventos de sangrado. [32] [33] Orchard Therapeutics está desarrollando una versión de este tratamiento, OTL-103[actualizar] , y (a partir del 28 de junio de 2021 ) se encuentra en ensayos clínicos de fase I/II .
Los resultados del síndrome de Wiskott-Aldrich son variables y dependen de la gravedad de la afectación del individuo (la puntuación WAS puede utilizarse para evaluar la gravedad de la enfermedad). El extremo más leve del espectro de la enfermedad asociada al gen WAS se conoce como neutropenia ligada al cromosoma X o trombocitopenia ligada al cromosoma X , y se cree que esta última tiene una esperanza de vida normal con informes de varones mínimamente afectados que sobreviven hasta su séptima década sin tratamiento. [21] Sin embargo, tradicionalmente el síndrome de Wiskott-Aldrich se ha asociado con muerte prematura por causas que incluyen hemorragias, infecciones o neoplasias malignas. [37] El síndrome de Wiskott-Aldrich es una afección con expresividad variable , lo que significa que incluso dentro de la misma familia algunos pueden presentar solo trombocitopenia crónica mientras que otros experimentan complicaciones graves y potencialmente mortales del síndrome de Wiskott-Aldrich en la infancia o la niñez. [38] [13] Dado que los síntomas a menudo progresan con la edad, es difícil predecir qué tan afectado estará finalmente un bebé recién diagnosticado. Existe cierta correlación genotipo-fenotipo: la mayoría de los individuos con trombocitopenia ligada al cromosoma X tienen variantes sin sentido en el gen WAS , frente al 86,5 % de los que no producen proteína WAS que tienen el fenotipo clásico del síndrome de Wiskott-Aldrich. [39] [40] En general, el pronóstico para los individuos con síndrome de Wiskott-Aldrich ha mejorado considerablemente en las últimas décadas debido a diagnósticos más tempranos y un mayor acceso a los tratamientos.
La incidencia estimada del síndrome de Wiskott-Aldrich en los Estados Unidos es de uno en 250.000 nacidos vivos de sexo masculino. [41] Aunque sigue siendo una enfermedad rara, esto la hace más común que muchos síndromes de inmunodeficiencia genética como el síndrome de hiper-IgM o SCID , que tienen una incidencia estimada de alrededor de uno en 1.000.000 de nacidos vivos, y se cree que el síndrome de Wiskott-Aldrich representa el 1,2% de todas las inmunodeficiencias hereditarias en los Estados Unidos. [42] El WAS se presenta en todo el mundo y no se sabe que sea más común en ningún grupo étnico en particular.
El síndrome debe su nombre al Dr. Alfred Wiskott (1898-1978), un pediatra alemán que notó el síndrome por primera vez en 1937, [43] y al Dr. Robert Anderson Aldrich (1917-1998), un pediatra estadounidense que describió la enfermedad en una familia de estadounidenses de ascendencia holandesa en 1954. [2] Wiskott describió a tres hermanos con una enfermedad similar, cuyas hermanas no estaban afectadas. En 2006, un grupo de investigación alemán analizó a los miembros de la familia de los tres casos de Wiskott y supuso que probablemente compartían una nueva mutación por cambio de marco de lectura del primer exón del gen WASp . [44]