La farmacogenómica , a menudo abreviada "PGx", es el estudio del papel del genoma en la respuesta a los fármacos . Su nombre ( farmaco- + genómica ) refleja la combinación de farmacología y genómica . La farmacogenómica analiza cómo la composición genética de un paciente afecta su respuesta a los fármacos. [1] Se ocupa de la influencia de la variación genética adquirida y heredada en la respuesta al fármaco, correlacionando las mutaciones del ADN (incluidas mutaciones puntuales , variaciones en el número de copias y variaciones estructurales ) con la farmacocinética ( absorción , distribución , metabolismo y eliminación del fármaco ), farmacodinámica. (efectos mediados a través de los objetivos biológicos de un fármaco ) y/o criterios de valoración inmunogénicos . [2] [3] [4]
La farmacogenómica tiene como objetivo desarrollar medios racionales para optimizar la terapia farmacológica , con respecto al genotipo de los pacientes , para lograr la máxima eficacia con mínimos efectos adversos . [5] Se espera que mediante el uso de la farmacogenómica, los tratamientos farmacéuticos puedan desviarse de lo que se denomina el enfoque de "dosis única para todos". La farmacogenómica también intenta eliminar el ensayo y error en la prescripción, permitiendo a los médicos tener en cuenta los genes de sus pacientes, la funcionalidad de estos genes y cómo esto puede afectar la eficacia de los tratamientos actuales o futuros del paciente (y, cuando corresponda, proporcionar una explicación del fracaso de tratamientos anteriores). [6] [7] Estos enfoques prometen el advenimiento de la medicina de precisión e incluso de la medicina personalizada , en la que los medicamentos y las combinaciones de medicamentos se optimizan para subconjuntos reducidos de pacientes o incluso para la composición genética única de cada individuo. [8] [9]
Ya sea que se utilice para explicar la respuesta de un paciente (o la falta de ella) a un tratamiento, o para actuar como una herramienta predictiva, se espera lograr mejores resultados del tratamiento y una mayor eficacia, y reducir la toxicidad de los medicamentos y las reacciones adversas a los medicamentos (RAM). Para los pacientes que no responden a un tratamiento, se pueden prescribir las terapias alternativas que mejor se adapten a sus necesidades. Para proporcionar recomendaciones farmacogenómicas para un fármaco determinado, se pueden utilizar dos tipos posibles de información: genotipado o secuenciación del exoma o del genoma completo . [10] La secuenciación proporciona muchos más puntos de datos, incluida la detección de mutaciones que terminan prematuramente la proteína sintetizada ( codón de parada temprana ). [10]
El término farmacogenómica se utiliza a menudo indistintamente con farmacogenética . Aunque ambos términos se relacionan con la respuesta a los medicamentos basada en influencias genéticas, existen diferencias entre los dos. La farmacogenética se limita a fenotipos monogénicos (es decir, interacciones entre un solo gen y un fármaco). La farmacogenómica se refiere a fenotipos de respuesta poligénica a fármacos y abarca la transcriptómica , la proteómica y la metabolómica .
La farmacocinética implica la absorción, distribución, metabolismo y eliminación de productos farmacéuticos. Estos procesos suelen ser facilitados por enzimas como las transportadoras de fármacos o las enzimas metabolizadoras de fármacos (que se analizan en profundidad a continuación). La variación en los loci del ADN responsables de producir estas enzimas puede alterar su expresión o actividad de modo que cambie su estado funcional. Un aumento, disminución o pérdida de la función de los transportadores o de las enzimas metabolizadoras puede, en última instancia, alterar la cantidad de medicamento en el cuerpo y en el lugar de acción. Esto puede provocar una desviación de la ventana terapéutica del medicamento y provocar toxicidad o pérdida de eficacia.
La mayoría de las variaciones farmacogenéticas clínicamente procesables se producen en genes que codifican enzimas metabolizadoras de fármacos, incluidas aquellas implicadas en el metabolismo de fase I y II . La familia de enzimas citocromo P450 es responsable del metabolismo del 70-80% de todos los medicamentos utilizados clínicamente. [11] CYP3A4 , CYP2C9 , CYP2C19 y CYP2D6 son las principales enzimas CYP implicadas en el metabolismo de los fármacos y se sabe que todas son altamente polimórficas. [11] Otras enzimas metabolizadoras de fármacos que se han implicado en interacciones farmacogenéticas incluyen UGT1A1 (una UDP-glucuronosiltransferasa ), DPYD y TPMT . [12]
Muchos medicamentos dependen de transportadores para cruzar las membranas celulares y moverse entre compartimentos de fluidos corporales como la sangre, la luz intestinal, la bilis, la orina, el cerebro y el líquido cefalorraquídeo. [13] Los principales transportadores incluyen el transportador de soluto , el casete de unión de ATP y los transportadores de aniones orgánicos . [13] Los transportadores que se ha demostrado que influyen en la respuesta a los medicamentos incluyen OATP1B1 ( SLCO1B1 ) y proteína de resistencia al cáncer de mama (BCRP) ( ABCG2 ). [14]
La farmacodinamia se refiere al impacto que tiene un medicamento en el cuerpo o su mecanismo de acción.
Los objetivos farmacológicos son los sitios específicos donde un medicamento lleva a cabo su actividad farmacológica. La interacción entre el fármaco y este sitio da como resultado una modificación del objetivo que puede incluir inhibición o potenciación. [15] La mayoría de las interacciones farmacogenéticas que involucran dianas farmacológicas se encuentran dentro del campo de la oncología e incluyen terapias dirigidas diseñadas para abordar mutaciones somáticas (ver también Farmacogenómica del cáncer ). Por ejemplo, los inhibidores de EGFR como gefitinib (Iressa) o erlotinib (Tarceva) solo están indicados en pacientes que portan mutaciones específicas de EGFR . [16] [17]
Las mutaciones de la línea germinal en los objetivos de los fármacos también pueden influir en la respuesta a los medicamentos, aunque este es un subcampo emergente dentro de la farmacogenómica. Una interacción gen-fármaco bien establecida que implica una mutación de la línea germinal en un objetivo farmacológico es la warfarina (Coumadin) y VKORC1 , que codifica la vitamina K epóxido reductasa (VKOR) . La warfarina se une e inhibe la VKOR, que es una enzima importante en el ciclo de la vitamina K. [18] La inhibición de VKOR previene la reducción de la vitamina K , que es un cofactor necesario en la formación de los factores de coagulación II , VII , IX y X , y de los inhibidores de las proteínas C y S. [18] [19]
Los medicamentos pueden tener efectos no deseados (normalmente desfavorables) que surgen de una interacción entre el medicamento y/o sus metabolitos y un sitio distinto al objetivo previsto. [20] La variación genética en los sitios fuera del objetivo puede influir en esta interacción. El principal ejemplo de este tipo de interacción farmacogenómica es la glucosa-6-fosfato-deshidrogenasa (G6PD) . G6PD es la enzima involucrada en el primer paso de la vía de las pentosas fosfato que genera NADPH (a partir de NADP). El NADPH es necesario para la producción de glutatión reducido en los eritrocitos y es esencial para la función de la catalasa . [21] El glutatión y la catalasa protegen a las células del estrés oxidativo que, de otro modo, provocaría la lisis celular . Ciertas variantes de G6PD dan como resultado una deficiencia de G6PD , en la que las células son más susceptibles al estrés oxidativo. Cuando se administran medicamentos que tienen un efecto oxidativo significativo a personas con deficiencia de G6PD, corren un mayor riesgo de lisis de eritrocitos que se presenta como anemia hemolítica . [22]
El sistema de antígeno leucocitario humano (HLA), también conocido como complejo mayor de histocompatibilidad (MHC), es un complejo de genes importantes para el sistema inmunológico adaptativo . Las mutaciones en el complejo HLA se han asociado con un mayor riesgo de desarrollar reacciones de hipersensibilidad en respuesta a ciertos medicamentos. [23]
El Consorcio de Implementación de Farmacogenética Clínica (CPIC) es "un consorcio internacional de voluntarios individuales y un pequeño personal dedicado que están interesados en facilitar el uso de pruebas farmacogenéticas para la atención al paciente. El objetivo del CPIC es abordar las barreras a la implementación clínica de pruebas farmacogenéticas mediante la creación, curación y publicar guías de práctica clínica sobre genes/fármacos detalladas, actualizadas y disponibles de forma gratuita, revisadas por pares, basadas en evidencia y que siguen formatos estandarizados, incluyen una clasificación sistemática de la evidencia y recomendaciones clínicas, utilizan terminología estandarizada, están revisadas por pares y se publican en una revista (en asociación con Clinical Pharmacology and Therapeutics) con publicación simultánea en cpicpgx.org, donde se actualizan periódicamente". [12]
Las pautas del CPIC están "diseñadas para ayudar a los médicos a comprender CÓMO se deben utilizar los resultados de las pruebas genéticas disponibles para optimizar la terapia con medicamentos, en lugar de SI se deben ordenar las pruebas. Una suposición clave subyacente a las pautas del CPIC es que las pautas clínicas de alto rendimiento y preventivas (pre (prescripción médica) se generalizará y los médicos se enfrentarán a tener disponibles los genotipos de los pacientes incluso si no han ordenado explícitamente una prueba con un medicamento específico en mente. Las pautas, procesos y proyectos del CPIC han sido respaldados por varias sociedades profesionales. ". [12]
En febrero de 2020, la FDA publicó la Tabla de asociaciones farmacogenéticas. [24] Para los pares gen-fármaco incluidos en la tabla, "la FDA ha evaluado y cree que hay suficiente evidencia científica para sugerir que los subgrupos de pacientes con ciertas variantes genéticas o fenotipos inferidos por variantes genéticas (como el subgrupo afectado en el tabla a continuación), es probable que hayan alterado el metabolismo del fármaco y, en ciertos casos, efectos terapéuticos diferenciales, incluidas diferencias en los riesgos de eventos adversos". [25]
"La información de esta tabla está destinada principalmente a los médicos, y los pacientes no deben ajustar sus medicamentos sin consultar a su médico. Esta versión de la tabla se limita a las asociaciones farmacogenéticas que están relacionadas con las variantes del gen de la enzima metabolizadora de fármacos, las variantes del gen transportador de fármacos y variantes genéticas que se han relacionado con una predisposición a ciertos eventos adversos. La FDA reconoce que existen otras asociaciones farmacogenéticas que no se enumeran aquí, y esta tabla se actualizará periódicamente con asociaciones farmacogenéticas adicionales respaldadas por evidencia científica suficiente". [25]
La Tabla de biomarcadores farmacogenómicos en el etiquetado de medicamentos de la FDA enumera los medicamentos aprobados por la FDA con información farmacogenómica que se encuentra en la etiqueta del medicamento. "Los biomarcadores en la tabla incluyen, entre otros, variantes de genes somáticos o de línea germinal (polimorfismos, mutaciones), deficiencias funcionales con etiología genética, diferencias en la expresión genética y anomalías cromosómicas; también se incluyen biomarcadores de proteínas seleccionados que se utilizan para seleccionar tratamientos para los pacientes. incluido." [26]
La base de conocimientos sobre farmacogenómica (PharmGKB) es un " recurso financiado por los NIH que proporciona información sobre cómo la variación genética humana afecta la respuesta a los medicamentos. PharmGKB recopila, selecciona y difunde conocimientos sobre asociaciones entre genes y fármacos clínicamente procesables y relaciones entre genotipo y fenotipo". [27]
Hay muchos laboratorios comerciales en todo el mundo que ofrecen pruebas farmacogenómicas como prueba desarrollada en laboratorio (LDT) . Las pruebas ofrecidas pueden variar significativamente de un laboratorio a otro, incluidos los genes y alelos analizados, la asignación de fenotipo y las anotaciones clínicas proporcionadas. Con la excepción de algunas pruebas directas al consumidor, todas las pruebas farmacogenéticas requieren una orden de un profesional de la salud autorizado. Para que los resultados se puedan utilizar en un entorno clínico en los Estados Unidos , el laboratorio que realiza la prueba debe estar certificado por CLIA . Otras regulaciones pueden variar según el país y el estado.

Las pruebas farmacogenéticas directas al consumidor (DTC) permiten a los consumidores obtener pruebas farmacogenéticas sin una orden de un médico. La FDA generalmente revisa las pruebas farmacogenéticas de DTC para determinar la validez de las afirmaciones de las pruebas. [28] La FDA mantiene una lista de pruebas genéticas de DTC que han sido aprobadas.
Hay múltiples formas de representar un genotipo farmacogenómico . Un sistema de nomenclatura comúnmente utilizado es informar haplotipos utilizando un alelo de estrella (*) (p. ej., CYP2C19 *1/*2). Los polimorfismos de un solo nucleótido (SNP) se pueden describir utilizando su ID de grupo de SNP de referencia de asignación (rsID) o en función de la ubicación del par de bases o aminoácido afectado. [29]
En 2017, el CPIC publicó los resultados de una encuesta de expertos para estandarizar los términos relacionados con los resultados de las pruebas farmacogenéticas clínicas. [30] Se alcanzó un consenso sobre los términos para describir el estado funcional de los alelos, el fenotipo de las enzimas metabolizadoras de fármacos, el fenotipo de los transportadores de fármacos y el fenotipo del genotipo de alto riesgo.
La siguiente lista proporciona algunas aplicaciones más comúnmente conocidas de la farmacogenómica: [31]
La farmacogenómica se puede aplicar a varias áreas de la medicina, incluido el tratamiento del dolor , la cardiología , la oncología y la psiquiatría . También puede existir un lugar en la patología forense , en la que la farmacogenómica puede usarse para determinar la causa de muerte en muertes relacionadas con drogas en las que no surgen hallazgos mediante la autopsia . [ cita necesaria ]
En el tratamiento del cáncer , se utilizan pruebas farmacogenómicas para identificar qué pacientes tienen más probabilidades de responder a ciertos medicamentos contra el cáncer . En salud conductual, las pruebas farmacogenómicas brindan herramientas para que los médicos y cuidadores gestionen mejor la selección de medicamentos y la mejora de los efectos secundarios. La farmacogenómica también se conoce como diagnóstico complementario, es decir, pruebas que se combinan con los medicamentos. Los ejemplos incluyen la prueba KRAS con cetuximab y la prueba EGFR con gefitinib . Además de la eficacia, la farmacogenética de la línea germinal puede ayudar a identificar pacientes que probablemente sufran toxicidades graves cuando se les administran citotóxicos que muestran una desintoxicación alterada en relación con el polimorfismo genético, como el 5-FU canónico. [32] En particular, las desregulaciones genéticas que afectan a los genes que codifican DPD , UGT1A1 , TPMT , CDA y CYP2D6 ahora se consideran problemas críticos para los pacientes tratados con 5-FU/capecitabina, irinotecán, mercaptopurina/azatioprina, gemcitabina/capecitabina/AraC y tamoxifeno. , respectivamente. [33]
En los trastornos cardiovasculares , la principal preocupación es la respuesta a fármacos como warfarina , clopidogrel , betabloqueantes y estatinas . [10] En pacientes con CYP2C19 que toman clopidogrel, el riesgo cardiovascular es elevado, lo que lleva a que los reguladores actualicen los prospectos del medicamento . [34] En pacientes con diabetes tipo 2 , el genotipado de la haptoglobina (Hp) muestra un efecto sobre la enfermedad cardiovascular, con Hp2-2 en mayor riesgo y los suplementos de vitamina E reducen el riesgo al afectar el HDL . [35]
En psiquiatría, desde 2010, las investigaciones se han centrado especialmente en 5-HTTLPR y DRD2 . [36]
Las iniciativas para estimular la adopción por parte de los médicos incluyen el programa de Farmacogenómica Ubicua (U-PGx) en Europa y el Consorcio de Implementación de Farmacogenética Clínica (CPIC) en los Estados Unidos. [37] En una encuesta de 2017 entre médicos europeos, en el año anterior dos tercios no habían solicitado una prueba farmacogenética. [38]
En 2010, el Centro Médico de la Universidad de Vanderbilt lanzó Recursos farmacogenómicos para mejorar las decisiones en la atención y el tratamiento (PREDICT); [39] En una encuesta de 2015, dos tercios de los médicos habían solicitado una prueba farmacogenética. [40]
En 2019, la mayor aseguradora de salud privada, UnitedHealthcare , anunció que pagaría pruebas genéticas para predecir la respuesta a los fármacos psiquiátricos. [41]
En 2020, la cuarta aseguradora dental y de salud más grande de Canadá , Green Shield Canada , anunció que pagaría las pruebas farmacogenéticas y su software de apoyo a las decisiones clínicas asociado para optimizar y personalizar las recetas de salud mental. [42]
Un papel potencial de la farmacogenómica es reducir la aparición de polifarmacia : se teoriza que con tratamientos farmacológicos personalizados, los pacientes no necesitarán tomar varios medicamentos para tratar la misma afección. Por lo tanto, podrían reducir potencialmente la aparición de reacciones adversas a los medicamentos , mejorar los resultados del tratamiento y ahorrar costos al evitar la compra de algunos medicamentos. Por ejemplo, tal vez debido a una prescripción inadecuada, los pacientes psiquiátricos tienden a recibir más medicamentos que los pacientes no psiquiátricos de la misma edad. [43]
La necesidad de terapias farmacogenómicas adaptadas a las drogas puede ser más evidente en una encuesta realizada por el Centro de Epidemiología Slone de la Universidad de Boston entre febrero de 1998 y abril de 2007. El estudio aclaró que un promedio del 82% de los adultos en los Estados Unidos están tomando al menos un medicamento. medicamentos (medicamentos recetados o sin receta, vitaminas/minerales, suplementos herbarios/naturales) y el 29% está tomando cinco o más. El estudio sugirió que las personas de 65 años o más siguen siendo los mayores consumidores de medicamentos, con un 17-19% en este grupo de edad que toma al menos diez medicamentos en una semana determinada. La polifarmacia también ha demostrado haber aumentado desde 2000 del 23% al 29%. [44]
Caso A – Reacción adversa antipsicótica [45]
El paciente A tiene esquizofrenia. Su tratamiento incluyó una combinación de ziprasidona, olanzapina, trazodona y benzotropina . El paciente experimentó mareos y sedación, por lo que se redujo gradualmente la ziprasidona y la olanzapina y se pasó a quetiapina. Se suspendió la trazodona. Posteriormente, el paciente experimentó sudoración excesiva, taquicardia y dolor de cuello, aumentó de peso considerablemente y tuvo alucinaciones. Cinco meses después, se redujo progresivamente y se suspendió la quetiapina, reintroduciéndose la ziprasidona en su tratamiento, debido al aumento excesivo de peso. Aunque el paciente perdió el peso excesivo que había ganado, luego desarrolló rigidez muscular, ruedas dentadas , temblores y sudores nocturnos. Cuando se añadió benzotropina, experimentaron visión borrosa. Después de cinco meses adicionales, se cambió al paciente de ziprasidona a aripiprazol. En el transcurso de 8 meses, el paciente A experimentó gradualmente más aumento de peso y sedación, y desarrolló dificultad con la marcha, rigidez, movimientos oculares discinéticos y ruedas dentadas. Posteriormente, una prueba farmacogenómica demostró que el paciente tenía un CYP2D6 *1/*41, que tiene un fenotipo previsto de IM y un CYP2C19 *1/*2 con un fenotipo previsto de IM también.
Caso B: Manejo del dolor [46]
La paciente B es una mujer que dio a luz por cesárea. Su médico le recetó codeína para el dolor poscesárea. Tomó la dosis estándar prescrita, pero experimentó náuseas y mareos mientras tomaba codeína. También notó que su bebé amamantado estaba letárgico y se alimentaba mal. Cuando la paciente mencionó estos síntomas a su médico, le recomendaron que suspendiera el uso de codeína. A los pocos días, los síntomas tanto de la paciente como de su bebé ya no estaban presentes. Se supone que si la paciente se hubiera sometido a una prueba farmacogenómica, se habría revelado que podría tener una duplicación del gen CYP2D6, colocándola en la categoría de metabolizador ultrarrápido (UM), lo que explicaría sus reacciones al uso de codeína.
Caso C: Advertencia de la FDA sobre la sobredosis de codeína en bebés [47]
El 20 de febrero de 2013, la FDA emitió una declaración que abordaba una seria preocupación con respecto a la conexión entre los niños conocidos como CYP2D6 UM y las reacciones fatales a la codeína después de una amigdalectomía y/o adenoidectomía (cirugía para extirpar las amígdalas y/o adenoides). Publicaron su recuadro de advertencia más potente para dilucidar los peligros de que los UM CYP2D6 consuman codeína. La codeína se convierte en morfina mediante el CYP2D6, y quienes tienen fenotipos UM corren el peligro de producir grandes cantidades de morfina debido al aumento de la función del gen. La morfina puede elevarse a cantidades potencialmente mortales o mortales, como se hizo evidente con la muerte de tres niños en agosto de 2012.
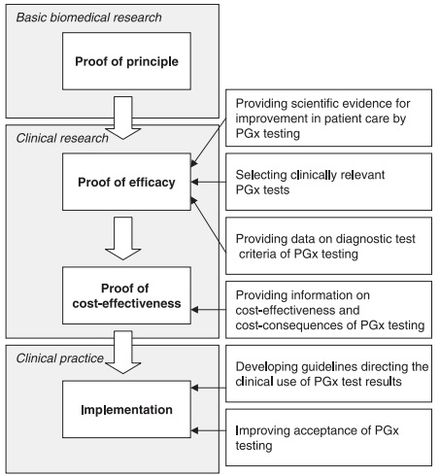
Aunque parece haber una aceptación general del principio básico de la farmacogenómica entre los médicos y profesionales de la salud, [49] existen varios desafíos que retrasan la adopción, implementación y estandarización de la farmacogenómica. Algunas de las preocupaciones planteadas por los médicos incluyen: [50] [49] [51]
Los problemas relacionados con la disponibilidad de la prueba incluyen: [48]
Aunque otros factores contribuyen a la lenta progresión de la farmacogenómica (como el desarrollo de directrices para el uso clínico), los factores anteriores parecen ser los más prevalentes. La evidencia cada vez más sustancial y las pautas de los organismos de la industria para el uso clínico de la farmacogenética la han convertido en un enfoque de medicina de precisión para toda la población. El costo, el reembolso, la educación y la facilidad de uso en el lugar de atención siguen siendo barreras importantes para una adopción a gran escala.
Se ha llamado a alejarse de la raza y el origen étnico en la medicina y, en su lugar, utilizar la ascendencia genética como una forma de categorizar a los pacientes. [52] Se ha demostrado que algunos alelos que varían en frecuencia entre poblaciones específicas están asociados con respuestas diferenciales a medicamentos específicos . Como resultado, algunas pautas específicas de enfermedades solo recomiendan pruebas farmacogenéticas para poblaciones donde los alelos de alto riesgo son más comunes [53] y, de manera similar, ciertas compañías de seguros solo pagarán las pruebas farmacogenéticas para los beneficiarios de poblaciones de alto riesgo. [54]
A principios de la década de 2000, el manejo de la información genética como excepcional, incluidas las protecciones legales o regulatorias, obtuvo un fuerte apoyo. Se argumentó que la información genómica puede necesitar políticas y prácticas de protección especiales dentro del contexto de los registros médicos electrónicos (EHR). [55] En 2008, se promulgó la Ley de No Discriminación por Información Genética (GINA) para proteger a los pacientes de las compañías de seguros de salud que discriminan a un individuo basándose en información genética. [56] [57]
Más recientemente, se ha argumentado que el excepcionalismo genético ha superado su fecha de caducidad a medida que avanzamos hacia una era de la medicina que combina genómica y big data, pero las prácticas de excepcionalismo continúan permeando la atención médica clínica en la actualidad. [58] [59] Garrison et al. Recientemente transmitió un llamado a la acción para actualizar la palabrería del excepcionalismo genético al contextualismo genómico en el sentido de que reconocemos una dualidad fundamental de la información genética. [60] Esto deja espacio en el argumento para que los diferentes tipos de información genética se manejen de manera diferente, al tiempo que se reconoce que la información genómica es similar y, sin embargo, distinta de otra información relacionada con la salud. [60] El contextualismo genómico permitiría un análisis caso por caso de la tecnología y el contexto de su uso (por ejemplo, práctica clínica, investigación, hallazgos secundarios).
Otros argumentan que la información genética es realmente distinta de otra información relacionada con la salud, pero no hasta el punto de requerir protecciones legales/regulatorias, similar a otros datos sensibles relacionados con la salud, como el estado serológico respecto del VIH. [61] Además, Evans et al. argumentan que el EHR tiene suficientes estándares de privacidad para contener otra información sensible como números de seguridad social y que la naturaleza fundamental de un EHR es albergar información altamente personal. [58] De manera similar, una revisión sistemática informó que el público estaba preocupado por la privacidad de la información genética, y el 60% estuvo de acuerdo en que mantener la privacidad no era posible; sin embargo, el 96% estuvo de acuerdo en que una empresa de pruebas directas al consumidor había protegido su privacidad, y el 74% dijo que su información estaría protegida de manera similar o mejor en un EHR. Con las crecientes capacidades tecnológicas de los EHR, es posible enmascarar u ocultar datos genéticos de subconjuntos de proveedores y no hay consenso sobre cómo, cuándo o de quién se debe enmascarar la información genética. [55] [62] Se argumenta que la protección rigurosa y el enmascaramiento de la información genética impiden un mayor progreso científico y su traducción clínica a las prácticas clínicas de rutina. [63]
La farmacogenómica fue reconocida por primera vez por Pitágoras alrededor del año 510 a. C. cuando estableció una conexión entre los peligros de la ingestión de habas con la anemia hemolítica y el estrés oxidativo . En la década de 1950 , esta identificación fue validada y atribuida a una deficiencia de G6PD y se denomina favismo . [64] [65] Aunque la primera publicación oficial no fue hasta 1961, [66] los inicios no oficiales de esta ciencia fueron alrededor de la década de 1950. Los informes de parálisis prolongada y reacciones fatales relacionadas con variantes genéticas en pacientes que carecían de butirilcolinesterasa ('pseudocolinesterasa') después de la inyección de succinilcolina durante la anestesia se informaron por primera vez en 1956. [2] [67] El término farmacogenética fue acuñado por primera vez en 1959 por Friedrich Vogel de Heidelberg , Alemania (aunque algunos artículos sugieren que fue 1957 o 1958). [68] A finales de la década de 1960, los estudios de gemelos apoyaron la inferencia de participación genética en el metabolismo de las drogas, y los gemelos idénticos compartían similitudes notables en la respuesta a las drogas en comparación con los gemelos fraternos. [69] El término farmacogenómica comenzó a aparecer alrededor de la década de 1990. [64]
La primera aprobación de la FDA de una prueba farmacogenética fue en 2005 [9] (para los alelos en CYP2D6 y CYP2C19 ).
Los avances computacionales han permitido una secuenciación más barata y rápida. [70] La investigación se ha centrado en la química combinatoria , [71] la minería genómica, las tecnologías ómicas y la detección de alto rendimiento .
A medida que disminuya el coste por prueba genética, aumentará el desarrollo de terapias farmacológicas personalizadas. [72] La tecnología ahora permite el análisis genético de cientos de genes diana implicados en el metabolismo y la respuesta de los medicamentos en menos de 24 horas por menos de 1.000 dólares. Este es un gran paso para incorporar la tecnología farmacogenética a las decisiones médicas cotidianas. Asimismo, empresas como deCODE Genetics , MD Labs Pharmacogenetics, Navigenics y 23andMe ofrecen escaneos del genoma. Las empresas utilizan los mismos chips de genotipado que se utilizan en los estudios GWAS y proporcionan a los clientes un informe de riesgo individual de diversos rasgos y enfermedades y pruebas de 500.000 SNP conocidos. Los costos oscilan entre $995 y $2500 e incluyen actualizaciones con nuevos datos de los estudios a medida que estén disponibles. Los paquetes más caros incluso incluían una sesión telefónica con un asesor genético para discutir los resultados. [73]
La farmacogenética se ha convertido en un tema controvertido en el área de la bioética . La privacidad y la confidencialidad son preocupaciones importantes. [74] La evidencia de beneficio o riesgo de una prueba genética puede ser sólo sugestiva, lo que podría causar dilemas a los proveedores. [74] : 145 El desarrollo de fármacos puede verse afectado, y es posible que variantes genéticas raras reciban menos investigación. [74] El acceso y la autonomía del paciente también están abiertos a discusión. [75] : 680
{{cite book}}: CS1 maint: location missing publisher (link)una introducción rápida a los medicamentos personalizados
Revistas: