Una contracción ventricular prematura ( CVP ) es un evento común en el que el latido del corazón es iniciado por las fibras de Purkinje en los ventrículos en lugar de por el nódulo sinoauricular . Las CVP pueden no causar síntomas o pueden percibirse como un "latido salteado" o sentirse como palpitaciones en el pecho. Las CVP no suelen representar ningún peligro. [1]
Los eventos eléctricos del corazón detectados por el electrocardiograma (ECG) permiten distinguir fácilmente una EV de un latido cardíaco normal. Sin embargo, las EV muy frecuentes pueden ser sintomáticas de una afección cardíaca subyacente (como la miocardiopatía arritmogénica del ventrículo derecho ). Además, las EV muy frecuentes (más del 20% de todos los latidos cardíacos) se consideran un factor de riesgo para la miocardiopatía inducida por arritmia , en la que el músculo cardíaco se vuelve menos efectivo y pueden desarrollarse síntomas de insuficiencia cardíaca . [2] Por lo tanto, se recomienda la ecografía del corazón en personas con EV frecuentes.
Si las contracciones ventriculares prematuras son frecuentes o molestas, se pueden utilizar medicamentos ( betabloqueantes o ciertos bloqueadores de los canales de calcio ). Las contracciones ventriculares prematuras muy frecuentes en personas con miocardiopatía dilatada se pueden tratar con ablación por radiofrecuencia . [2] [1]
Aunque existen muchos síntomas posibles asociados con las contracciones ventriculares prematuras, es posible que no presenten ningún síntoma. Las contracciones ventriculares prematuras pueden percibirse como un latido cardíaco omitido, un latido fuerte, palpitaciones o mareos . También pueden causar dolor en el pecho, sensación de desmayo, fatiga o hiperventilación después del ejercicio. [2] Los síntomas pueden ser más pronunciados en momentos de estrés. Las mujeres pueden ser más conscientes de las contracciones ventriculares prematuras en el momento del período menstrual . [2]
Las contracciones ventriculares prematuras pueden estar asociadas con una enfermedad cardíaca subyacente, y por lo tanto ciertas características se obtienen de manera rutinaria: la presencia de signos de enfermedad cardíaca o una historia conocida de enfermedad cardíaca (por ejemplo, infarto de miocardio previo ), así como enfermedad cardíaca o muerte cardíaca súbita en parientes cercanos. Las contracciones ventriculares prematuras y las palpitaciones asociadas con el síncope (pérdida transitoria de la conciencia) o provocadas por el esfuerzo también son preocupantes. [2] El examen físico se centra en identificar evidencia de enfermedad cardíaca subyacente. [2]
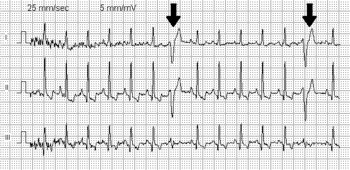
Las contracciones ventriculares prematuras ocurren en personas sanas de cualquier edad, pero son más frecuentes en ancianos y en hombres. [3] En una proporción muy significativa de personas ocurren espontáneamente sin causa conocida. [ cita requerida ]
Algunas posibles causas subyacentes de las contracciones ventriculares prematuras incluyen:

Normalmente, los impulsos pasan por ambos ventrículos casi al mismo tiempo y las ondas de despolarización de ambos ventrículos se anulan parcialmente entre sí en el ECG. Sin embargo, cuando se produce una EV, el impulso casi siempre viaja a través de una sola fibra del haz, por lo que no hay efecto de neutralización; esto da lugar a la onda QRS de alto voltaje en el electrocardiógrafo.
Hay tres explicaciones fisiológicas principales para las contracciones ventriculares prematuras: automaticidad nodal ectópica aumentada, señalización de reentrada y desencadenamiento de toxicidad/reperfusión.
La automaticidad nodal aumentada ectópica sugiere focos de células marcapasos valvulares subpulmonares que tienen un potencial de activación subumbral. El ritmo básico del corazón eleva estas células hasta el umbral, lo que precipita un latido ectópico. Este proceso es el mecanismo subyacente de las arritmias debidas al exceso de catecolaminas y algunas deficiencias electrolíticas, en particular el bajo nivel de potasio en sangre , conocido como hipocalemia.
La reentrada se produce cuando hay un área de bloqueo unidireccional en las fibras de Purkinje y una segunda área de conducción lenta. Esta afección se observa con frecuencia en pacientes con cardiopatía subyacente que crea áreas de conducción diferencial y recuperación debido a la cicatrización o isquemia del miocardio. Durante la activación ventricular, el área de conducción lenta de un haz de His activa las fibras del haz del otro haz de His después del bloqueo, una vez que el resto del ventrículo se ha recuperado. Esto da como resultado un latido adicional. La reentrada puede producir latidos ectópicos únicos o puede desencadenar una taquicardia paroxística.
Se considera que los latidos desencadenados se deben a posdespolarizaciones desencadenadas por el potencial de acción precedente. Estos se observan a menudo en pacientes con arritmias ventriculares debido a la toxicidad de la digoxina y la terapia de reperfusión después de un infarto de miocardio (IM).
Esta ectopia de los ventrículos, cuando se asocia con un corazón estructuralmente normal, ocurre con mayor frecuencia en el tracto de salida del ventrículo derecho (TSVD) debajo de la válvula pulmonar. Se cree que el mecanismo detrás de esto es una mayor automaticidad en lugar de una actividad desencadenada. [3]
Existen varias explicaciones moleculares diferentes para las PVC.

Las contracciones ventriculares prematuras pueden detectarse de manera incidental en pruebas cardíacas, como un electrocardiograma de 12 derivaciones (ECG/EKG) realizado por otro motivo. En aquellos con síntomas sugestivos de complejos ventriculares prematuros, el ECG/EKG es la primera investigación que puede identificar las contracciones ventriculares prematuras, así como otros problemas del ritmo cardíaco que pueden causar síntomas similares. Si los síntomas son poco frecuentes, se pueden utilizar otras formas de registro continuo de los latidos cardíacos, como un monitor Holter de 24 o 48 horas o incluso registradores de 14 a 30 días si los síntomas son muy ocasionales. [2] La ventaja de estos monitores es que permiten cuantificar la cantidad de latidos anormales ("carga") y garantizar que no haya arritmias cardíacas presentes que puedan requerir atención, como la taquicardia ventricular . [2] Si los síntomas están asociados con el ejercicio, puede ser necesaria una prueba de esfuerzo cardíaco supervisada para reproducir la anomalía. Específicamente, si esto muestra taquicardia ventricular inducida por el ejercicio, esto requeriría un tratamiento específico. [2] Si las contracciones ventriculares prematuras se suprimen con el ejercicio, este es un hallazgo alentador. [ cita requerida ]
En la electrocardiografía (ECG o Holter), las contracciones ventriculares prematuras tienen una apariencia específica de los complejos QRS y las ondas T, que son diferentes de las lecturas normales. Por definición, una contracciones ventriculares prematuras se produce antes que el latido normal conducido normalmente. Posteriormente, el tiempo entre la contracciones ventriculares prematuras y el siguiente latido normal es más largo como resultado de una pausa compensatoria. [19] Las contracciones ventriculares prematuras se pueden distinguir de las contracciones auriculares prematuras porque la pausa compensatoria es más larga después de las contracciones ventriculares prematuras, además de una diferencia en la apariencia del QRS. [20]
En algunas personas, las contracciones ventriculares prematuras ocurren en un patrón predecible. Dos contracciones ventriculares prematuras seguidas se denominan dobletes y tres contracciones ventriculares prematuras seguidas se denominan tripletes. Dependiendo de si hay uno, dos o tres latidos normales ( sinusales ) entre cada contracciones ventriculares prematuras, el ritmo se denomina bigeminismo , trigeminismo o cuadrigéminismo. Si ocurren 3 o más contracciones ventriculares prematuras consecutivas, se puede denominar taquicardia ventricular . [20] La forma precisa del QRS puede dar una indicación de en qué parte del músculo cardíaco surge la actividad eléctrica anormal. Si alguien tiene contracciones ventriculares prematuras que tienen todas la misma apariencia, se las considera "monofocales", si tienen una apariencia diferente, se las considera "multifocales". [2]
Las PVC aisladas con características benignas y sin enfermedad cardíaca subyacente no requieren tratamiento, especialmente si hay síntomas limitados. [2]
El tratamiento más eficaz es la eliminación de los desencadenantes (en particular, dejar de consumir sustancias como la cafeína y ciertos fármacos, como el tabaco). [21] Si es frecuente, es posible utilizar:
Las contracciones ventriculares prematuras son inofensivas. En pacientes con más de 1000 contracciones ventriculares prematuras al día, el riesgo de desarrollar disfunción sistólica del ventrículo izquierdo después de 5 años de seguimiento es bajo. Las contracciones ventriculares prematuras frecuentes pueden aumentar el riesgo de desarrollar miocardiopatía, que puede afectar gravemente la función cardíaca. Una carga de contracciones ventriculares prematuras superior al 10 % es el umbral mínimo para el desarrollo de miocardiopatía inducida por contracciones ventriculares prematuras. El riesgo es mayor con una carga de contracciones ventriculares prematuras superior al 20 %. La carga de contracciones ventriculares prematuras a menudo disminuye espontáneamente con el tiempo. [25]
Las personas que no tienen cardiopatía (con fracciones de eyección superiores al 40%) tienen el mismo pronóstico a largo plazo que la minoría de personas sin contracciones ventriculares prematuras en las 24 horas. Los datos recientes también sugieren que la ectopia ventricular muy frecuente puede estar asociada con la miocardiopatía a través de un mecanismo que se cree es similar al de la miocardiopatía crónica asociada a la estimulación ventricular derecha. En el caso de los pacientes con cardiopatía estructural crónica subyacente y ectopia compleja, la mortalidad aumenta significativamente. [3]
En un metanálisis de 11 estudios, las personas con contracciones ventriculares frecuentes (≥ una vez durante un registro electrocardiográfico estándar o ≥ 30 veces durante un registro de 1 hora) tenían un riesgo de muerte cardíaca dos veces mayor que el de los participantes con contracciones ventriculares ocasionales. Aunque la mayoría de los investigadores intentaron excluir a los sujetos de alto riesgo, como aquellos con antecedentes de enfermedad cardiovascular, no realizaron pruebas a los participantes para detectar cardiopatía estructural subyacente. [26]
Las contracciones ventriculares aisladas son frecuentes en personas sanas. Cuando se utiliza un control ambulatorio de 24 horas, hasta el 80 por ciento de las personas aparentemente sanas tienen contracciones ventriculares aisladas ocasionales. [27] Las tasas varían según la edad, siendo extremadamente raras en los menores de 11 años y extremadamente comunes en los mayores de 75 años. [28] Estas diferencias pueden deberse a las tasas de hipertensión arterial y aterosclerosis, que son más fáciles de detectar en personas mayores. [29] En 101 personas libres de enfermedad cardíaca durante el control Holter de 24 horas, 39 tenían al menos 1 contracciones ventriculares aisladas y 4 al menos 100. La enfermedad cardíaca se descartó después del examen físico, radiografía de tórax, ECG , ecocardiografía , prueba de esfuerzo máximo , cateterismo cardíaco derecho e izquierdo y angiografía coronaria . [30] En 122.043 pilotos y aspirantes a cadetes de la Fuerza Aérea de los Estados Unidos, durante aproximadamente 48 segundos de ECG, el 0,78 % (952 hombres) tuvo PVC en todos los grupos de edad, pero con una mayor incidencia con el aumento de la edad. [31] La ectopia ventricular es más frecuente en hombres que en mujeres de la misma edad; los datos de estudios grandes basados en la población indican que la prevalencia es menor para las mujeres blancas jóvenes sin enfermedad cardíaca y mayor para las personas afroamericanas mayores con hipertensión. [3]