La taquicardia por reentrada del nódulo AV ( AVNRT, por sus siglas en inglés ) es un tipo de ritmo cardíaco rápido anormal . Es un tipo de taquicardia supraventricular (TSV), lo que significa que se origina en una ubicación dentro del corazón por encima del haz de His . La taquicardia por reentrada del nódulo AV es la taquicardia supraventricular regular más común. Es más común en mujeres que en hombres (aproximadamente el 75% de los casos ocurren en mujeres). El síntoma principal son las palpitaciones . El tratamiento puede consistir en maniobras físicas específicas , medicamentos o, en raras ocasiones, cardioversión sincronizada . Los ataques frecuentes pueden requerir ablación por radiofrecuencia , en la que se destruye el tejido de conducción anormal del corazón.
AVNRT ocurre cuando se forma un circuito reentrante dentro o justo al lado del nodo auriculoventricular . El circuito suele implicar dos vías anatómicas: la vía rápida y la vía lenta, ambas en la aurícula derecha . La vía lenta (que suele ser el objetivo de la ablación) se localiza inferior y ligeramente posterior al nódulo AV, a menudo siguiendo el margen anterior del seno coronario . La vía rápida suele estar situada justo por encima y por detrás del nódulo AV. Estas vías se forman a partir de tejido que se comporta de manera muy similar al nódulo AV, y algunos autores las consideran parte del nódulo AV.
Las vías rápida y lenta no deben confundirse con las vías accesorias que dan lugar al síndrome de Wolff-Parkinson-White (síndrome de WPW) o a la taquicardia auriculoventricular recíproca (AVRT). En AVNRT, las vías rápida y lenta se ubican dentro de la aurícula derecha cerca o dentro del nódulo AV y exhiben propiedades electrofisiológicas similares al tejido del nódulo AV. En los anillos valvulares auriculoventriculares se localizan las vías accesorias que dan lugar al síndrome de WPW y al AVRT . Proporcionan una conexión directa entre las aurículas y los ventrículos y tienen propiedades electrofisiológicas similares al tejido muscular del corazón de los ventrículos del corazón.
El síntoma principal de AVNRT es el desarrollo repentino de palpitaciones rápidas y regulares. [1] Estas palpitaciones pueden estar asociadas con una sensación de aleteo en el cuello, causada por la contracción casi simultánea de las aurículas y los ventrículos contra una válvula tricúspide cerrada que conduce a que la presión o la contracción auricular se transmita hacia atrás al sistema venoso. [2] La frecuencia cardíaca rápida puede provocar sentimientos de ansiedad y, por lo tanto, puede confundirse con ataques de pánico. [2] En algunos casos, la aparición del corazón rápido se asocia con una breve caída de la presión arterial . Cuando esto sucede, alguien puede experimentar mareos o, en raras ocasiones, perder el conocimiento (desmayarse). [3] Alguien con enfermedad arterial coronaria subyacente (estrechamiento de las arterias del corazón por aterosclerosis ) que tiene un ritmo cardíaco muy rápido puede experimentar dolor en el pecho similar a la angina ; este dolor es similar a una banda o presión alrededor del pecho y a menudo se irradia al brazo izquierdo y al ángulo de la mandíbula izquierda. [3]
Los síntomas a menudo ocurren sin ningún desencadenante específico, aunque algunos encuentran que sus palpitaciones a menudo ocurren después de levantar objetos pesados o inclinarse hacia adelante. [1] La aparición de palpitaciones es repentina, la aceleración del ritmo cardíaco se produce en un solo latido y puede estar precedida por una sensación de que el corazón se salta un latido. El corazón puede continuar latiendo aceleradamente durante minutos u horas, pero la terminación final de la arritmia es tan rápida como su inicio. [1]
Durante AVNRT, la frecuencia cardíaca suele estar entre 140 y 280 latidos por minuto. [3] Una inspección minuciosa del cuello puede revelar pulsaciones de la vena yugular en forma de "ondas A de cañón" cuando la aurícula derecha se contrae contra una válvula tricúspide cerrada. [2]
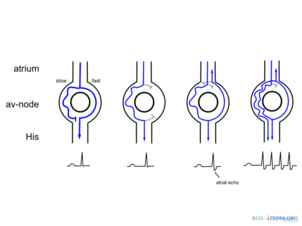
El mecanismo fundamental de AVNRT es la presencia de una fisiología de nodo auriculoventricular dual (presente en la mitad de la población), que actúa como un circuito de reentrada dentro del nodo auriculoventricular. [4] Esto puede adoptar varias formas. La AVNRT "típica", "común" o "lenta-rápida" utiliza la vía del nodo AV lenta para conducir hacia el ventrículo (la rama anterógrada del circuito) y la vía del nodo AV rápida para conducir hacia las aurículas (la rama retrógrada) . El circuito de reentrada se puede invertir de modo que la vía del nódulo AV rápida sea la rama anterógrada y la vía del nódulo AV lenta sea la rama retrógrada, lo que se conoce como AVNRT "atípica", "poco común" o "rápida-lenta". La AVNRT atípica también puede utilizar la vía lenta del nódulo AV como rama anterógrada y fibras auriculares izquierdas que se acercan al nódulo AV desde el lado izquierdo del tabique interauricular como rama retrógrada, y a veces se la denomina AVNRT "lenta-lenta". . [5]
En la AVNRT típica, la conducción anterógrada se realiza a través de la vía lenta y la conducción retrógrada se realiza a través de la vía rápida (AVNRT "lenta-rápida"). [ cita necesaria ]
Debido a que la conducción retrógrada se realiza a través de la vía rápida, la estimulación de las aurículas (que produce la onda P invertida) ocurre muy poco después de la estimulación de los ventrículos (que causa el complejo QRS). Como resultado, el tiempo desde el complejo QRS hasta la onda P (el intervalo RP) es corto, menos del 50% del tiempo entre complejos QRS consecutivos. El intervalo RP suele ser tan corto que las ondas P invertidas pueden no verse en el electrocardiograma (ECG) de superficie, ya que están enterradas dentro o inmediatamente después de los complejos QRS, apareciendo como una onda "pseudo R primaria" en la derivación V 1 o una Onda "pseudo S" en las derivaciones inferiores. [6]
En la AVNRT atípica, la conducción anterógrada se realiza a través de la vía rápida y la conducción retrógrada se realiza a través de la vía lenta (AVNRT "rápida-lenta"). [6]
Pueden existir múltiples vías lentas, de modo que tanto la conducción anterógrada como la retrógrada se realicen por vías lentas. AVNRT ("lento-lento"). Debido a que la conducción retrógrada se realiza a través de la vía lenta, la estimulación de las aurículas será retrasada por el tejido de conducción lenta y típicamente producirá una onda P invertida que cae después del complejo QRS en el ECG de superficie. [ cita necesaria ]
Si los síntomas están presentes mientras la persona recibe atención médica (p. ej., en un departamento de emergencias), un ECG puede mostrar cambios típicos que confirman el diagnóstico, es decir, una duración del QRS <120 ms, a menos que se sospeche un bloqueo cardíaco . [7] Si las palpitaciones son recurrentes, un médico puede solicitar un monitor Holter (registrador de ECG portátil). Nuevamente, esto mostrará el diagnóstico si la grabadora está conectada en el momento de los síntomas. En casos raros, los episodios incapacitantes pero poco frecuentes de palpitaciones pueden requerir la inserción de un pequeño dispositivo debajo de la piel que registre continuamente la actividad cardíaca (un registrador de bucle implantable). Todas estas tecnologías basadas en ECG también permiten distinguir entre AVNRT y otros ritmos cardíacos rápidos anormales como fibrilación auricular , aleteo auricular , taquicardia sinusal , taquicardia ventricular y taquiarritmias relacionadas con el síndrome de Wolff-Parkinson-White , todas las cuales pueden tener síntomas que son similar a AVNRT. [ cita necesaria ]
Los análisis de sangre que se realizan comúnmente en personas con palpitaciones son: [ cita necesaria ]
Los tratamientos para AVNRT tienen como objetivo terminar los episodios de taquicardia y evitar que ocurran más episodios en el futuro. Estos tratamientos incluyen maniobras físicas, medicación y procedimientos invasivos como la ablación. [8]
.jpg/440px-De-Avnrt_ecg_(CardioNetworks_ECGpedia).jpg)
Un episodio de taquicardia supraventricular debido a AVNRT puede terminar mediante cualquier acción que bloquee transitoriamente el nodo AV . Algunas personas con AVNRT pueden detener su ataque mediante el uso de maniobras físicas que aumentan la actividad del nervio vago en el corazón, específicamente en el nódulo auriculoventricular . Estas maniobras incluyen el masaje del seno carotídeo (presión sobre el seno carotídeo en el cuello) y la maniobra de Valsalva (aumentar la presión en el pecho al intentar exhalar contra una vía aérea cerrada, empujando hacia abajo o conteniendo la respiración). [9]
Los medicamentos que ralentizan o detienen brevemente la conducción eléctrica a través del nódulo AV pueden interrumpir la AVNRT, incluida la adenosina , los betabloqueantes o los bloqueadores de los canales de calcio no dihidropiridínicos (como verapamilo o diltiazem ). [9] Tanto la adenosina como los betabloqueantes pueden causar estrechamiento de las vías respiratorias y, por lo tanto, se usan con precaución en personas que se sabe que tienen asma . Los fármacos menos utilizados para este fin incluyen fármacos antiarrítmicos como la flecainida o la amiodarona . [8]
Si la frecuencia cardíaca rápida no se tolera bien (p. ej., desarrollo de síntomas de insuficiencia cardíaca , presión arterial baja o coma ), la AVNRT se puede interrumpir eléctricamente mediante una cardioversión . En este procedimiento, después de administrar un sedante fuerte o un anestésico general , se aplica una descarga eléctrica al corazón para restablecer el ritmo normal. [8]
Si bien el tratamiento preventivo puede ser muy útil para detener los síntomas desagradables asociados con la AVNRT, dado que esta arritmia es una afección benigna, el tratamiento preventivo no es esencial. [8] Algunos de los que optan por no recibir más tratamiento acabarán siendo asintomáticos. [8] Aquellos que deseen recibir tratamiento adicional pueden optar por tomar medicamentos antiarrítmicos a largo plazo. Los fármacos de primera línea son los antagonistas de los canales de calcio y los betabloqueantes, y los agentes de segunda línea incluyen flecainida, amiodarona y ocasionalmente digoxina . Estos medicamentos son moderadamente eficaces para prevenir nuevos episodios, pero deben tomarse a largo plazo. [8]
Alternativamente, se puede utilizar un procedimiento invasivo llamado estudio de electrofisiología (EP) y ablación con catéter para confirmar el diagnóstico y potencialmente ofrecer una cura. Este procedimiento implica introducir cables o catéteres en el corazón a través de una vena de la pierna . [2] La punta de uno de estos catéteres se puede utilizar para calentar o congelar la vía lenta del nódulo AV, destruyendo su capacidad para conducir impulsos eléctricos y previniendo la AVNRT. [10] Los riesgos y beneficios se sopesan antes de realizar esto. La ablación con catéter de la vía lenta, si se lleva a cabo con éxito, puede potencialmente curar la AVNRT con tasas de éxito >95%, en comparación con un pequeño riesgo de complicaciones que incluyen dañar el nódulo AV y posteriormente requerir un marcapasos . [8]