El trastorno de despersonalización-desrealización ( DPDR , DDD ) [3] [4] es un trastorno mental en el que la persona tiene sentimientos persistentes o recurrentes de despersonalización y/o desrealización . La despersonalización se describe como sentirse desconectado o desapegado de uno mismo. Las personas pueden informar que se sienten como si fueran un observador externo de sus propios pensamientos o cuerpo y, a menudo, informan que sienten una pérdida de control sobre sus pensamientos o acciones. [5] La desrealización se describe como el desapego del entorno. Las personas que experimentan desrealización pueden informar que perciben el mundo que los rodea como brumoso, onírico, surrealista y/o visualmente distorsionado. [5]
Se cree que el trastorno de despersonalización-desrealización es causado en gran medida por traumas interpersonales como el abuso en la primera infancia . [6] Las experiencias adversas en la primera infancia, específicamente el abuso emocional y la negligencia, se han relacionado con el desarrollo de síntomas de despersonalización. [7] Los sentimientos de despersonalización y desrealización son comunes debido a estrés significativo o ataques de pánico. [6] Los individuos pueden permanecer en un estado despersonalizado durante un ataque de pánico típico. Sin embargo, en algunos casos, el estado disociado puede durar horas, días, semanas o incluso meses seguidos. [8] En casos raros, los síntomas de un solo episodio pueden durar años. [9]
Los criterios de diagnóstico para el trastorno de despersonalización-desrealización incluyen sentimientos persistentes o recurrentes de desapego de los procesos mentales o corporales o del entorno. [10] Se realiza un diagnóstico cuando la disociación es persistente, interfiere con las funciones sociales u ocupacionales de la vida diaria y/o causa malestar marcado en el paciente. [3]
Si bien el trastorno de despersonalización-desrealización alguna vez se consideró raro, las experiencias de vida con él ocurren en aproximadamente el 1% al 2% de la población general. [11] La forma crónica del trastorno tiene una prevalencia reportada del 0,8 al 1,9%. [12] [13] Si bien los episodios breves de despersonalización o desrealización pueden ser comunes en la población general, el trastorno solo se diagnostica cuando estos síntomas causan angustia sustancial o perjudican áreas sociales, ocupacionales u otras áreas importantes del funcionamiento. [14]
Los síntomas centrales del trastorno de despersonalización-desrealización son la experiencia subjetiva de "irrealidad en uno mismo", [15] o desapego del entorno. Las personas a las que se les diagnostica despersonalización también suelen experimentar la necesidad de cuestionar y pensar críticamente sobre la naturaleza de la realidad y la existencia. [14]
Las personas con despersonalización describen sentirse desconectadas de su físico; sentir como si no estuvieran ocupando completamente su propio cuerpo; sentir como si su habla o sus movimientos físicos estuvieran fuera de su control; sentirse desapegado de sus propios pensamientos o emociones; y experimentarse a sí mismos y a sus vidas desde la distancia. [16] Mientras que la despersonalización implica el desapego de uno mismo, las personas con desrealización se sienten separadas de su entorno, como si el mundo que los rodea fuera brumoso, onírico o visualmente distorsionado. Las personas con este trastorno suelen describir una sensación como si el tiempo pasara y no tuvieran la noción del presente. En algunos casos, es posible que los individuos no puedan aceptar su reflejo como propio o que tengan experiencias extracorporales . [16] Además, algunas personas experimentan dificultades para concentrarse y problemas con la recuperación de la memoria . Estos individuos a veces carecen del "sentimiento" de un recuerdo que les permite recordarlo pero sienten como si no lo hubieran experimentado personalmente. [17] [18] Estas experiencias que golpean el núcleo de la identidad y la conciencia de una persona pueden hacer que se sienta incómoda o ansiosa. [14] La agitación interna creada por el trastorno también puede resultar en depresión . [19]
Las primeras experiencias con la despersonalización pueden ser aterradoras, ya que los pacientes temen la pérdida de control, la disociación del resto de la sociedad y el deterioro funcional. [13] La mayoría de las personas con trastorno de despersonalización-desrealización malinterpretan los síntomas, pensando que son signos de psicosis grave o disfunción cerebral. Esto comúnmente conduce a un aumento de la ansiedad y la obsesión, lo que contribuye al empeoramiento de los síntomas. [20]
Los factores que tienden a disminuir los síntomas son las interacciones personales reconfortantes, la estimulación física o emocional intensa y la relajación. [21] Distraerse (conversando o viendo una película, por ejemplo) también puede proporcionar un alivio temporal. Algunos otros factores que se identifican como aliviadores de la gravedad de los síntomas son la dieta o el ejercicio, mientras que algunos consideran que el alcohol y la fatiga empeoran los síntomas. [22]
Muchos miembros de la población general pueden experimentar breves momentos ocasionales de leve despersonalización; [23] sin embargo, el trastorno de despersonalización-desrealización ocurre cuando estos sentimientos son fuertes, severos, persistentes o recurrentes y cuando estos sentimientos interfieren con el funcionamiento diario. [19] La DPDR se experimenta más comúnmente como crónica y continua. Sin embargo, para una minoría que tiene DPDR como una condición episódica, la duración de estos episodios es muy variable y algunos duran hasta varias semanas. [24] [25]
Se desconoce la causa exacta de la despersonalización, aunque se han identificado correlaciones y desencadenantes biopsicosociales . Se ha pensado que la despersonalización puede ser causada por una respuesta biológica a situaciones peligrosas o que ponen en peligro la vida, lo que provoca una intensificación de los sentidos y un entumecimiento emocional. [13]
Cada vez hay más pruebas que vinculan el abuso físico y sexual en la infancia con el desarrollo de trastornos disociativos . [24] El trauma interpersonal infantil (el abuso emocional en particular) es un predictor importante de un diagnóstico de DPDR. [26] En comparación con otros tipos de trauma infantil, se ha descubierto que el abuso emocional es el predictor más significativo tanto del diagnóstico de trastorno de despersonalización como de las puntuaciones de despersonalización, pero no de las puntuaciones de disociación general. [27] Algunos estudios sugieren que un mayor abuso emocional y un menor abuso físico predicen la despersonalización en mujeres adultas con trastorno de estrés postraumático (TEPT). [28] Los pacientes con un alto historial de abuso interpersonal (HIA) muestran puntuaciones significativamente más altas en la Escala de Despersonalización de Cambridge, en comparación con un grupo de control. [29] [7] Una edad más temprana del abuso, una mayor duración y el abuso de los padres tienden a correlacionarse con la gravedad de los síntomas disociativos. [24] [30] Además de las experiencias traumáticas, otros precipitantes comunes del trastorno incluyen estrés severo , trastorno depresivo mayor o ataques de pánico . [31] Las personas que viven en culturas altamente individualistas pueden ser más vulnerables a la despersonalización debido a una hipersensibilidad hacia las amenazas y al miedo a perder el control . [32]
Un estudio de 2010 [33] encontró evidencia de que algunos usuarios que participan en realidad virtual (VR) pueden tener más probabilidades de experimentar disociación después de su uso. Según se informa, los usuarios experimentaron niveles más altos de sensación de presencia reducida en la realidad después de la exposición a la realidad virtual. Sin embargo, se observó que era probable que los efectos de la exposición desaparecieran rápidamente después de regresar a la realidad objetiva. Además, se descubrió que las personas que informaron niveles más altos de disociación preexistente, además de estar más fácilmente inmersos o absorbidos en la imaginación en general, estaban relacionados con mayores aumentos en los síntomas disociativos después de la exposición a la realidad virtual. Este estudio ofreció evidencia de un vínculo entre los procesos imaginativos del cerebro y las experiencias disociativas.
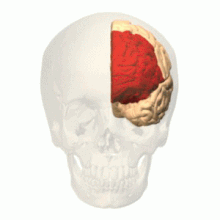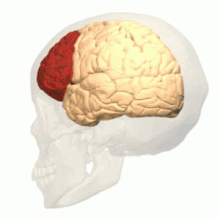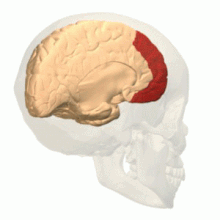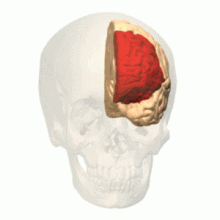
Existe evidencia convergente de que la corteza prefrontal puede inhibir los circuitos neuronales que normalmente forman la base de la experiencia emocional. [34] En un estudio de resonancia magnética funcional de pacientes con DPDR, las escenas emocionalmente aversivas activaron la corteza prefrontal ventral derecha . Los participantes demostraron una respuesta neuronal reducida en las regiones sensibles a las emociones, así como una mayor respuesta en las regiones asociadas con la regulación emocional. [35] En una prueba similar de memoria emocional , los pacientes con trastorno de despersonalización no procesaron material emocionalmente destacado de la misma manera que lo hicieron los controles sanos. [36] En una prueba de respuestas de conductancia de la piel a estímulos desagradables, los sujetos mostraron un mecanismo inhibidor selectivo del procesamiento emocional. [37]
Los estudios están comenzando a demostrar que la unión temporoparietal tiene un papel en la integración multisensorial, la encarnación y la distinción entre uno mismo y el otro . [38] Varios estudios que analizan los hallazgos de resonancia magnética cerebral de pacientes con DPDR encontraron una disminución del grosor cortical en la circunvolución temporal media derecha , una reducción en el volumen de materia gris en el caudado derecho , el tálamo y la circunvolución occipital , así como una menor integridad de la sustancia blanca en la circunvolución temporal izquierda. y regiones temporoparietales derechas . Sin embargo, no se observaron cambios estructurales en la amígdala. [39] [40] [41]
Una exploración por TEP encontró anomalías funcionales en la corteza visual , auditiva y somatosensorial , así como en áreas responsables de un esquema corporal integrado. [42]
Un estudio que examinó las lecturas de EEG encontró una sobreactivación de las ondas alfa frontales y un aumento de las ondas de actividad theta en la región temporal del hemisferio izquierdo. [43]

No está claro si la genética influye; sin embargo, existen muchos cambios neuroquímicos y hormonales en personas con trastorno de despersonalización. [6] La DPDR puede estar asociada con una desregulación del eje hipotalámico-pituitario-suprarrenal , el área del cerebro involucrada en la respuesta de "lucha o huida". Los pacientes demuestran niveles anormales de cortisol y actividad basal. Los estudios encontraron que los pacientes con DPDR podían distinguirse de los pacientes con depresión clínica y trastorno de estrés postraumático . [44] [45]
El sistema vestibular también puede desempeñar un papel en la DPDR. El sistema vestibular ayuda a controlar el equilibrio, la orientación espacial y la coordinación motora, pero también desempeña un papel en la autoconciencia. La alteración de este sistema puede causar potencialmente una sensación de desapego del entorno. Varios estudios han demostrado que los pacientes con enfermedad vestibular periférica también tienen más probabilidades de tener síntomas disociativos en comparación con personas sanas. [46]
Los síntomas disociativos a veces son descritos por personas con enfermedades neurológicas, como la esclerosis lateral amiotrófica , el Alzheimer , la esclerosis múltiple (EM), etc., que afectan directamente al tejido cerebral. [47]
El diagnóstico se basa en las experiencias autoinformadas de la persona seguidas de una evaluación clínica. La evaluación psiquiátrica incluye una historia psiquiátrica y algún tipo de examen del estado mental . Dado que algunas afecciones médicas y psiquiátricas imitan los síntomas de la DPDR, los médicos deben diferenciar y descartar las siguientes para establecer un diagnóstico preciso: epilepsia del lóbulo temporal , trastorno de pánico , trastorno de estrés agudo , esquizofrenia , migraña , consumo de drogas , tumor o lesión cerebral . [16] Actualmente no existe ninguna prueba de laboratorio para el trastorno de despersonalización-desrealización. [10] Como los pacientes con trastornos disociativos probablemente experimentaron un trauma intenso en el pasado, se deben considerar los trastornos disociativos concomitantes en pacientes diagnosticados con un trastorno de estrés (es decir, trastorno de estrés postraumático o trastorno de estrés agudo ). [48]
El diagnóstico del trastorno de despersonalización se puede realizar con el uso de las siguientes entrevistas y escalas:
En el DSM-5 , la palabra "desrealización" se añadió a "trastorno de despersonalización" y se cambió el nombre a "trastorno de despersonalización/desrealización" ("DPDR"). [3] Sigue estando clasificado como un trastorno disociativo . [3]
Los pacientes deben cumplir los siguientes criterios para ser diagnosticados según el DSM-5: [3]
La CIE-11 ha vuelto a incluir la DPDR como un trastorno en lugar de un síndrome como antes, y también la ha reclasificado como un trastorno disociativo de su clasificación anterior como un trastorno neurótico . [4] La descripción utilizada en la CIE-11 es similar a los criterios encontrados en el DSM-5. Se describe que las personas con DPDR tienen síntomas persistentes/recurrentes de despersonalización/desrealización, tienen pruebas de realidad intactas y los síntomas no se explican mejor por otro trastorno psiquiátrico/neural, sustancia, medicamento o traumatismo craneoencefálico. Los síntomas son lo suficientemente graves como para causar angustia o deterioro del funcionamiento. [54]
Los diferenciales de DPDR incluyen afecciones neurológicas y psiquiátricas, así como efectos secundarios de sustancias psicoactivas o medicamentos. [11] [55]
El trastorno de despersonalización-desrealización se puede prevenir conectando a los niños que han sufrido abusos con ayuda profesional de salud mental. [ cita necesaria ] Algunos especialistas en trauma abogan firmemente por aumentar la investigación sobre la información sobre el historial de trauma de los niños y la exposición a la violencia, ya que la mayoría de las personas (alrededor del 80%) responsables del maltrato infantil son los propios cuidadores del niño. [56] La intervención específica para traumatismos en niños puede ser útil para prevenir síntomas futuros. [57]
El tratamiento de la DPDR suele ser difícil y refractario. Algunos médicos especulan que esto podría deberse a un retraso en el diagnóstico, momento en el cual los síntomas tienden a ser constantes y responden menos al tratamiento. [11] Además, los síntomas tienden a superponerse con otros diagnósticos. [46] Algunos resultados han sido prometedores, pero son difíciles de evaluar con confianza debido al pequeño tamaño de los ensayos. [58] Sin embargo, reconocer y diagnosticar la afección puede en sí mismo tener beneficios terapéuticos, considerando que muchos pacientes expresan sus problemas como desconcertantes y únicos para ellos, pero, de hecho, no lo son y son reconocidos y descritos por la psiquiatría. [59] Sin embargo, los síntomas suelen ser transitorios y pueden remitir por sí solos sin tratamiento. [24]
El tratamiento es principalmente farmacológico. [60] El entrenamiento en autohipnosis puede ser útil e implica entrenar a los pacientes para inducir síntomas disociativos y responder de una manera alternativa. [61] La psicoeducación implica asesoramiento sobre el trastorno, tranquilidad y énfasis en la DPDR como una alteración de la percepción en lugar de una verdadera experiencia física. [11] La investigación sobre farmacoterapia clínica continúa explorando una serie de opciones posibles, incluidos los inhibidores selectivos de la recaptación de serotonina (ISRS), las benzodiazepinas , los estimulantes y los antagonistas opioides (por ejemplo, naltrexona ). [11]
Un estudio abierto sobre terapia cognitivo-conductual tuvo como objetivo ayudar a los pacientes a reinterpretar sus síntomas de una manera no amenazadora, lo que condujo a una mejora en varias medidas estandarizadas. [60] En 2011 se publicó en los Países Bajos un tratamiento estandarizado para la DPDR basado en principios cognitivo-conductuales. [62]
La evidencia provisional respalda el uso de antagonistas de opioides (naloxona) y otros medicamentos como benzodiazpinas o metilfenidato. La evidencia sugiere el uso beneficioso de lamotrigina como complemento de un ISRS, pero no como monoterapia. [60]
Se ha propuesto que una combinación de un ISRS y una benzodiazepina sea útil para los pacientes con DPDR con ansiedad . [63]
Se ha informado que el modafinilo usado solo es eficaz en un subgrupo de personas con trastorno de despersonalización (aquellos que tienen problemas de atención, falta de excitación e hipersomnia ). Sin embargo, no se han realizado ensayos clínicos. [64]
Algunos estudios han encontrado que la estimulación magnética transcraneal repetitiva (EMTr) es útil. [65] [66] [67] Un estudio examinó a 12 pacientes con DPDR que fueron tratados con rTMS de la unión temporoparietal derecha (TPJ) y encontró que el 50 % mostró una mejoría después de tres semanas de tratamiento. Cinco de los participantes recibieron tres semanas adicionales de tratamiento y reportaron una mejora general del 68% en sus síntomas. [65] Tratar a los pacientes con rTMS específicamente en la TPJ puede ser un tratamiento alternativo. [sesenta y cinco]
Michal et al. (2016) analizaron una serie de casos de 223 pacientes que padecían DPDR y coincidieron en que la afección tendía a ser duradera. [68] Sin embargo, si bien no se ha confirmado que ningún medicamento pueda tratar con éxito la afección, la psicoterapia podría ayudar. En algunos casos, la recuperación puede tener lugar de forma orgánica, sin tratamiento formal. [69]
A hombres y mujeres se les diagnostica trastorno de despersonalización en igual número. [22] Un estudio de 1991 sobre una muestra de Winnipeg, Manitoba, estimó la prevalencia del trastorno de despersonalización en el 2,4% de la población. [70] Una revisión de varios estudios realizada en 2008 estimó la prevalencia entre 0,8% y 1,9%. [63] Este trastorno es episódico en sólo un tercio de las personas, [22] y cada episodio dura desde horas hasta meses seguidos. La despersonalización puede comenzar de forma episódica y luego volverse continua con una intensidad constante o variable. [22]
El inicio suele ser durante la adolescencia, aunque algunos pacientes informan que se han despersonalizado desde que tienen uso de razón y una pequeña minoría informa un inicio más tardío (hacia los 40 años). [21] [22] Según el DSM-5-TR, menos del 20% de los pacientes con este trastorno experimentan síntomas por primera vez después de los 20 años; El 80% o más aparecen en las dos primeras décadas de la vida: niñez y adolescencia. El inicio puede ser de naturaleza aguda o insidiosa. Con un inicio agudo, algunos individuos recuerdan el momento y lugar exactos de su primera experiencia de despersonalización y/o desrealización. Esto puede seguir a un período prolongado de estrés severo, un evento traumático o un episodio de otra enfermedad mental . [22] El inicio insidioso puede remontarse hasta donde se puede recordar (primera infancia), o puede comenzar con episodios más pequeños y de menor gravedad que se vuelven gradualmente más intensos y más incapacitantes. Algunos pacientes refieren una despersonalización persistente a lo largo del día, casi todos los días.
La despersonalización existe como fenómeno tanto primario como secundario. Los trastornos comórbidos más comunes son la depresión y la ansiedad, aunque existen casos de trastorno de despersonalización sin síntomas de ninguno de los dos. Las conductas obsesivas/compulsivas comórbidas pueden existir como intentos de lidiar con la despersonalización, como verificar si los síntomas han cambiado y evitar factores conductuales y cognitivos que exacerban los síntomas. Muchas personas con trastornos de la personalidad, como el trastorno esquizoide de la personalidad , el trastorno esquizotípico de la personalidad y el trastorno límite de la personalidad, tendrán experiencias de despersonalización. Los pacientes con trastornos disociativos complejos, incluido el trastorno de identidad disociativo , experimentan altos niveles de despersonalización y desrealización.
La palabra despersonalización fue utilizada por primera vez por Henri Frédéric Amiel en The Journal Intime . La entrada del 8 de julio de 1880 dice:
Me encuentro contemplando la existencia como si fuera de más allá de la tumba, de otro mundo; todo me resulta extraño; Estoy, por así decirlo, fuera de mi propio cuerpo y de mi individualidad; Estoy despersonalizado, desapegado, a la deriva. ¿Es esto una locura? [71]
La despersonalización fue utilizada por primera vez como término clínico por Ludovic Dugas en 1898 para referirse a "un estado en el que existe el sentimiento de que los pensamientos y actos eluden el yo y se vuelven extraños; hay una alienación de la personalidad; en otras palabras, una despersonalización". ". Esta descripción se refiere a la personalización como una síntesis psíquica de atribución de estados al yo. [72]
Las primeras teorías sobre la causa de la despersonalización se centraron en el deterioro sensorial. Maurice Krishaber propuso que la despersonalización era el resultado de cambios patológicos en las modalidades sensoriales del cuerpo que conducen a experiencias de "autoextrañeza" y la descripción de un paciente que "siente que ya no es él mismo". Uno de los estudiantes de Carl Wernicke sugirió que todas las sensaciones estaban compuestas por un componente sensorial y una sensación muscular relacionada que provenía del movimiento mismo y servía para guiar el aparato sensorial hacia el estímulo. En pacientes despersonalizados, estos dos componentes no estaban sincronizados y la sensación miógena no lograba alcanzar la conciencia. La hipótesis sensorial fue cuestionada por otros que sugirieron que las quejas de los pacientes se estaban tomando demasiado literalmente y que algunas descripciones eran metáforas: intentos de describir experiencias que son difíciles de articular con palabras. Pierre Janet abordó la teoría señalando que sus pacientes con patología sensorial clara no se quejaban de síntomas de irrealidad, y que aquellos que tenían despersonalización eran normales desde un punto de vista sensorial. [72]
La teoría psicodinámica formó la base para la conceptualización de la disociación como mecanismo de defensa. En este marco, la despersonalización se entiende como una defensa contra una variedad de sentimientos, conflictos o experiencias negativas. El propio Sigmund Freud experimentó una fugaz desrealización al visitar personalmente la Acrópolis; Después de haber leído sobre ello durante años y sabiendo que existía, ver la realidad fue abrumador y le resultó difícil percibirla como real. [73] La teoría freudiana es la base para la descripción de la despersonalización como una reacción disociativa, colocada dentro de la categoría de trastornos psiconeuróticos, en las dos primeras ediciones del Manual diagnóstico y estadístico de los trastornos mentales . [74]
Algunos argumentan que debido a que la despersonalización y la desrealización son deficiencias en la capacidad de percibir la realidad, son simplemente dos facetas del mismo trastorno. La despersonalización también se diferencia del delirio en el sentido de que el paciente es capaz de diferenciar entre la realidad y los síntomas que puede experimentar. La capacidad de sentir que algo es irreal se mantiene cuando se experimentan síntomas del trastorno. El problema de definir adecuadamente la despersonalización también radica en la comprensión de lo que realmente es la realidad. Para comprender la naturaleza de la realidad debemos incorporar todas las experiencias subjetivas y así surge nuevamente el problema de obtener una definición objetiva. [75]
El trastorno de despersonalización ha aparecido en diversos medios. El director del documental autobiográfico Tarnation , Jonathan Caouette , padecía un trastorno de despersonalización. El guionista de la película Numb de 2007 padecía un trastorno de despersonalización, al igual que el protagonista de la película interpretado por Matthew Perry . La famosa obra maestra del pintor noruego Edvard Munch, El grito, puede haberse inspirado en el trastorno de despersonalización. [76] En la novela de Glen Hirshberg The Snowman's Children , los principales personajes femeninos de la trama a lo largo del libro tenían una condición que se revela como un trastorno de despersonalización. [77] Suzanne Segal tuvo un episodio cuando tenía 20 años que fue diagnosticado por varios psicólogos como trastorno de despersonalización, aunque la propia Segal lo interpretó a través de la lente del budismo como una experiencia espiritual, comúnmente conocida como " Satori " o " Samadhi ". [78] La canción "¿Es la felicidad solo una palabra?" del artista de hip hop Vinnie Paz describe su lucha contra el trastorno de despersonalización. Adam Duritz , de la banda Counting Crows , ha hablado a menudo de su diagnóstico de trastorno de despersonalización. [79]
Aunque el trastorno de despersonalización tiene una prevalencia baja, con una prevalencia reportada que oscila entre el 0,8 y el 1,9%