El cuello uterino ( pl.: cérvix ) o cérvix uteri es un órgano sexual fibromuscular dinámico del sistema reproductor femenino que conecta la vagina con la cavidad uterina . [1] El cuello uterino femenino humano ha sido documentado anatómicamente desde al menos la época de Hipócrates , hace más de 2000 años. El cuello uterino mide aproximadamente 4 cm de largo con un diámetro de aproximadamente 3 cm y tiende a describirse como una forma cilíndrica, aunque las paredes frontal y posterior del cuello uterino son contiguas. [1] El tamaño del cuello uterino cambia a lo largo del ciclo de vida de una mujer. Por ejemplo, durante los años fértiles del ciclo reproductivo de una mujer , las hembras tienden a tener un cuello uterino más grande en comparación con las hembras posmenopáusicas ; del mismo modo, las hembras que han producido descendencia tienen un cuello uterino de mayor tamaño que las hembras que no han producido descendencia. [1]
En relación con la vagina, la parte del cuello uterino que se abre al útero se llama orificio interno y la abertura del cuello uterino en la vagina se llama orificio externo , [1] mientras que entre ellos se encuentra el conducto del cuello uterino, comúnmente conocido como canal cervical . La parte inferior del cuello uterino, conocida como porción vaginal del cuello uterino (o ectocérvix), sobresale hacia la parte superior de la vagina. [ cita requerida ] El endocérvix bordea el útero. El canal cervical tiene al menos dos tipos de epitelios (revestimiento): el revestimiento endocervical es epitelio glandular que recubre el endocérvix con una sola capa de células en forma de columna ; mientras que la parte ectocervical del conducto contiene epitelio escamoso. [1] El epitelio escamoso recubre el conducto con múltiples capas de células rematadas con células planas . Estos dos revestimientos convergen en la unión escamocolumnar (UEC). Esta unión cambia de ubicación dinámicamente a lo largo de la vida de una mujer. [1]
Las infecciones cervicales por el virus del papiloma humano (VPH) pueden causar cambios en el epitelio, que pueden derivar en cáncer de cuello uterino . Las pruebas de citología cervical pueden detectar el cáncer de cuello uterino y sus precursores, y permitir un tratamiento temprano y exitoso. Las formas de evitar el VPH incluyen evitar las relaciones heterosexuales, utilizar condones de pene y recibir la vacuna contra el VPH . Las vacunas contra el VPH, desarrolladas a principios del siglo XXI, reducen el riesgo de desarrollar cáncer de cuello uterino al prevenir las infecciones por las principales cepas de VPH que causan cáncer. [2]
El conducto del cuello uterino es el órgano que permite que la sangre fluya desde el útero de la mujer hasta su vagina durante la menstruación , que ocurre en ausencia de embarazo.
Varios métodos anticonceptivos tienen como objetivo evitar la fecundación bloqueando este conducto, entre ellos los capuchones cervicales y los diafragmas cervicales , que impiden el paso de los espermatozoides a través del cuello uterino. Otros enfoques que tienen como objetivo prevenir la anticoncepción incluyen métodos que observan el moco cervical, como el modelo de Creighton y el método Billings . El moco cervical cambia de consistencia a lo largo de los períodos menstruales de las mujeres , lo que puede indicar la ovulación .
Durante el parto vaginal , el cuello uterino debe aplanarse y dilatarse para permitir que el feto avance por el canal de parto. Las parteras y los médicos utilizan el grado de dilatación del cuello uterino para ayudar a tomar decisiones durante el parto.
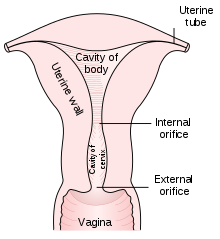
El cuello uterino es parte del sistema reproductor femenino . Mide alrededor de 2 a 3 centímetros (0,8 a 1,2 pulgadas) de largo, [3] es la parte inferior más estrecha del útero que se continúa por encima con la parte superior más ancha (o cuerpo) del útero. [4] El extremo inferior del cuello uterino sobresale a través de la pared anterior de la vagina y se conoce como la porción vaginal del cuello uterino (o ectocérvix), mientras que el resto del cuello uterino por encima de la vagina se llama porción supravaginal del cuello uterino . [4] Un canal central, conocido como canal cervical , corre a lo largo de su longitud y conecta la cavidad del cuerpo del útero con el lumen de la vagina. [4] Las aberturas se conocen como orificio interno y orificio externo del útero (u orificio externo), respectivamente. [4] La mucosa que recubre el canal cervical se conoce como endocérvix , [5] y la mucosa que cubre el ectocérvix se conoce como exocérvix. [6] El cuello uterino tiene una capa mucosa interna, una capa gruesa de músculo liso y, posteriormente, la porción supravaginal tiene una cubierta serosa que consiste en tejido conectivo y peritoneo suprayacente . [4]

Delante de la parte superior del cuello uterino se encuentra la vejiga , separada de ella por tejido conectivo celular conocido como parametrio , que también se extiende sobre los lados del cuello uterino. [4] En la parte posterior, el cuello uterino supravaginal está cubierto por peritoneo, que se extiende sobre la parte posterior de la pared vaginal y luego gira hacia arriba y hacia el recto , formando la bolsa recto-uterina . [4] El cuello uterino está más estrechamente conectado a las estructuras circundantes que el resto del útero. [7]
El canal cervical varía mucho en longitud y anchura entre mujeres o a lo largo de la vida de una mujer, [3] y puede medir 8 mm (0,3 pulgadas) en su diámetro más ancho en adultos premenopáusicos . [8] Es más ancho en el medio y más estrecho en cada extremo. Las paredes anterior y posterior del canal tienen cada una un pliegue vertical, desde el cual corren crestas en diagonal hacia arriba y lateralmente. Estos se conocen como pliegues palmados , debido a su parecido con una hoja de palma. Las crestas anterior y posterior están dispuestas de tal manera que se entrelazan entre sí y cierran el canal. A menudo se borran después del embarazo. [7]
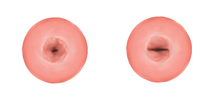
El ectocérvix (también conocido como la porción vaginal del cuello uterino) tiene una forma elíptica convexa y se proyecta hacia el cuello uterino entre los fórnices vaginales anterior y posterior . En la parte redondeada del ectocérvix hay una pequeña abertura externa deprimida que conecta el cuello uterino con la vagina. El tamaño y la forma del ectocérvix y la abertura externa (orificio externo) pueden variar según la edad, el estado hormonal y si se ha producido un parto . En las mujeres que no han tenido un parto vaginal, la abertura externa es pequeña y circular, y en las mujeres que han tenido un parto vaginal, tiene forma de hendidura. [8] En promedio, el ectocérvix mide 3 cm (1,2 pulgadas) de largo y 2,5 cm (1 pulgada) de ancho. [3]
La sangre llega al cuello uterino a través de la rama descendente de la arteria uterina [9] y drena hacia la vena uterina . [10] Los nervios esplácnicos pélvicos , que emergen como S2 – S3 , transmiten la sensación de dolor desde el cuello uterino hasta el cerebro. [5] Estos nervios recorren los ligamentos uterosacros , que pasan desde el útero hasta el sacro anterior . [9]
Tres canales facilitan el drenaje linfático del cuello uterino. [11] El cuello uterino anterior y lateral drenan a los ganglios a lo largo de las arterias uterinas, viajando a lo largo de los ligamentos cardinales en la base del ligamento ancho a los ganglios linfáticos ilíacos externos y finalmente a los ganglios linfáticos paraaórticos . El cuello uterino posterior y lateral drenan a lo largo de las arterias uterinas a los ganglios linfáticos ilíacos internos y finalmente a los ganglios linfáticos paraaórticos , y la sección posterior del cuello uterino drena a los ganglios linfáticos obturadores y presacros . [3] [10] [11] Sin embargo, existen variaciones ya que el drenaje linfático del cuello uterino viaja a diferentes conjuntos de ganglios pélvicos en algunas personas. Esto tiene implicaciones en la exploración de los ganglios para detectar la participación en el cáncer de cuello uterino. [11]
Después de la menstruación y bajo la influencia directa de los estrógenos , el cuello uterino sufre una serie de cambios de posición y textura. Durante la mayor parte del ciclo menstrual, el cuello uterino permanece firme, y se encuentra en una posición baja y cerrada. Sin embargo, a medida que se acerca la ovulación , el cuello uterino se vuelve más blando y se eleva para abrirse en respuesta a los mayores niveles de estrógeno presentes. [12] Estos cambios también se acompañan de cambios en el moco cervical, [13] que se describen a continuación.
Como componente del sistema reproductor femenino , el cuello uterino se deriva de los dos conductos paramesonéfricos (también llamados conductos de Müller), que se desarrollan alrededor de la sexta semana de embriogénesis . Durante el desarrollo, las partes externas de los dos conductos se fusionan, formando un único canal urogenital que se convertirá en la vagina , el cuello uterino y el útero . [14] El cuello uterino crece en tamaño a un ritmo menor que el cuerpo del útero, por lo que el tamaño relativo del cuello uterino con el tiempo disminuye, pasando de ser mucho más grande que el cuerpo del útero en la vida fetal , el doble de grande durante la infancia, y disminuyendo a su tamaño adulto, más pequeño que el útero, después de la pubertad. [10] Anteriormente, se pensaba que durante el desarrollo fetal, el epitelio escamoso original del cuello uterino se deriva del seno urogenital y el epitelio columnar original se deriva del conducto paramesonéfrico. El punto en el que se unen estos dos epitelios originales se denomina unión escamocolumnar original. [15] : 15–16 Sin embargo, nuevos estudios muestran que todo el epitelio cervical, así como gran parte del epitelio vaginal, se derivan del tejido del conducto de Müller y que las diferencias fenotípicas podrían deberse a otras causas. [16]

La mucosa endocervical tiene un espesor de aproximadamente 3 mm (0,12 pulgadas) y está revestida por una sola capa de células mucosas columnares. Contiene numerosas glándulas mucosas tubulares, que vacían moco alcalino viscoso en el lumen. [4] En contraste, el ectocérvix está cubierto con epitelio escamoso estratificado no queratinizado, [4] que se asemeja al epitelio escamoso que recubre la vagina. [17] : 41 La unión entre estos dos tipos de epitelios se llama unión escamocolumnar. [17] : 408–11 Debajo de ambos tipos de epitelio hay una capa resistente de colágeno . [18] La mucosa del endocérvix no se desprende durante la menstruación. El cuello uterino tiene más tejido fibroso, que incluye colágeno y elastina , que el resto del útero. [4]
En las niñas prepúberes , la unión escamocolumnar funcional está presente justo dentro del canal cervical. [17] : 411 Al entrar en la pubertad, debido a la influencia hormonal, y durante el embarazo, el epitelio columnar se extiende hacia afuera sobre el exocérvix a medida que el cuello uterino se evierte. [15] : 106 Por lo tanto, esto también hace que la unión escamocolumnar se mueva hacia afuera sobre la porción vaginal del cuello uterino, donde está expuesta al ambiente vaginal ácido. [15] : 106 [17] : 411 El epitelio columnar expuesto puede sufrir metaplasia fisiológica y cambiar a epitelio escamoso metaplásico más resistente en días o semanas, [17] : 25 que es muy similar al epitelio escamoso original cuando madura. [17] : 411 Por lo tanto, la nueva unión escamocolumnar es interna a la unión escamocolumnar original, y la zona de epitelio inestable entre las dos uniones se denomina zona de transformación del cuello uterino. [17] : 411 Histológicamente, la zona de transformación se define generalmente como epitelio escamoso superficial con epitelio columnar superficial o glándulas/criptas estromales, o ambos. [20]
Después de la menopausia, las estructuras uterinas involucionan y la unión escamocolumnar funcional se desplaza hacia el canal cervical. [17] : 41
Los quistes de Naboth (o folículos de Naboth) se forman en la zona de transformación donde el revestimiento del epitelio metaplásico ha reemplazado al epitelio mucoso y ha causado una estrangulación de la salida de algunas de las glándulas mucosas. [17] : 410–411 Una acumulación de moco en las glándulas forma quistes de Naboth, generalmente de menos de aproximadamente 5 mm (0,20 pulgadas) de diámetro, [4] que se consideran fisiológicos en lugar de patológicos. [17] : 411 Tanto las aberturas de las glándulas como los quistes de Naboth son útiles para identificar la zona de transformación. [15] : 106
El canal cervical es una vía a través de la cual los espermatozoides ingresan al útero después de ser inducidos por estradiol después del coito pene-vaginal [21] y algunas formas de inseminación artificial [22] . Algunos espermatozoides permanecen en las criptas cervicales , pliegues del endocérvix, que actúan como un reservorio, liberando espermatozoides durante varias horas y maximizando las posibilidades de fertilización [23 ]. Una teoría afirma que las contracciones cervicales y uterinas durante el orgasmo atraen el semen hacia el útero [21] . Aunque la "teoría de la succión ascendente" ha sido generalmente aceptada durante algunos años, ha sido cuestionada debido a la falta de evidencia, el pequeño tamaño de la muestra y los errores metodológicos [24] [25]
Algunos métodos de conocimiento de la fertilidad , como el modelo de Creighton y el método Billings, implican la estimación de los períodos de fertilidad e infertilidad de una mujer mediante la observación de los cambios fisiológicos en su cuerpo [ cita requerida ] . Entre estos cambios hay varios relacionados con la calidad de su moco cervical: la sensación que provoca en la vulva , su elasticidad ( Spinnbarkeit ), su transparencia y la presencia de helechos . [12]
Varios cientos de glándulas en el endocérvix producen entre 20 y 60 mg de moco cervical al día, aumentando a 600 mg alrededor del momento de la ovulación. Es viscoso porque contiene proteínas grandes conocidas como mucinas . La viscosidad y el contenido de agua varían durante el ciclo menstrual ; el moco está compuesto por alrededor del 93% de agua, alcanzando el 98% a mitad del ciclo. Estos cambios le permiten funcionar como una barrera o un medio de transporte para los espermatozoides. Contiene electrolitos como calcio, sodio y potasio; componentes orgánicos como glucosa, aminoácidos y proteínas solubles; oligoelementos como zinc, cobre, hierro, manganeso y selenio; ácidos grasos libres; enzimas como la amilasa ; y prostaglandinas . [13] Su consistencia está determinada por la influencia de las hormonas estrógeno y progesterona. A mitad del ciclo, cerca del momento de la ovulación (un período de altos niveles de estrógeno), el moco es fino y seroso para permitir que los espermatozoides entren al útero y es más alcalino y, por lo tanto, más hospitalario para los espermatozoides. [23] También tiene un mayor contenido de electrolitos, lo que da como resultado el patrón de "helecho" que se puede observar en el moco que se seca con un aumento bajo; a medida que el moco se seca, las sales cristalizan, asemejándose a las hojas de un helecho. [12] El moco tiene un carácter elástico descrito como Spinnbarkeit, más prominente alrededor del momento de la ovulación. [26]
En otros momentos del ciclo, el moco es espeso y más ácido debido a los efectos de la progesterona. [23] Este moco "infértil" actúa como una barrera para evitar que los espermatozoides entren en el útero. [27] Las mujeres que toman píldoras anticonceptivas orales también tienen moco espeso debido a los efectos de la progesterona. [23] El moco espeso también evita que los patógenos interfieran con un embarazo naciente. [28]
Durante el embarazo, se forma un tapón mucoso cervical , llamado opérculo, dentro del canal cervical. Este proporciona un sello protector para el útero contra la entrada de patógenos y contra la fuga de fluidos uterinos. También se sabe que el tapón mucoso tiene propiedades antibacterianas. Este tapón se libera a medida que el cuello uterino se dilata, ya sea durante la primera etapa del parto o poco antes. [29] Es visible como una secreción mucosa teñida de sangre. [30]
El cuello uterino desempeña un papel importante en el parto . A medida que el feto desciende dentro del útero en preparación para el nacimiento, la parte que se presenta , generalmente la cabeza , descansa sobre el cuello uterino y es sostenida por él. [31] A medida que avanza el trabajo de parto, el cuello uterino se vuelve más blando y corto, comienza a dilatarse y se retrae para mirar hacia la parte anterior del cuerpo. [32] El soporte que el cuello uterino proporciona a la cabeza del feto comienza a ceder cuando el útero comienza sus contracciones . Durante el parto, el cuello uterino debe dilatarse hasta un diámetro de más de 10 cm (3,9 pulgadas) para acomodar la cabeza del feto a medida que desciende desde el útero hasta la vagina. Al ensancharse, el cuello uterino también se acorta, un fenómeno conocido como borramiento . [31]
Junto con otros factores, las parteras y los médicos utilizan la extensión de la dilatación cervical para ayudar a la toma de decisiones durante el parto . [33] [34] Generalmente, la primera etapa activa del trabajo de parto, cuando las contracciones uterinas se vuelven fuertes y regulares, [33] comienza cuando la dilatación cervical es de más de 3 a 5 cm (1,2 a 2,0 pulgadas). [35] [36] La segunda fase del trabajo de parto comienza cuando el cuello uterino se ha dilatado a 10 cm (4 pulgadas), lo que se considera su dilatación más completa, [31] y es cuando el pujo activo y las contracciones empujan al bebé a lo largo del canal de parto que conduce al nacimiento del bebé. [34] El número de partos vaginales anteriores es un factor importante que influye en la rapidez con la que el cuello uterino puede dilatarse durante el trabajo de parto. [31] El tiempo que tarda el cuello uterino en dilatarse y borrarse es un factor utilizado en sistemas de informes como la escala de Bishop , que se utiliza para recomendar si se deben utilizar intervenciones como parto con fórceps , inducción o cesárea durante el parto. [31]
La incompetencia cervical es una afección en la que el cuello uterino se acorta debido a la dilatación y el adelgazamiento antes del embarazo. La longitud cervical corta es el predictor más fuerte de parto prematuro . [32]
Varios métodos anticonceptivos involucran el cuello uterino. Los diafragmas cervicales son dispositivos plásticos reutilizables, de borde firme, que la mujer inserta antes de la relación sexual y que cubren el cuello uterino. La presión contra las paredes de la vagina mantiene la posición del diafragma y actúa como una barrera física para evitar la entrada de esperma en el útero, impidiendo la fertilización . Los capuchones cervicales son un método similar, aunque son más pequeños y se adhieren al cuello uterino por succión. Los diafragmas y capuchones se utilizan a menudo junto con espermicidas . [37] En un año, el 12% de las mujeres que usan el diafragma sufrirán un embarazo no deseado, y con un uso óptimo, este porcentaje se reduce al 6%. [38] Las tasas de eficacia son más bajas para el capuchón, con un 18% de mujeres que sufren un embarazo no deseado, y entre el 10% y el 13% con un uso óptimo. [39] La mayoría de los tipos de píldoras que contienen solo progestágeno son eficaces como anticonceptivos porque espesan el moco cervical, lo que dificulta el paso de los espermatozoides a lo largo del canal cervical. [40] Además, a veces también pueden prevenir la ovulación. [40] Por el contrario, las píldoras anticonceptivas que contienen tanto estrógeno como progesterona, las píldoras anticonceptivas orales combinadas , funcionan principalmente previniendo la ovulación . [41] También espesan el moco cervical y adelgazan el revestimiento del útero, lo que mejora su eficacia. [41]
En 2008, el cáncer de cuello uterino fue el tercer cáncer más común en mujeres en todo el mundo, con tasas que varían geográficamente desde menos de uno a más de 50 casos por cada 100.000 mujeres. [ necesita actualización ] [42] Es una de las principales causas de muerte relacionada con el cáncer en los países pobres, donde el diagnóstico tardío que conduce a malos resultados es común. [43] La introducción de la detección sistemática ha dado como resultado menos casos de cáncer de cuello uterino (y muertes por este cáncer), sin embargo, esto ha ocurrido principalmente en los países desarrollados. La mayoría de los países en desarrollo tienen una detección limitada o nula, y el 85% de la carga mundial ocurre allí. [44]
El cáncer de cuello uterino casi siempre implica una infección por el virus del papiloma humano (VPH). [45] [46] El VPH es un virus con numerosas cepas, varias de las cuales predisponen a cambios precancerosos en el epitelio cervical, particularmente en la zona de transformación, que es el área más común donde se inicia el cáncer de cuello uterino. [47] Las vacunas contra el VPH , como Gardasil y Cervarix , reducen la incidencia del cáncer de cuello uterino, al inocular contra las cepas virales involucradas en el desarrollo del cáncer. [48]
Los cambios potencialmente precancerosos en el cuello uterino se pueden detectar mediante el cribado cervical , utilizando métodos que incluyen una prueba de Papanicolaou (también llamada frotis cervical), en la que se raspan células epiteliales de la superficie del cuello uterino y se examinan bajo un microscopio . [48] El colposcopio , un instrumento utilizado para ver una vista ampliada del cuello uterino, fue inventado en 1925. La prueba de Papanicolaou fue desarrollada por Georgios Papanikolaou en 1928. [49] Un procedimiento LEEP utilizando un asa de platino calentada para extirpar un parche de tejido cervical fue desarrollado por Aurel Babes en 1927. [50] En algunas partes del mundo desarrollado, incluido el Reino Unido, la prueba de Papanicolaou ha sido reemplazada por la citología en base líquida . [51]
Una alternativa económica, rentable y práctica en los países más pobres es la inspección visual con ácido acético (IVAA). [43] Establecer y mantener programas basados en la citología en estas regiones puede ser difícil, debido a la necesidad de personal capacitado, equipo e instalaciones y a las dificultades en el seguimiento. Con la IVAA, los resultados y el tratamiento pueden estar disponibles el mismo día. Como prueba de detección, la IVAA es comparable a la citología cervical en la identificación precisa de lesiones precancerosas. [52]
Generalmente, el resultado de la displasia se investiga más a fondo, por ejemplo, mediante una biopsia en cono , que también puede eliminar la lesión cancerosa. [48] La neoplasia intraepitelial cervical es un posible resultado de la biopsia y representa cambios displásicos que eventualmente pueden progresar a cáncer invasivo. [53] La mayoría de los casos de cáncer de cuello uterino se detectan de esta manera, sin haber causado ningún síntoma. Cuando aparecen síntomas, pueden incluir sangrado vaginal, secreción o malestar. [54]
La inflamación del cuello uterino se denomina cervicitis . Esta inflamación puede ser del endocérvix o del exocérvix. [55] Cuando se asocia con el endocérvix, se asocia con un flujo vaginal mucoso e infecciones de transmisión sexual como clamidia y gonorrea . [56] Hasta la mitad de las mujeres embarazadas que tienen una infección gonorreica del cuello uterino son asintomáticas. [57] Otras causas incluyen el crecimiento excesivo de la flora comensal de la vagina. [46] Cuando se asocia con el exocérvix, la inflamación puede ser causada por el virus del herpes simple . La inflamación a menudo se investiga mediante la visualización directa del cuello uterino con un espéculo , que puede verse blanquecino debido al exudado, y tomando un frotis de Papanicolaou y examinando las bacterias causales. Se pueden utilizar pruebas especiales para identificar bacterias particulares. Si la inflamación se debe a una bacteria, se pueden administrar antibióticos como tratamiento. [56]
La estenosis cervical es un canal cervical anormalmente estrecho, típicamente asociado con un traumatismo causado por la extracción de tejido para la investigación o el tratamiento del cáncer, o el cáncer cervical en sí. [46] [58] El dietilestilbestrol , utilizado desde 1938 hasta 1971 para prevenir el parto prematuro y el aborto espontáneo, también está fuertemente asociado con el desarrollo de estenosis cervical y otras anormalidades en las hijas de las mujeres expuestas. Otras anormalidades incluyen: adenosis vaginal , en la que el epitelio escamoso del exocérvix se vuelve columnar; cánceres como adenocarcinomas de células claras ; crestas y capuchas cervicales; y desarrollo de un cuello uterino con apariencia de cresta de gallo, [59] que es la condición en la que, como sugiere el nombre, el cuello uterino del útero tiene forma de cresta de gallo . Aproximadamente un tercio de las mujeres nacidas de madres tratadas con dietilestilbestrol (es decir, exposición en el útero) desarrollan un cuello uterino con cresta de gallo. [59]
Los pliegues o crestas agrandados del estroma cervical (tejidos fibrosos) y el epitelio constituyen un cuello uterino en cresta de gallo. [60] De manera similar, los pólipos en cresta de gallo que recubren el cuello uterino generalmente se consideran o agrupan en la misma descripción general. En sí mismo se considera una anomalía benigna ; sin embargo, su presencia suele indicar exposición al DES y, como tal, las mujeres que experimentan estas anomalías deben ser conscientes de su mayor riesgo de patologías asociadas. [61] [62] [63]
La agenesia cervical es una afección congénita poco frecuente en la que el cuello uterino no se desarrolla en absoluto, a menudo asociada con la falta simultánea de desarrollo de la vagina. [64] Existen otras anomalías cervicales congénitas, a menudo asociadas con anomalías de la vagina y el útero . El cuello uterino puede estar duplicado en situaciones como el útero bicorne y el útero didelfo . [65]
Los pólipos cervicales , que son crecimientos excesivos benignos del tejido endocervical, si están presentes, pueden causar sangrado, o puede estar presente un crecimiento excesivo benigno en el canal cervical. [46] El ectropión cervical se refiere al crecimiento excesivo horizontal del revestimiento columnar endocervical en una capa de una célula de espesor sobre el exocérvix. [56]
Los marsupiales hembras tienen úteros y cérvix pareados . [66] [67] La mayoría de las especies de mamíferos euterios (placentarios) tienen un solo cérvix y un útero único, bipartito o bicorne. Los lagomorfos , roedores, cerdos hormigueros y damanes tienen un útero dúplex y dos cérvix. [68] Los lagomorfos y los roedores comparten muchas características morfológicas y se agrupan en el clado Glires . Los osos hormigueros de la familia Myrmecophagidae son inusuales en el sentido de que carecen de un cérvix definido; se cree que han perdido la característica en lugar de otros mamíferos que desarrollan un cérvix en más de un linaje. [69] En los cerdos domésticos , el cérvix contiene una serie de cinco almohadillas entrelazadas que sostienen el pene en forma de sacacorchos del jabalí durante la cópula. [70]
La palabra cervix ( / ˈsɜːrvɪks / ) llegó al inglés del latín cervīx , donde significa "cuello", y al igual que su contraparte germánica, puede referirse no solo al cuello [ del cuerpo ] sino también a una parte estrecha análoga de un objeto. El cervix uteri (cuello del útero) es, por lo tanto, el cuello uterino, pero en inglés la palabra cervix utilizada sola generalmente se refiere a él. Por lo tanto, el adjetivo cervical puede referirse tanto al cuello (como en vértebras cervicales o ganglios linfáticos cervicales ) como al cuello uterino (como en capuchón cervical o cáncer de cuello uterino ).
El latín cervix proviene de la raíz protoindoeuropea ker- , que hace referencia a una "estructura que sobresale". Por lo tanto, la palabra cervix está lingüísticamente relacionada con la palabra inglesa "horn", la palabra persa para "cabeza" ( persa : سر sar ), la palabra griega para "cabeza" ( griego : κορυφή koruphe ), y las palabras galesa y rumana para "ciervo" ( galés : carw , rumano: cerb ). [71] [72]
El cuello uterino fue documentado en la literatura anatómica al menos en la época de Hipócrates ; el cáncer de cuello uterino fue descrito por primera vez hace más de 2000 años, con descripciones proporcionadas tanto por Hipócrates como por Areteo . [49] Sin embargo, hubo alguna variación en el sentido de la palabra entre los primeros escritores, que usaron el término para referirse tanto al cuello uterino como al orificio uterino interno. [73] El primer uso atestiguado de la palabra para referirse al cuello uterino del útero fue en 1702. [71]