La atención médica universal (también llamada cobertura sanitaria universal , cobertura universal o atención universal ) es un sistema de atención médica en el que todos los residentes de un país o región en particular tienen asegurado el acceso a la atención médica . Generalmente se organiza en torno a proporcionar servicios de salud o los medios para adquirirlos a todos los residentes o sólo a aquellos que no pueden costearlos por sí mismos, con el objetivo final de mejorar los resultados de salud. [1]
La atención sanitaria universal no implica cobertura para todos los casos y para todas las personas, sólo que todas las personas tengan acceso a la atención sanitaria cuando y donde la necesiten, sin dificultades financieras. Algunos sistemas de salud universales están financiados por el gobierno, mientras que otros se basan en el requisito de que todos los ciudadanos adquieran un seguro médico privado. La atención médica universal puede determinarse a partir de tres dimensiones críticas: quién está cubierto, qué servicios están cubiertos y qué parte del costo está cubierto. [1] La Organización Mundial de la Salud la describe como una situación en la que los ciudadanos pueden acceder a los servicios de salud sin incurrir en dificultades financieras. [2] La entonces Directora General de la OMS, Margaret Chan, describió la cobertura sanitaria universal como "el concepto más poderoso que la salud pública tiene para ofrecer", ya que unifica "servicios y los presta de manera integral e integrada". [3] Uno de los objetivos de la asistencia sanitaria universal es crear un sistema de protección que proporcione igualdad de oportunidades para que las personas disfruten del mayor nivel posible de salud. [4] Los críticos dicen que la atención sanitaria universal conduce a tiempos de espera más largos y a una atención sanitaria de peor calidad. [5]
Como parte de los Objetivos de Desarrollo Sostenible , los estados miembros de las Naciones Unidas han acordado trabajar hacia la cobertura sanitaria universal en todo el mundo para 2030. [6] [ se necesita mejor fuente ] Por lo tanto, la inclusión de la cobertura sanitaria universal (CSU) dentro de las metas de los ODS puede estar relacionada a los reiterados respaldos operados por la OMS. [7]
El primer paso hacia un sistema nacional de seguro médico se dio en Alemania en 1883, con la Ley del Seguro de Enfermedad. Los empleadores industriales tenían el mandato de proporcionar seguros contra lesiones y enfermedades a sus trabajadores con salarios bajos, y el sistema era financiado y administrado por empleados y empleadores a través de "fondos de enfermedad", que se obtenían de deducciones en los salarios de los trabajadores y de las contribuciones de los empleadores. Este modelo de seguro social de salud, denominado Modelo Bismarck en honor al canciller prusiano Otto von Bismarck , fue la primera forma de atención universal en los tiempos modernos. [11] Otros países pronto comenzaron a seguir su ejemplo. En el Reino Unido , la Ley de Seguro Nacional de 1911 proporcionó cobertura para la atención primaria (pero no la atención especializada ni hospitalaria) para los asalariados, cubriendo aproximadamente un tercio de la población. El Imperio Ruso estableció un sistema similar en 1912, y otros países industrializados comenzaron a seguir su ejemplo. En la década de 1930, existían sistemas similares en prácticamente toda Europa occidental y central. Japón introdujo una ley de seguro médico para empleados en 1927, que se expandió aún más en 1935 y 1940. Después de la Revolución Rusa de 1917, en 1920 se estableció en la Rusia soviética un sistema de atención médica totalmente público y centralizado. [12] [13] Sin embargo, En ese momento no era un sistema verdaderamente universal, ya que los residentes rurales no estaban cubiertos.
En Nueva Zelanda , se creó un sistema de atención médica universal en una serie de pasos, de 1938 a 1941. [14] [15] En Australia , el estado de Queensland introdujo un sistema hospitalario público gratuito en 1946.
Después de la Segunda Guerra Mundial , comenzaron a establecerse sistemas universales de atención sanitaria en todo el mundo. El 5 de julio de 1948, el Reino Unido puso en marcha su Servicio Nacional de Salud universal . La atención sanitaria universal se introdujo a continuación en los países nórdicos de Suecia (1955), [16] Islandia (1956), [17] Noruega (1956), [18] Dinamarca (1961) [19] y Finlandia (1964). [20] El seguro médico universal se introdujo en Japón en 1961, y en Canadá por etapas, comenzando con la provincia de Saskatchewan en 1962, seguida por el resto de Canadá de 1968 a 1972. [14] [21] Se creó un sistema de salud pública. introducido en Egipto tras la revolución egipcia de 1952 . En los países del bloque del Este se crearon sistemas sanitarios públicos centralizados . La Unión Soviética amplió la atención sanitaria universal a sus residentes rurales en 1969. [14] [22] Kuwait y Bahrein introdujeron sus sistemas sanitarios universales en 1950 y 1957 respectivamente (antes de la independencia). [23] Italia introdujo su Servizio Sanitario Nazionale (Servicio Nacional de Salud) en 1978. El seguro médico universal se implementó en Australia en 1975 con el Medibank , lo que condujo a la cobertura universal bajo el actual sistema Medicare a partir de 1984. [ cita necesaria ]
Desde la década de 1970 hasta la década de 2000, los países de Europa occidental comenzaron a introducir la cobertura universal, la mayoría de ellos basándose en programas de seguro médico anteriores para cubrir a toda la población. Por ejemplo, Francia se basó en su sistema nacional de seguro médico de 1928, con legislación posterior que cubría un porcentaje cada vez mayor de la población, hasta que el 1% restante de la población que no estaba asegurada recibió cobertura en 2000. [24] [25] Pagador único Se introdujeron sistemas de salud en Finlandia (1972), Portugal (1979), Chipre (1980), España (1986) e Islandia (1990). Suiza introdujo un sistema de salud universal basado en un mandato de seguro en 1994. [26] [23] Además, se introdujo la cobertura de salud universal en algunos países asiáticos , incluidos Corea del Sur (1989), Taiwán (1995), Singapur (1993), Israel (1995) y Tailandia (2001).
Tras el colapso de la Unión Soviética, Rusia mantuvo y reformó su sistema de atención médica universal, [27] al igual que otras ex repúblicas soviéticas ahora independientes y países del bloque del Este.
Más allá de la década de 1990, muchos países de América Latina , el Caribe , África y la región de Asia y el Pacífico , incluidos los países en desarrollo, tomaron medidas para que sus poblaciones tuvieran cobertura sanitaria universal, incluida China , que tiene el sistema de atención sanitaria universal más grande del mundo . 28] y el SUS de Brasil [29] que mejoró la cobertura hasta el 80% de la población. [30] India introdujo un sistema de salud universal descentralizado financiado por los contribuyentes, así como seguros de salud públicos y privados integrales que ayudaron a reducir drásticamente las tasas de mortalidad y mejoraron dramáticamente la infraestructura de atención de salud en todo el país. [31] Un estudio de 2012 examinó los avances realizados por estos países, centrándose en nueve en particular: Ghana , Ruanda , Nigeria , Malí , Kenia , Indonesia , Filipinas y Vietnam . [32] [33]
Actualmente, la mayoría de los países industrializados y muchos países en desarrollo operan alguna forma de atención médica financiada con fondos públicos cuyo objetivo es la cobertura universal. Según la Academia Nacional de Medicina y otros, Estados Unidos es la única nación rica e industrializada que no brinda atención médica universal. Las únicas formas de atención médica proporcionada por el gobierno disponibles son Medicare (para pacientes ancianos y personas con discapacidades), Medicaid (para personas de bajos ingresos), [34] [35] el Sistema de Salud Militar (militares activos, de reserva y retirados). personal y dependientes) y el Servicio de Salud Indígena (miembros de tribus nativas americanas reconocidas a nivel federal).



La atención sanitaria universal en la mayoría de los países se ha logrado mediante un modelo mixto de financiación. Los ingresos tributarios generales son la principal fuente de financiación, pero en muchos países se complementan con cargos específicos (que pueden cobrarse al individuo o a un empleador) o con la opción de pagos privados (mediante seguros directos u opcionales) por servicios más allá de los previstos. cubiertos por el sistema público. Casi todos los sistemas europeos se financian mediante una combinación de contribuciones públicas y privadas. [38] La mayoría de los sistemas universales de atención sanitaria se financian principalmente con ingresos fiscales (como en Portugal , [38] India , España, Dinamarca y Suecia). Algunas naciones, como Alemania, Francia [39] y Japón, [40] emplean un sistema de pagadores múltiples en el que la atención médica se financia con contribuciones públicas y privadas. Sin embargo, gran parte de la financiación no gubernamental proviene de contribuciones de empleadores y empleados a fondos de enfermedad regulados sin fines de lucro . Las contribuciones son obligatorias y están definidas según la ley. También se hace una distinción entre financiación sanitaria municipal y nacional. Por ejemplo, un modelo es que la mayor parte de la atención médica es financiada por el municipio, la atención médica especializada es brindada y posiblemente financiada por una entidad más grande, como una junta de cooperación municipal o el estado, y los medicamentos son pagados por un estado. agencia. Un artículo de Sherry A. Glied de la Universidad de Columbia encontró que los sistemas universales de atención médica son modestamente redistributivos y que la progresividad del financiamiento de la atención médica tiene implicaciones limitadas para la desigualdad general de ingresos . [41]
Esto generalmente se aplica mediante legislación que exige que los residentes compren un seguro, pero a veces el gobierno proporciona el seguro. A veces se puede elegir entre múltiples fondos públicos y privados que proporcionen un servicio estándar (como en Alemania) o, a veces, solo un fondo público (como en las provincias canadienses). La asistencia sanitaria en Suiza se basa en un seguro obligatorio. [42] [43]
En algunos países europeos donde coexisten el seguro privado y la atención sanitaria universal, como Alemania, Bélgica y los Países Bajos, el problema de la selección adversa se supera utilizando un fondo común de compensación de riesgos para igualar, en la medida de lo posible, los riesgos entre los fondos. Por lo tanto, un fondo con una población predominantemente joven y saludable tiene que contribuir a un fondo común de compensación y un fondo con una población mayor y predominantemente menos saludable recibiría fondos del fondo común. De esta manera, los fondos de enfermedad compiten en precio y no hay ninguna ventaja en eliminar a las personas con mayores riesgos porque se les compensa mediante pagos de capitación ajustados al riesgo. A los fondos no se les permite elegir a sus asegurados ni negarles cobertura, pero compiten principalmente en precio y servicio. En algunos países, el nivel de cobertura básico lo establece el gobierno y no puede modificarse. [44]
La República de Irlanda tuvo en un momento un sistema de "calificación comunitaria" de VHI , que en la práctica era un pagador único o un fondo común de riesgo. Posteriormente, el gobierno abrió VHI a la competencia, pero sin un fondo de compensación. Esto dio lugar a que las compañías de seguros extranjeras entraran en el mercado irlandés y ofrecieran seguros médicos mucho menos costosos a segmentos relativamente sanos del mercado, que luego obtuvieron mayores beneficios a expensas de VHI. Posteriormente, el gobierno reintrodujo la calificación comunitaria mediante un acuerdo de agrupación y al menos una de las principales compañías de seguros, BUPA, se retiró del mercado irlandés. [ cita necesaria ]
En Polonia, las personas están obligadas a pagar un porcentaje del salario mensual medio al Estado, incluso si están cubiertas por un seguro privado. [45] Las personas que trabajan bajo un contrato de trabajo pagan un porcentaje de su salario, mientras que los empresarios pagan una tarifa fija, basada en el salario nacional promedio. Los desempleados están asegurados por la oficina de trabajo.
Entre las posibles soluciones propuestas por los economistas se encuentran los sistemas de pagador único, así como otros métodos para garantizar que el seguro médico sea universal, como exigir que todos los ciudadanos compren un seguro o limitar la capacidad de las compañías de seguros para negar seguros a individuos o variar los precios. entre individuos. [46] [47]
La atención médica de pagador único es un sistema en el que el gobierno, en lugar de las aseguradoras privadas, paga todos los costos de la atención médica . [48] Los sistemas de pagador único pueden contratar servicios de salud de organizaciones privadas, o poseer y emplear recursos y personal de salud (como era el caso en Inglaterra antes de la introducción de la Ley de Atención Sanitaria y Social ). En algunos casos, como Italia y España, ambas realidades pueden existir al mismo tiempo. [11] Por lo tanto, "pagador único" describe únicamente el mecanismo de financiación y se refiere a la atención sanitaria financiada por un único organismo público a partir de un fondo único y no especifica el tipo de prestación ni para quién trabajan los médicos. Aunque el titular del fondo suele ser el Estado, algunas formas de pagador único utilizan un sistema mixto público-privado. [ cita necesaria ]
En la financiación basada en impuestos, los individuos contribuyen a la prestación de servicios de salud a través de diversos impuestos. Por lo general, estos se agrupan entre toda la población, a menos que los gobiernos locales recauden y retengan ingresos tributarios. Algunos países (en particular España , el Reino Unido , Irlanda , Nueva Zelanda , Italia , Brasil , Portugal , India y los países nórdicos ) optan por financiar la atención sanitaria pública directamente únicamente con impuestos. Otros países con sistemas basados en seguros cubren efectivamente el costo de asegurar a quienes no pueden asegurarse a través de acuerdos de seguridad social financiados con impuestos, ya sea pagando directamente sus facturas médicas o pagando las primas de seguro de los afectados. [ cita necesaria ]
En un sistema de seguro social de salud, las contribuciones de los trabajadores, los autónomos, las empresas y los gobiernos se agrupan en fondos únicos o múltiples de forma obligatoria. Esto se basa en la combinación de riesgos . [49] El modelo de seguro social de salud también se conoce como modelo Bismarck , en honor al canciller Otto von Bismarck , quien introdujo el primer sistema universal de atención médica en Alemania en el siglo XIX. [50] Los fondos suelen contratar una combinación de proveedores públicos y privados para la prestación de un paquete de beneficios específico. La atención preventiva y de salud pública podrá ser proporcionada por estos fondos o responsabilidad exclusiva del Ministerio de Salud. Dentro del seguro social de enfermedad, una serie de funciones pueden ser ejecutadas por cajas de enfermedad paraestatales o no gubernamentales o, en algunos casos, por compañías privadas de seguros de salud. El seguro social de enfermedad se utiliza en varios países de Europa occidental y cada vez más en Europa del Este, así como en Israel y Japón. [51]
En el seguro médico privado, las primas las pagan directamente los empleadores, las asociaciones, los individuos y las familias a las compañías de seguros, que agrupan los riesgos entre sus miembros. El seguro privado incluye pólizas vendidas por empresas comerciales con fines de lucro, compañías sin fines de lucro y aseguradoras de salud comunitarias. Generalmente, el seguro privado es voluntario, a diferencia de los programas de seguro social, que tienden a ser obligatorios. [52]
En algunos países con cobertura universal, los seguros privados a menudo excluyen ciertas condiciones de salud que son costosas y el sistema estatal de atención médica puede brindar cobertura. Por ejemplo, en el Reino Unido, uno de los mayores proveedores privados de atención médica es BUPA , que tiene una larga lista de exclusiones generales incluso en su póliza de mayor cobertura, [53] la mayoría de las cuales son brindadas de manera rutinaria por el Servicio Nacional de Salud . En los Países Bajos, que ha regulado la competencia en su principal sistema de seguros (pero está sujeto a un límite presupuestario), las aseguradoras deben cubrir un paquete básico para todos los afiliados, pero pueden elegir qué servicios adicionales ofrecen en planes complementarios; que la mayoría de la gente posee [ cita necesaria ] .
La Comisión de Planificación de la India también ha sugerido que el país debería adoptar seguros para lograr la cobertura sanitaria universal. [54] Los ingresos fiscales generales se utilizan actualmente para satisfacer las necesidades sanitarias esenciales de todas las personas.
Una forma particular de seguro médico privado que ha surgido a menudo, si los mecanismos de protección contra riesgos financieros tienen sólo un impacto limitado, es el seguro médico comunitario. [55] Los miembros individuales de una comunidad específica pagan a un fondo de salud colectivo al que pueden recurrir cuando necesitan atención médica. Las contribuciones no están relacionadas con el riesgo y, en general, existe un alto nivel de participación de la comunidad en la ejecución de estos planes. Los seguros de salud comunitarios generalmente solo desempeñan un papel limitado a la hora de ayudar a los países a avanzar hacia la cobertura sanitaria universal. Los desafíos incluyen el acceso desigual por parte de los más pobres [56] y la utilización de los servicios de salud por parte de los miembros generalmente aumenta después de la inscripción. [55]
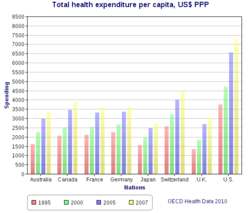
Los sistemas universales de atención de salud varían según el grado de participación del gobierno en la prestación de atención o seguro médico. En algunos países, como Canadá, el Reino Unido, Italia, Australia y los países nórdicos, el gobierno tiene un alto grado de participación en la puesta en marcha o prestación de servicios de atención médica y el acceso se basa en los derechos de residencia, no en la compra de seguro. Otros tienen un sistema de prestación mucho más pluralista, basado en la salud obligatoria con tasas de seguro contributivo relacionadas con los salarios o los ingresos y generalmente financiado por empleadores y beneficiarios de manera conjunta. [ cita necesaria ]
A veces, los fondos de salud se derivan de una combinación de primas de seguros, contribuciones obligatorias relacionadas con los salarios de los empleados o empleadores a fondos de enfermedad regulados y de impuestos gubernamentales. Estos sistemas basados en seguros tienden a reembolsar a los proveedores médicos públicos o privados, a menudo a tarifas muy reguladas, a través de aseguradoras médicas mutuas o públicas. Unos pocos países, como los Países Bajos y Suiza, operan a través de aseguradoras privadas pero fuertemente reguladas, a las que no se les permite obtener ganancias del elemento obligatorio del seguro, pero sí pueden beneficiarse vendiendo seguros complementarios. [ cita necesaria ]
La atención sanitaria universal es un concepto amplio que se ha implementado de varias maneras. El denominador común de todos estos programas es alguna forma de acción gubernamental destinada a ampliar el acceso a la atención de salud lo más ampliamente posible y establecer estándares mínimos. La mayoría implementa la atención sanitaria universal a través de legislación, regulación e impuestos. La legislación y los reglamentos determinan qué atención se debe brindar, a quién y sobre qué base. Por lo general, algunos costos corren a cargo del paciente en el momento del consumo, pero la mayor parte de los costos provienen de una combinación de seguro obligatorio e ingresos fiscales. Algunos programas se financian íntegramente con ingresos fiscales. En otros, los ingresos tributarios se utilizan para financiar seguros para los más pobres o para quienes necesitan atención crónica a largo plazo.
Un concepto fundamental en la prestación de atención sanitaria universal es el de atención sanitaria a la población. Esta es una forma de organizar la prestación y asignación de recursos de atención médica (y potencialmente atención social) en función de poblaciones en una geografía determinada con una necesidad común (como asma , final de la vida , atención de urgencia ). En lugar de centrarse en instituciones como hospitales, atención primaria, atención comunitaria, etc., el sistema se centra en la población con un interés común en su conjunto. Esto incluye a las personas que actualmente reciben tratamiento y a aquellas que no lo están pero deberían recibirlo (es decir, donde hay inequidad en salud ). Este enfoque fomenta la atención integrada y un uso más eficaz de los recursos. [57]
La Oficina Nacional de Auditoría del Reino Unido publicó en 2003 una comparación internacional de diez sistemas de atención de salud diferentes en diez países desarrollados, nueve sistemas universales frente a un sistema no universal (Estados Unidos), y sus costos relativos y resultados de salud clave. [58] La Organización Mundial de la Salud publicó en 2004 una comparación internacional más amplia de 16 países, cada uno con atención sanitaria universal . [59] En algunos casos, la participación gubernamental también incluye la gestión directa del sistema de atención sanitaria , pero muchos países utilizan servicios mixtos. sistemas público-privados para ofrecer atención sanitaria universal.
El informe de 2023 de la OMS y el Banco Mundial indica que el avance hacia la Cobertura Universal de Salud (CSU) para el año 2030 no ha progresado desde 2015. El Índice de Cobertura de Servicios (ICS) de la CSU se ha mantenido constante en una puntuación de 68 de 2019 a 2021. Se informa que los gastos de bolsillo catastróficos en salud han afectado a más de mil millones de personas en todo el mundo. Además, en el año 2019, se descubrió que 2 mil millones de personas experimentaron dificultades financieras debido a gastos de salud, con disparidades significativas y persistentes en la cobertura. El informe sugiere varias estrategias para mitigar estos desafíos: pide la aceleración de los servicios de salud esenciales, una atención sostenida a la gestión de enfermedades infecciosas, la mejora de la fuerza laboral y la infraestructura de salud, la eliminación de las barreras financieras a la atención, un aumento de los servicios prepagos y mancomunados. financiación de la salud, iniciativas de políticas para reducir los gastos directos, un enfoque en la atención primaria de salud para reforzar los sistemas de salud en general y el fortalecimiento de los esfuerzos de colaboración para lograr la cobertura universal de salud. Estas medidas tienen como objetivo aumentar la cobertura de los servicios de salud en 477 millones de personas más para el año 2023 y continuar avanzando para cubrir a mil millones de personas adicionales para la fecha límite de 2030. [60] [61]
Los críticos de la asistencia sanitaria universal dicen que conduce a tiempos de espera más largos y a una disminución de la calidad de la asistencia sanitaria. [5] Los críticos de la implementación de la atención médica universal en los Estados Unidos dicen que requeriría que las personas sanas pagaran por la atención médica de las personas no saludables, lo que, según dicen, va en contra de los valores estadounidenses de elección individual y responsabilidad personal; aumentaría los gastos en atención médica debido al alto costo de implementación que supuestamente el gobierno de Estados Unidos no puede pagar; y representa una extralimitación innecesaria del gobierno en las vidas de los ciudadanos estadounidenses, la atención médica, la industria de seguros médicos y los derechos de los empleadores a elegir qué cobertura médica quieren ofrecer a sus empleados. [5]
La mayoría de los estudios contemporáneos postulan que un sistema de salud universal de pagador único beneficiaría a Estados Unidos. Según un estudio de 2020 publicado en The Lancet , la propuesta Ley de Medicare para Todos salvaría 68.000 vidas y 450.000 millones de dólares en gastos nacionales de atención sanitaria al año. [62] Un estudio de 2022 publicado en PNAS encontró que un sistema de salud universal de pagador único habría salvado 212.000 vidas y evitado más de $100 mil millones en costos médicos durante la pandemia de COVID-19 en los Estados Unidos solo en 2020. [63]
{{cite journal}}: Citar diario requiere |journal=( ayuda )A lo largo de la Segunda Guerra Mundial se debatió periódicamente sobre el seguro médico universal y completo, y en 1946 se votó un proyecto de ley de este tipo en el Parlamento. Por razones financieras y de otra índole, su promulgación se retrasó hasta 1955, momento en el que la cobertura se amplió para incluir también los medicamentos y la indemnización por enfermedad.
Desde el 2 de julio de 1956, toda la población de Noruega está incluida en el programa de seguro nacional de salud obligatorio.