La hiperplasia suprarrenal congénita ( CAH ) es un grupo de trastornos autosómicos recesivos caracterizados por una alteración de la síntesis de cortisol . [1] [2] Resulta de la deficiencia de una de las cinco enzimas necesarias para la síntesis de cortisol en la corteza suprarrenal . [3] La mayoría de estos trastornos implican una producción excesiva o deficiente de hormonas como glucocorticoides , mineralocorticoides o esteroides sexuales , [4] [2] y pueden alterar el desarrollo de las características sexuales primarias o secundarias en algunos bebés , niños o adultos afectados. [5] Es uno de los trastornos autosómicos recesivos más comunes en humanos. [6] [7] [8]
La CAH puede ocurrir de varias formas. La presentación clínica de cada forma es diferente y depende en gran medida del defecto enzimático subyacente, la retención de sus precursores y los productos deficientes. [9] Las formas clásicas aparecen en la infancia y las formas no clásicas aparecen al final de la niñez. La presentación en pacientes con CAH clásica se puede subdividir en tres formas: pérdida de sal, virilización simple y no clásica (NC), dependiendo de si hay deficiencia de mineralocorticoides o no, respectivamente. [10] [11] [12] Sin embargo, esta subtipificación a menudo no tiene significado clínico porque todos los pacientes pierden sal en algún grado y las presentaciones clínicas pueden superponerse. [13]
En el 75% de los casos de deficiencia enzimática grave, la producción insuficiente de aldosterona puede provocar pérdida de sal, retraso del crecimiento y hipovolemia y shock potencialmente mortales. Un diagnóstico omitido de CAH por pérdida de sal se relaciona con un mayor riesgo de morbilidad y muerte neonatal temprana. [2]
La característica principal de la CAH en hembras recién nacidas es el desarrollo anormal de los genitales externos, que presenta diversos grados de virilización . Según las guías de práctica clínica, en los recién nacidos con gónadas bilaterales inaccesibles se debe considerar la evaluación de CAH. Si no se puede identificar y tratar la CAH virilizante, tanto los niños como las niñas pueden sufrir un rápido crecimiento posnatal y virilización. [2]
Además de las formas de CAH con pérdida de sal y virilización simple diagnosticadas en la infancia, existe una forma leve o "no clásica", que se caracteriza por diversos grados de exceso de andrógenos postnatal, pero que a veces es asintomática. [14] La forma no clásica puede notarse en la última infancia y puede provocar signos de hiperandrogenismo, como crecimiento acelerado, acné , hirsutismo, pubarquia prematura, irregularidades menstruales, [14] y síndrome de ovario poliquístico secundario . [15] En los hombres adultos, la calvicie temprana [14] y la infertilidad pueden sugerir el diagnóstico. La forma no clásica se caracteriza por un deterioro subclínico leve de la síntesis de cortisol [14] y la concentración sérica de cortisol suele ser normal. [14]
Los síntomas de la CAH varían según la forma de CAH y el sexo del paciente. Los síntomas pueden incluir:
Debido a mineralocorticoides inadecuados : [ cita necesaria ]
Por exceso de andrógenos:
Debido a una cantidad insuficiente de andrógenos y estrógenos: [ cita necesaria ]
La CAH resulta de mutaciones de genes de enzimas que median los pasos bioquímicos de producción de mineralocorticoides , glucocorticoides o esteroides sexuales a partir del colesterol por las glándulas suprarrenales ( esteroidogénesis ). [20]
Cada forma de CAH está asociada con un gen defectuoso específico. El tipo más común (95% de los casos) [2] [11] involucra el gen de la 21-hidroxilasa , que se encuentra en 6p21.3 como parte del complejo HLA; La deficiencia de 21-hidroxilasa resulta de una mutación única con dos copias casi homólogas en serie que consisten en un gen activo ( CYP21A2 ) y un pseudogén inactivo ( CYP21A1P ). [21] [22] [23] Los alelos mutantes resultan de la recombinación entre los genes activos y pseudogenes (conversión de genes). [24] Aproximadamente el 5% de los casos de CAH se deben a defectos en el gen que codifica la 11β-hidroxilasa y la consiguiente deficiencia de 11β-hidroxilasa . Otras formas más raras de CAH son causadas por mutaciones en genes, incluidos HSD3B2 (3β-hidroxiesteroide deshidrogenasa 2), CYP17A1 (17α-hidroxilasa/17,20-liasa), [25] CYP11A1 (P450scc; enzima de escisión de la cadena lateral del colesterol ), STAR ( proteína reguladora aguda esteroidogénica ; StAR), CYB5A ( citocromo b 5 ) y CYPOR ( citocromo P450 oxidorreductasa ; POR). [ cita necesaria ]
Una mayor variabilidad se introduce por el grado de ineficiencia enzimática producida por los alelos específicos que tiene cada paciente. Algunos alelos provocan grados más graves de ineficiencia enzimática. En general, grados severos de ineficiencia producen cambios en el feto y problemas en la vida prenatal o perinatal. Los grados más leves de ineficiencia generalmente se asocian con efectos excesivos o deficientes de las hormonas sexuales en la niñez o la adolescencia, mientras que las formas más leves de CAH interfieren con la ovulación y la fertilidad en los adultos. [ cita necesaria ]
Las niñas con CAH clásica tienen genitales ambiguos debido a la exposición a altas concentraciones de andrógenos en el útero . [26] La CAH debida a deficiencia de 21-hidroxilasa es la causa más común de genitales ambiguos en niñas genotípicamente normales (46XX). Las mujeres menos afectadas pueden presentar pubarquia temprana . Las mujeres jóvenes pueden presentar síntomas del síndrome de ovario poliquístico ( oligomenorrea , ovarios poliquísticos, hirsutismo ). [ cita médica necesaria ]
Los hombres con CAH clásica generalmente no presentan signos de CAH al nacer. Algunos pueden presentar hiperpigmentación , debido a la cosecreción con la hormona estimulante de los melanocitos, y posible agrandamiento del pene. La edad de diagnóstico de los hombres con CAH varía y depende de la gravedad de la deficiencia de aldosterona . Los niños con enfermedad por pérdida de sal presentan tempranamente síntomas de hiponatremia e hipovolemia . Los niños con enfermedad no perdedora de sal presentan más tarde signos de virilización. [24]
En formas más raras de CAH, los hombres están submasculinizados [27] y las mujeres generalmente no presentan signos ni síntomas al nacer. [ cita médica necesaria ]
El análisis genético puede ser útil para confirmar el diagnóstico de CAH, pero no es necesario si existen hallazgos clínicos y de laboratorio clásicos.
En la deficiencia clásica de 21-hidroxilasa, los estudios de laboratorio mostrarán:
La deficiencia clásica de 21-hidroxilasa generalmente causa niveles sanguíneos de 17α-hidroxiprogesterona >242 nmol/L. [ cita médica necesaria ] (A modo de comparación, un bebé nacido a término a los tres días de edad debe tener <3 nmol/L. Muchos programas de detección neonatal tienen rangos de referencia específicos según el peso y la edad gestacional porque se pueden observar niveles altos en bebés prematuros sin CAH.) Las pacientes que pierden sal tienden a tener niveles más altos de 17α-hidroxiprogesterona que los pacientes que no pierden sal. En casos leves, es posible que la 17α-hidroxiprogesterona no esté elevada en una muestra de sangre aleatoria particular, pero aumentará durante una prueba de estimulación con corticotropina .
El cortisol es una hormona esteroide suprarrenal necesaria para la función endocrina normal. La producción comienza en el segundo mes de vida fetal. La producción deficiente de cortisol es una característica distintiva de la mayoría de las formas de CAH. La producción ineficiente de cortisol da como resultado niveles crecientes de ACTH , porque el cortisol se retroalimenta para inhibir la producción de ACTH, por lo que la pérdida de cortisol resulta en un aumento de ACTH. [28] Este aumento de la estimulación de ACTH induce un crecimiento excesivo ( hiperplasia ) e hiperactividad de las células productoras de esteroides de la corteza suprarrenal. Los defectos que causan la hiperplasia suprarrenal son congénitos (es decir, están presentes al nacer).
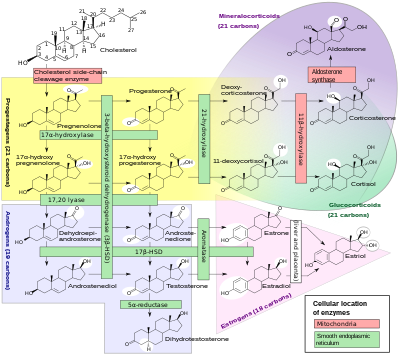
La deficiencia de cortisol en la CAH suele ser parcial y no es el problema más grave para una persona afectada. La síntesis de cortisol comparte pasos con la síntesis de mineralocorticoides como la aldosterona, andrógenos como la testosterona y estrógenos como el estradiol . La producción excesiva o deficiente resultante de estas tres clases de hormonas produce los problemas más importantes para las personas con CAH. Las ineficiencias enzimáticas específicas se asocian con patrones característicos de producción excesiva o insuficiente de mineralocorticoides o esteroides sexuales.
Desde la década de 1960, la mayoría de los endocrinólogos se refieren a las formas de CAH con los nombres tradicionales de la columna de la izquierda, que generalmente corresponden a la actividad enzimática deficiente. A medida que se identificaron las estructuras y genes exactos de las enzimas en la década de 1980, se descubrió que la mayoría de las enzimas eran citocromo P450 oxidasas y se les cambió el nombre para reflejar esto. En algunos casos, se encontró que más de una enzima participaba en una reacción y, en otros casos, una sola enzima mediaba en más de una reacción. También se encontraron variaciones en diferentes tejidos y especies de mamíferos.
En todas sus formas, la hiperplasia suprarrenal congénita debida a la deficiencia de 21-hidroxilasa representa aproximadamente el 95% de los casos diagnosticados de CAH. [2] A menos que se mencione otra enzima específica, "CAH" en casi todos los contextos se refiere a la deficiencia de 21-hidroxilasa. (Los términos "CAH con pérdida de sal" y "CAH virilizante simple" generalmente se refieren a subtipos de esta afección). La CAH debida a deficiencias de enzimas distintas de la 21-hidroxilasa presenta muchos de los mismos desafíos de manejo, como la deficiencia de 21-hidroxilasa, pero algunos implican exceso de mineralocorticoides o deficiencia de esteroides sexuales.
Actualmente, en los Estados Unidos y en más de 40 países, a cada niño que nace se le realiza una prueba de detección de 21-hidroxilasa CAH al nacer. Esta prueba detecta niveles elevados de 17α-hidroxiprogesterona (17-OHP). La detección de niveles elevados de 17-OHP permite la detección temprana de CAH. Los recién nacidos detectados a tiempo pueden recibir medicamentos y vivir una vida relativamente normal. [ cita necesaria ]
Sin embargo, el proceso de detección se caracteriza por una alta tasa de falsos positivos. En un estudio, [30] la detección de CAH tuvo el valor predictivo positivo más bajo (111 casos verdaderos positivos entre 20.647 resultados de detección anormales en un período de 2 años, o 0,53 %, en comparación con el 6,36 % para la deficiencia de biotinidasa, el 1,84 % para la hipocongénita -tiroidismo, 0,56% para galactosemia clásica y 2,9% para fenilcetonuria). Según esta estimación, 200 recién nacidos no afectados requirieron seguimiento clínico y de laboratorio por cada caso real de CAH. [ se necesita fuente no primaria ]
En 2020, Wael AbdAlmageed del Instituto de Ciencias de la Información de la USC y Mimi Kim de la Facultad de Medicina Keck de la USC dirigieron un estudio conjunto en el que utilizaron tecnología de aprendizaje profundo para analizar la morfología y las características faciales de los pacientes con CAH en comparación con el control. En este estudio transversal [31] de 102 pacientes con CAH y 144 participantes de control, los métodos de aprendizaje profundo lograron un área media bajo la curva característica operativa del receptor del 92% para predecir CAH a partir de imágenes faciales. Los rasgos faciales distinguían a los pacientes con CAH de los controles, y los análisis de las regiones faciales encontraron que la nariz y la parte superior de la cara eran los que más contribuían. Los hallazgos sugieren que las características morfológicas faciales, analizadas mediante técnicas de redes neuronales profundas, pueden usarse como biomarcador fenotípico para predecir la CAH.
Dado que las manifestaciones clínicas de cada forma de CAH son únicas y dependen en gran medida de los defectos enzimáticos subyacentes, su retención de precursores y productos defectuosos, el objetivo terapéutico de la CAH es reponer la cantidad insuficiente de hormonas suprarrenales y suprimir el exceso de precursores. [9]
El tratamiento de todas las formas de CAH puede incluir cualquiera de:
Si la CAH es causada por una deficiencia de la enzima 21-hidroxilasa, entonces el tratamiento tiene como objetivo normalizar los niveles de androstenediona, pero la normalización de 17α-hidroxiprogesterona es un signo de tratamiento excesivo. [32] El tratamiento se puede controlar midiendo los niveles de androstenediona y 17α-hidroxiprogesterona en sangre o saliva [32] .
La incidencia varía étnicamente . En Estados Unidos, la hiperplasia suprarrenal congénita en su forma clásica es particularmente común entre los nativos americanos y los yupik inuit (incidencia 1 ⁄ 280 ). Entre los caucásicos estadounidenses, la incidencia de la forma clásica es de aproximadamente 1 ⁄ 15 000 ). [24]
El tratamiento continuo y el bienestar se ven reforzados por la educación y el seguimiento. [33]
Un anatomista italiano, Luigi De Crecchio (1832-1894) proporcionó la descripción más antigua conocida de un caso de probable CAH.
Propongo en esta narrativa que a veces es extremadamente difícil e incluso imposible determinar el sexo durante la vida. En una de las salas anatómicas del hospital..., llegó a finales de enero un cadáver que en vida era el cuerpo de un tal José Marzo... La fisonomía general era decididamente masculina en todos los aspectos. No había curvas femeninas en el cuerpo. Había una espesa barba. Había cierta delicadeza de estructura con músculos poco desarrollados... La distribución del vello púbico era típica del varón. Quizás las extremidades inferiores eran algo delicadas, parecidas a las femeninas, y estaban cubiertas de pelo... El pene estaba curvado hacia atrás y medía 6 cm, o al estirarlo, 10 cm. La corona medía 3 cm de largo y 8 cm de circunferencia. Había un prepucio amplio . Había hipospadias de primer grado ... Había dos pliegues de piel que salían de la parte superior del pene y lo rodeaban a cada lado. Estos estaban algo sueltos y se parecían a los labios mayores .
De Crecchio luego describió los órganos internos, que incluían una vagina , un útero , unas trompas de Falopio y unos ovarios normales .
Era de la mayor importancia determinar los hábitos, tendencias, pasiones y carácter general de este individuo... Estaba decidido a conseguir una historia lo más completa posible, decidido a llegar a la base de los hechos y evitar exageraciones indebidas. lo cual estuvo muy presente en la conversación de muchas de las personas presentes en el momento de la disección.
Entrevistó a muchas personas y se convenció de que Joseph Marzo "se comportaba en el ámbito sexual exclusivamente como un varón", hasta el punto de contraer la " enfermedad francesa " en dos ocasiones. La causa de la muerte fue otra más de una serie de episodios de vómitos y diarrea. [34]
Este relato fue traducido por Alfred Bongiovanni de De Crecchio (" Sopra un caso di apparenzi virili in una donna " . Morgagni 7:154–188, 1865) en 1963 para un artículo en The New England Journal of Medicine .
La asociación de los efectos excesivos de los esteroides sexuales con enfermedades de la corteza suprarrenal se reconoce desde hace más de un siglo. El término "síndrome adrenogenital" se aplicó tanto a los tumores productores de esteroides sexuales como a las formas graves de CAH durante gran parte del siglo XX, antes de que se comprendieran algunas de las formas de CAH. Hiperplasia suprarrenal congénita, que también data de la primera mitad del siglo, se ha convertido en el término preferido para reducir la ambigüedad y enfatizar la fisiopatología subyacente de los trastornos.
Gran parte de la comprensión y el tratamiento modernos de la CAH provienen de investigaciones realizadas en la Facultad de Medicina Johns Hopkins en Baltimore a mediados del siglo XX. Lawson Wilkins , "fundador" de la endocrinología pediátrica , descubrió una fisiopatología aparentemente paradójica: que la hiperplasia y la sobreproducción de andrógenos suprarrenales eran el resultado de una capacidad deteriorada para producir cortisol. Informó sobre el uso de extractos de la corteza suprarrenal para tratar a niños con CAH en 1950. La cirugía reconstructiva genital también fue pionera en Hopkins. Después de la aplicación del cariotipo a la CAH y otros trastornos intersexuales en la década de 1950, John Money , JL Hampson y JG Hampson persuadieron tanto a la comunidad científica como al público [ cita requerida ] de que la asignación de sexo no debería basarse en ningún criterio biológico único, y el género La identidad se aprende en gran medida y no tiene una relación simple con los cromosomas o las hormonas. Consulte Intersex para conocer una historia más completa, incluidas las controversias recientes sobre la cirugía reconstructiva.
La hidrocortisona , la fludrocortisona y la prednisona estaban disponibles a finales de los años cincuenta. En 1980, todos los esteroides relevantes podían medirse en sangre en laboratorios de referencia para la atención de los pacientes. En 1990, se habían identificado casi todos los genes y enzimas específicos. Sin embargo, en la última década se han producido una serie de nuevos avances, discutidos más ampliamente en la hiperplasia suprarrenal congénita debida a la deficiencia de 21-hidroxilasa :
Las personas notables con CAH incluyen:
{{cite book}}: Mantenimiento CS1: falta el editor de la ubicación ( enlace ){{cite journal}}: Mantenimiento CS1: posdata ( enlace )