La terapia hormonal transgénero , también llamada terapia de reemplazo hormonal ( TRH ) o terapia hormonal de afirmación de género ( GAHT ), es una forma de terapia hormonal en la que se administran hormonas sexuales y otros medicamentos hormonales a personas transgénero o de género no conforme con el propósito de conocer más de cerca alinear sus características sexuales secundarias con su identidad de género . Esta forma de terapia hormonal se administra en dos tipos, según si el objetivo del tratamiento es la masculinización o la feminización :
La elegibilidad para la terapia hormonal transgénero se puede concluir evaluando a un paciente para detectar disforia de género o incongruencia de género persistente, aunque muchas instituciones médicas ahora utilizan un modelo de consentimiento informado . Este modelo garantiza que los pacientes estén informados sobre el proceso del procedimiento, incluidos los posibles beneficios y riesgos, al tiempo que elimina muchas de las barreras históricas necesarias para iniciar la terapia hormonal. Varias asociaciones médicas han desarrollado pautas de tratamiento para la terapia.
Algunas personas intersexuales también pueden someterse a terapia hormonal, ya sea comenzando en la infancia para confirmar el sexo que les asignaron al nacer , o más tarde para alinear su sexo con su identidad de género. Las personas no binarias también pueden participar en terapia hormonal para lograr el equilibrio deseado de hormonas sexuales o para ayudar a alinear sus cuerpos con sus identidades de género. [1] Muchas personas transgénero obtienen terapia hormonal de un proveedor de atención médica autorizado y otras obtienen y se autoadministran hormonas .
Los requisitos formales para comenzar la terapia hormonal de afirmación de género varían ampliamente según la ubicación geográfica y la institución específica. Las hormonas que afirman el género pueden ser recetadas por una amplia gama de proveedores médicos, incluidos, entre otros, médicos de atención primaria, endocrinólogos y obstetras-ginecólogos. [2]
Históricamente, muchos centros de salud exigían una evaluación psiquiátrica y/o una carta de un terapeuta antes de comenzar la terapia. Muchos centros utilizan ahora un modelo de consentimiento informado que no requiere ninguna evaluación psiquiátrica formal de rutina, sino que se centra en reducir las barreras a la atención garantizando que una persona pueda comprender los riesgos, beneficios, alternativas, incógnitas, limitaciones y riesgos de no recibir tratamiento. [3] Algunas organizaciones de salud LGBT (en particular, el Centro de Salud Howard Brown de Chicago [4] y Planned Parenthood [5] ) abogan por este tipo de modelo de consentimiento informado.
Los Estándares de atención de la Asociación Mundial de Profesionales para la Salud Transgénero (WPATH), séptima edición, señalan que ambos enfoques de atención son apropiados. [2]
Muchas directrices e instituciones internacionales exigen que la disforia de género persistente y bien documentada sea un requisito previo para iniciar una terapia de afirmación de género. La disforia de género se refiere al malestar o angustia psicológica que un individuo puede experimentar si el sexo asignado al nacer es incongruente con la identidad de género de esa persona. [6] Los signos de disforia de género pueden incluir factores estresantes comórbidos de salud mental como depresión , ansiedad, baja autoestima y aislamiento social . [7] No todas las personas que no se ajustan al género experimentan disforia de género. [8]
Para los jóvenes transgénero, el protocolo holandés existía como una de las pautas anteriores para la terapia hormonal al retrasar la pubertad hasta los 16 años. [9] [10] La Asociación Profesional Mundial para la Salud Transgénero (WPATH) y la Sociedad Endocrina formularon posteriormente pautas que crearon una fundación. para que los proveedores de atención médica atiendan a pacientes transgénero. [11] [12] A veces también se utilizan las directrices de la UCSF . [3] Sin embargo, no existe un conjunto de directrices generalmente acordado. [13]
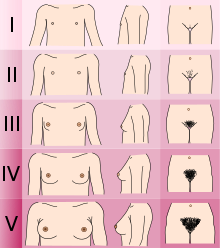
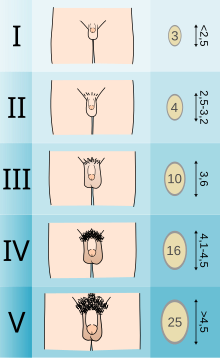
Los adolescentes que experimentan disforia de género pueden optar por someterse a una terapia hormonal supresora de la pubertad al inicio de la pubertad. Los Estándares de atención establecidos por WPATH recomiendan que las personas que siguen una terapia hormonal supresora de la pubertad esperen hasta que al menos experimenten la etapa 2 de desarrollo puberal de Tanner. [6] La etapa 2 de Tanner se define por la aparición de escaso vello púbico, desarrollo del botón mamario y/o ligero crecimiento testicular. [14] WPATH clasifica la terapia hormonal supresora de la pubertad como una intervención "totalmente reversible". Retrasar la pubertad permite a las personas tener más tiempo para explorar su identidad de género antes de decidir intervenciones más permanentes y previene los cambios físicos asociados con la pubertad. [6]
El agente supresor de la pubertad preferido tanto para los individuos asignados como hombres al nacer como para los individuos asignados como mujeres al nacer es un análogo de GnRH. [6] Este enfoque apaga temporalmente el eje hipotalámico-pituitario-gonadal (HPG) , que es responsable de la producción de hormonas (estrógeno, testosterona) que causan el desarrollo de características sexuales secundarias en la pubertad. [15]
La terapia hormonal feminizante suele ser utilizada por mujeres transgénero, que desean el desarrollo de características sexuales secundarias femeninas . Las personas que se identifican como no binarias también pueden optar por recibir un tratamiento con hormonas feminizantes para alinear mejor su cuerpo con la expresión de género deseada. [16] La terapia hormonal feminizante generalmente incluye medicamentos para suprimir la producción de testosterona e inducir la feminización . Los tipos de medicamentos incluyen estrógenos , antiandrógenos (bloqueadores de testosterona) y progestágenos . [17] Más comúnmente, un estrógeno se combina con un antiandrógeno para suprimir y bloquear la testosterona. [18] Esto permite la desmasculinización y la promoción de la feminización y el desarrollo de los senos . Los estrógenos se administran en diversas modalidades, incluidas inyección, parche transdérmico y tabletas orales. [18]
Los efectos deseados de la terapia hormonal feminizante se centran en el desarrollo de las características sexuales secundarias femeninas . Estos efectos deseados incluyen: desarrollo del tejido mamario, redistribución de la grasa corporal, disminución del vello corporal, reducción de la masa muscular y más. [18] La siguiente tabla resume algunos de los efectos de la terapia hormonal feminizante en mujeres transgénero:
La terapia hormonal masculinizante suele ser utilizada por hombres transgénero, que desean el desarrollo de características sexuales secundarias masculinas. La terapia hormonal masculinizante generalmente incluye testosterona para producir masculinización y suprimir la producción de estrógeno . [32] Las opciones de tratamiento incluyen oral , parenteral , implante subcutáneo y transdérmico ( parches , geles ). La dosificación es específica del paciente y se analiza con el médico. [33] Los métodos más comúnmente recetados son las inyecciones intramusculares y subcutáneas . Esta dosificación puede ser semanal o quincenal dependiendo de cada paciente. [ cita necesaria ]
A diferencia de la terapia hormonal feminizante, las personas que se someten a una terapia hormonal masculinizante generalmente no requieren supresión hormonal adicional, como la supresión de estrógenos. Las dosis terapéuticas de testosterona suelen ser suficientes para inhibir la producción de estrógeno hasta los niveles fisiológicos deseados. [15]
Los efectos deseados de la terapia hormonal masculinizante se centran en el desarrollo de características sexuales secundarias masculinas . Estos efectos deseados incluyen: aumento de la masa muscular, desarrollo del vello facial, voz más grave, aumento y engrosamiento del vello corporal, y más. [34]
En la literatura médica se ha demostrado que la terapia hormonal para personas transgénero es generalmente segura cuando es supervisada por un profesional médico calificado. [35] Existen riesgos potenciales con el tratamiento hormonal que se controlarán mediante exámenes de detección y pruebas de laboratorio, como el recuento sanguíneo (hemoglobina), la función renal y hepática, el azúcar en la sangre, el potasio y el colesterol. [33] [17] Tomar más medicamento del indicado puede provocar problemas de salud como mayor riesgo de cáncer, ataque cardíaco debido al espesamiento de la sangre, coágulos sanguíneos y colesterol elevado. [33] [36]
Los Estándares de atención publicados por la Asociación Mundial de Profesionales para la Salud Transgénero (WPATH) resumen muchos de los riesgos asociados con la terapia hormonal feminizante (que se describen a continuación). [6] Para obtener información más detallada sobre el perfil de seguridad de la terapia hormonal feminizante basada en estrógenos, visite la página de terapia hormonal feminizante .
Los Estándares de atención publicados por la Asociación Mundial de Profesionales para la Salud Transgénero (WPATH) resumen muchos de los riesgos asociados con la terapia hormonal masculinizante (descritos a continuación). [6] Para obtener información más detallada sobre el perfil de seguridad de la terapia hormonal masculinizante basada en testosterona, visite la página de terapia hormonal masculinizante .
La terapia hormonal transgénero puede limitar el potencial de fertilidad. [38] Si una persona transgénero decide someterse a una cirugía de reasignación de sexo , su potencial de fertilidad se pierde por completo. [39] Antes de comenzar cualquier tratamiento, las personas pueden considerar los problemas de fertilidad y la preservación de la fertilidad . Las opciones incluyen criopreservación de semen , criopreservación de ovocitos y criopreservación de tejido ovárico . [38] [39]
Un estudio presentado en ENDO 2019 (la conferencia de la Endocrine Society ) muestra que incluso después de un año de tratamiento con testosterona, un hombre transgénero puede preservar su potencial de fertilidad. [40]
Muchos proveedores utilizan el consentimiento informado , mediante el cual alguien que busca terapia hormonal puede firmar una declaración de consentimiento informado y comenzar el tratamiento sin mucha vigilancia. Para otros proveedores, la elegibilidad se determina utilizando importantes herramientas de diagnóstico como la ICD-11 o el Manual diagnóstico y estadístico de trastornos mentales (DSM) para clasificar a un paciente con disforia de género . Las condiciones psiquiátricas comúnmente pueden acompañar o presentarse de manera similar a la incongruencia de género y la disforia de género. Por esta razón, los pacientes son evaluados utilizando los criterios del DSM-5 o los criterios de la CIE-11 además de la detección de trastornos psiquiátricos. La Sociedad Endocrina exige que los médicos que diagnostican disforia de género e incongruencia de género estén capacitados en trastornos psiquiátricos con competencia en la CIE-11 y el DSM-5. El proveedor de atención médica también debe obtener una evaluación exhaustiva de la salud mental del paciente e identificar posibles factores psicosociales que puedan afectar la terapia. [41]
Los Estándares de atención de WPATH, publicados más recientemente en 2022, describen una serie de pautas que deben cumplirse antes de que a un paciente se le permita la terapia de reemplazo hormonal transgénero: [37]
Algunas organizaciones (pero menos que en el pasado) exigen que los pacientes pasen un cierto período de tiempo viviendo en el rol de género deseado antes de comenzar la terapia hormonal. Este período a veces se denomina experiencia de la vida real (RLE).
En Suecia, por ejemplo, los pacientes que buscan acceder a servicios de salud que afirmen su género primero deben someterse a evaluaciones extensas con profesionales psiquiátricos, durante las cuales deben, sin ningún tipo de transición médica, vivir exitosamente durante un año completo con su género deseado en todos los ámbitos profesionales, sociales y de salud. y asuntos personales. Se recomienda que las clínicas de género proporcionen a los pacientes pelucas y prótesis mamarias para el esfuerzo. La evaluación implica además, si es posible, reuniones con familiares y/u otras personas cercanas al paciente. A los pacientes se les puede negar atención por cualquier número de "dimensiones psicosociales", incluida su elección de trabajo o su estado civil. [42] [43]
Activistas transgénero y no conformes con el género, como Kate Bornstein , han afirmado que RLE es psicológicamente dañino y es una forma de "control de acceso", que impide efectivamente a las personas realizar la transición durante el mayor tiempo posible, si no de forma permanente. [44]
En septiembre de 2022, se publicaron los Estándares de atención para la salud de las personas transgénero y de género diverso (SOC), versión 8 de la Asociación Mundial de Profesionales para la Salud Transgénero (WPATH ), y se eliminó el requisito de RLE para todos los tratamientos de afirmación de género, incluidos los de afirmación de género. cirugía. [45]
La atención de afirmación de género es una atención de salud que afirma a las personas a vivir auténticamente en su género, sin importar el género que se les asignó al nacer o el camino que tome su afirmación (o transición) de género. Permite que cada persona busque sólo los cambios o intervenciones médicas que desea para afirmar su propia identidad de género, y la terapia hormonal ("TRH" o terapia hormonal de afirmación de género) puede ser parte de eso. [46]
Algunas personas transgénero optan por autoadministrarse medicamentos de reemplazo hormonal, a menudo porque los médicos tienen muy poca experiencia en esta área o porque no hay ningún médico disponible. Otras se autoadministran porque su médico no les receta hormonas sin una carta de aprobación de un psicoterapeuta. Muchos terapeutas requieren períodos prolongados de psicoterapia continua y/o experiencia de la vida real antes de escribir dicha carta. Debido a que muchas personas deben pagar de su bolsillo la evaluación y la atención , los costos pueden ser prohibitivos. [ cita necesaria ]
El acceso a los medicamentos puede ser deficiente incluso cuando la atención sanitaria es gratuita. En una encuesta de pacientes realizada por el Servicio Nacional de Salud del Reino Unido en 2008, el 5% de los encuestados reconoció haber recurrido a la automedicación y el 46% estaba insatisfecho con la cantidad de tiempo que llevaba recibir la terapia hormonal. El informe concluye en parte: "El NHS debe proporcionar un servicio de fácil acceso para que los pacientes vulnerables no se sientan obligados a recurrir a remedios caseros, como comprar medicamentos en línea, con todos los riesgos que eso conlleva. Los pacientes deben poder acceder a servicios profesionales". ayuda y asesoramiento para que puedan tomar decisiones informadas sobre su atención, ya sea que deseen tomar el NHS o la ruta privada sin poner en peligro su salud y, de hecho, sus vidas". [47] La autoadministración de medicamentos de reemplazo hormonal sin supervisión médica puede tener efectos y riesgos adversos para la salud. [48]
Varias empresas privadas han intentado aumentar la accesibilidad a los medicamentos de reemplazo hormonal y ayudar a las personas transgénero a superar las complejidades del acceso al tratamiento. [ cita necesaria ]