La placa dental es una biopelícula de microorganismos (principalmente bacterias , pero también hongos ) que crece en las superficies del interior de la boca . Es un depósito pegajoso e incoloro al principio, pero cuando se forma sarro , suele ser de color marrón o amarillo pálido. Se encuentra comúnmente entre los dientes, en la parte frontal de los dientes, detrás de los dientes, en las superficies de masticación, a lo largo de la línea de las encías (suprgingival) o debajo de los márgenes cervicales de la línea de las encías (subgingival). [1] La placa dental también se conoce como placa microbiana, biopelícula oral, biopelícula dental, biopelícula de placa dental o biopelícula de placa bacteriana. La placa bacteriana es una de las principales causas de caries dental y enfermedades de las encías. [1]
La progresión y acumulación de placa dental puede dar lugar a caries –la destrucción localizada de los tejidos del diente por el ácido producido a partir de la degradación bacteriana del azúcar fermentable– y a problemas periodontales como gingivitis y periodontitis ; [2] por lo tanto, es importante alterar la masa de bacterias y eliminarla. [3] El control y la eliminación de la placa se pueden lograr con un cepillado dental correcto diario o dos veces al día y el uso de ayudas interdentales como hilo dental y cepillos interdentales . [1]
La higiene bucal es importante ya que las biopelículas dentales pueden volverse ácidas y provocar la desmineralización de los dientes (también conocida como caries dental ) o endurecerse formando cálculo dental (también conocido como sarro). [4] El cálculo no se puede eliminar mediante el cepillado de dientes o con ayudas interdentales, sino únicamente mediante una limpieza profesional. [2]
La placa dental es una biopelícula que se adhiere a las superficies de los dientes, las restauraciones y los aparatos protésicos (incluidas las dentaduras postizas y los puentes ) si no se tocan. Comprender la formación, composición y características de la placa ayuda a controlarla. [5] Una película adquirida es una capa de saliva que se compone principalmente de glicoproteínas y se forma poco después de la limpieza de los dientes o la exposición de dientes nuevos. [6] Luego, las bacterias se adhieren a la capa de película, forman microcolonias y maduran en el diente, lo que puede provocar enfermedades bucales. La siguiente tabla proporciona una explicación más detallada (seis pasos) de la formación de biopelículas:
Normalmente, en la boca hay diferentes tipos de bacterias. Estas bacterias, así como los leucocitos , neutrófilos , macrófagos y linfocitos , forman parte de la cavidad bucal normal y contribuyen a la salud del individuo. [1] Aproximadamente entre el 80% y el 90% del peso de la placa es agua. Mientras que el 70% del peso seco son bacterias, el 30% restante está formado por polisacáridos y glicoproteínas. [7]
La mayor parte de los microorganismos que forman la biopelícula son Streptococcus mutans y otros anaerobios , aunque la composición precisa varía según la ubicación en la boca. Ejemplos de tales anaerobios incluyen fusobacterium y actinobacteria . [1] S. mutans y otros anaerobios son los colonizadores iniciales de la superficie del diente y desempeñan un papel importante en el establecimiento de la comunidad temprana de biopelículas. [8] Streptococcus mutans utiliza la enzima glucansucrasa para convertir la sacarosa en un polisacárido extracelular pegajoso a base de dextrano que permite que las bacterias se cohesionen y formen placa. (La sacarosa es el único azúcar que las bacterias pueden utilizar para formar este polisacárido pegajoso). [9] Todos estos microorganismos se encuentran naturalmente en la cavidad bucal y normalmente son inofensivos. Sin embargo, el hecho de no eliminar la placa con un cepillado regular permite que proliferen sin control y, por lo tanto, se acumulen en una capa gruesa que, en virtud de su metabolismo normal, puede causar diversas enfermedades dentales al huésped. Los microorganismos más cercanos a la superficie del diente suelen obtener energía fermentando la sacarosa de la dieta; durante la fermentación comienzan a producir ácidos.
La posición de equilibrio bacteriano varía en las diferentes etapas de formación. A continuación se muestra un resumen de las bacterias que pueden estar presentes durante las fases de maduración de la placa:
La placa dental se considera una biopelícula adherida a la superficie del diente. Es una comunidad microbiana meticulosamente formada, que está organizada con una estructura y función particular. [11] La placa es rica en especies, dado que se han reconocido alrededor de 1000 especies bacterianas diferentes utilizando técnicas modernas. [12]
Una superficie dental limpia sería colonizada inmediatamente por películas salivales, que actúan como adhesivo. Esto permite que las primeras bacterias (colonizadores tempranos) se adhieran al diente, luego lo colonicen y crezcan. Después de cierto crecimiento de los primeros colonizadores, la biopelícula se vuelve más compatible con otras especies de bacterias, conocidas como colonizadores tardíos. [12]
Fuente: [12]
Fuente: [12]
Fusobacterium nucleatum se encuentra entre los colonizadores tempranos y tardíos, uniéndolos.
Algunos componentes salivales son cruciales para el ecosistema de las placas, como la alfa-amilasa salival, que desempeña un papel en la unión y adhesión. [13] Las proteínas ricas en prolina (PRP) y las estaterinas también participan en la formación de placa. [12]
La biopelícula supragingival es la placa dental que se forma encima de las encías y es el primer tipo de placa que se forma después del cepillado de los dientes. Comúnmente se forma entre los dientes, en las fosas y surcos de los dientes y a lo largo de las encías. Está formado principalmente por bacterias aeróbicas, lo que significa que estas bacterias necesitan oxígeno para sobrevivir. Si la placa permanece en el diente durante un período de tiempo más largo, las bacterias anaeróbicas comienzan a crecer en esta placa. [5]

La biopelícula subgingival es una placa que se encuentra debajo de las encías. Ocurre después de la formación de la biopelícula supragingival mediante un crecimiento descendente de las bacterias desde arriba de las encías hacia abajo. Esta placa está formada principalmente por bacterias anaeróbicas, lo que significa que estas bacterias sólo sobrevivirán si no hay oxígeno. Como esta placa se adhiere a una bolsa debajo de las encías, no está expuesta al oxígeno en la boca y, por lo tanto, prosperará si no se elimina. [10]
La matriz extracelular contiene proteínas, polisacáridos de cadena larga y lípidos.
Las razones más comunes de la alteración de los ecosistemas son los factores ecológicos que se analizan en la sección de medio ambiente. Las bacterias que exhiben la plasticidad más adecuada para el cambio de ambiente dominan el ambiente dado. A menudo, esto conduce a patógenos oportunistas que pueden causar caries dental y enfermedad periodontal . Las bacterias patógenas que tienen el potencial de causar caries dentales prosperan en ambientes ácidos; aquellos que tienen el potencial de causar enfermedad periodontal prosperan en un ambiente ligeramente alcalino. [14] [ verificación fallida ]
Los anticuerpos contra los patógenos orales Campylobacter rectus , Veillonella parvula y Prevotella melaninogenica se asociaron con la hipertensión . [15]
A diferencia de otras partes del cuerpo, las superficies de los dientes son excepcionalmente duras y no se desprenden. Por lo tanto, el ambiente cálido y húmedo de la boca y la presencia de dientes crean un buen ambiente para el crecimiento y desarrollo de la placa dental. [12] Los principales factores ecológicos que contribuyen a la formación de placa son el pH , la saliva , la temperatura y las reacciones redox . [16] [17] El rango normal de pH de la saliva está entre 6 y 7 y se sabe que la biopelícula de placa florece en un pH entre 6,7 y 8,3. [18] [19] Esto indica que el entorno natural de la boca proporcionado por la saliva es ideal para el crecimiento de bacterias en la placa dental. La saliva actúa como un amortiguador , lo que ayuda a mantener el pH en la boca entre 6 y 7. [16] Además de actuar como un amortiguador, la saliva y el líquido crevicular gingival contienen nutrientes primarios que incluyen aminoácidos, proteínas y glicoproteínas. Esto alimenta a las bacterias involucradas en la formación de placa. La dieta del huésped juega sólo un papel menor en el suministro de nutrientes para la microflora residente. [20] La temperatura normal de la boca oscila entre 35 y 36 °C, y se ha demostrado que un cambio de dos grados (°C) cambia drásticamente las especies dominantes en la placa. [17] Las reacciones redox son llevadas a cabo por bacterias aeróbicas . Esto mantiene los niveles de oxígeno en la boca en una condición homeostática semiestable, lo que permite que las bacterias sobrevivan. [17]

La gingivitis es una lesión inflamatoria, mediada por interacciones huésped-parásito que permanece localizada en el tejido gingival; es un resultado común de la acumulación de placa alrededor de los tejidos gingivales . Las bacterias que se encuentran en la biopelícula provocan una respuesta del huésped que resulta en una inflamación localizada del tejido. [21] Esto se caracteriza por los signos cardinales de inflamación, que incluyen una apariencia roja e hinchada de las encías y sangrado debido al cepillado o al uso de hilo dental. [22] La gingivitis debida a la placa puede ser reversible mediante la eliminación de la placa. Sin embargo, si se deja durante un período prolongado, la inflamación puede comenzar a afectar los tejidos de soporte, en una progresión denominada periodontitis . [23] : 96–97 La respuesta a la gingivitis es un mecanismo protector que evita la periodontitis en muchos casos.

La periodontitis es una infección de las encías que provoca la destrucción del hueso alrededor de los dientes de la mandíbula. La periodontitis ocurre después de que se ha establecido la gingivitis, pero no todas las personas que tienen gingivitis tendrán periodontitis. [23] : 111 [24] La acumulación de placa es vital en la progresión de la periodontitis, ya que las bacterias de la placa liberan enzimas que atacan el hueso y hacen que se descomponga, y al mismo tiempo los osteoclastos en el hueso descomponen el hueso como una manera de prevenir una mayor infección. Esto se puede tratar con una estricta higiene bucal, como el cepillado y la limpieza entre los dientes, así como con un desbridamiento quirúrgico realizado por un profesional dental. [25]
Las bacterias acumuladas, debido a la aparición de periodontitis por placa dental, pueden acceder a sitios distantes del cuerpo a través del sistema circulatorio y respiratorio, contribuyendo potencialmente a diversas enfermedades y afecciones sistemáticas. Debido a la naturaleza infecciosa de las bacterias alojadas en la cavidad bucal, las bacterias producidas por la cavidad pueden propagarse dentro del sistema del cuerpo humano y causar condiciones de salud adversas. [26] El acceso de las bacterias proviene del epitelio ulcerado de la bolsa periodontal que resulta de la acumulación de infección dentro de la encía . Las condiciones y enfermedades pueden incluir:

La caries dental es una enfermedad infecciosa causada principalmente por Streptococcus mutans , caracterizada por la desmineralización ácida del esmalte, que puede progresar hasta una mayor descomposición del tejido dental interno, más orgánico ( dentina ). [1] La comunidad bacteriana estaría compuesta principalmente por especies acidogénicas y tolerantes a los ácidos (p. ej., estreptococos mutans y lactobacilos ), aunque también pueden estar implicadas otras especies con características relevantes. [31] Todo el mundo es susceptible a la caries, pero la probabilidad de desarrollo depende de los indicadores individuales de la enfermedad, los factores de riesgo y los factores preventivos del paciente. Los factores que se consideran de alto riesgo para desarrollar lesiones de caries en los dientes incluyen:
Los ácidos orgánicos liberados por la placa dental provocan la desmineralización de la superficie del diente adyacente y, en consecuencia, la aparición de caries. La saliva tampoco puede penetrar la acumulación de placa y, por lo tanto, no puede actuar para neutralizar el ácido producido por las bacterias y remineralizar la superficie del diente.
Existen dos métodos principales para detectar la placa dental en la cavidad bucal: mediante la aplicación de un gel o tableta reveladora y/o visualmente mediante observación. La detección de placa generalmente se detecta clínicamente mediante agentes reveladores de placa . Los agentes reveladores contienen un tinte que se vuelve rojo brillante para indicar la acumulación de placa. [1]
Es importante que una persona sepa qué buscar al realizar una autoevaluación de la placa dental. Es importante tener en cuenta que todas las personas tenemos placa dental; sin embargo, la gravedad de la acumulación y las consecuencias de no eliminarla pueden variar. [1]

Los productos reveladores de placa, también conocidos como reveladores, hacen que la placa sea clínicamente visible. Las superficies limpias de los dientes no absorben el revelador, sólo las superficies rugosas. Los geles reveladores de placa se pueden preparar en casa o en la clínica dental. Antes de usarlos en casa o en la clínica dental, consulte con su médico de cabecera si tiene alguna alergia al yodo, colorantes alimentarios o cualquier otro ingrediente que pueda estar presente en estos productos. Estos geles proporcionan una ayuda visual para evaluar la presencia de biopelículas de placa y también pueden mostrar la madurez de la placa dental.
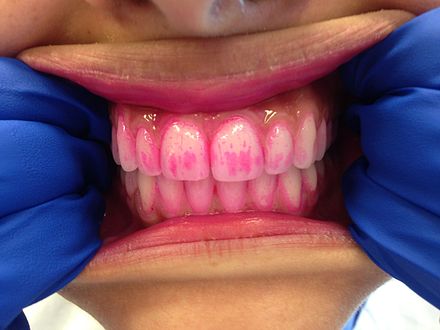
Las tabletas reveladoras son similares a las de los geles reveladores, excepto que se colocan en la boca y se mastican durante aproximadamente un minuto. Luego se escupe el resto de la pastilla o la saliva. Los geles reveladores mostrarán la presencia de la placa, pero a menudo no mostrarán el nivel de madurez de la placa. Las tabletas reveladoras a menudo se recetan o administran a pacientes con aparatos de ortodoncia para usar antes y después del cepillado de los dientes para garantizar una limpieza óptima. Estas también son herramientas educativas útiles para niños pequeños o pacientes que tienen dificultades para eliminar la placa dental en determinadas zonas. Los geles y tabletas reveladores son útiles para personas de todas las edades para garantizar una eliminación eficaz de la placa dental.
La biopelícula dental comienza a formarse en el diente sólo unos minutos después del cepillado. Puede resultar difícil ver la placa dental en las superficies de los tejidos duros, sin embargo, se puede sentir como una superficie rugosa. A menudo se siente como un depósito espeso, parecido a un pelaje, que puede presentarse como una mancha amarilla, tostada o marrón. Estos depósitos se encuentran comúnmente en los dientes o aparatos dentales como los brackets de ortodoncia. La forma más común de evaluar la placa dental es mediante una evaluación dental en la clínica dental, donde los instrumentos dentales pueden raspar algo de placa. Las áreas más comunes donde los pacientes encuentran placa son entre los dientes y a lo largo de los márgenes cervicales .
El enjuague bucal ha sido un método comúnmente utilizado para controlar la acumulación de placa dental. Muchos estudios han respaldado el hecho de que los enjuagues bucales que contienen alcohol podrían no ser la mejor opción. La ausencia de alcohol en los enjuagues bucales ha llevado a muchas marcas de enjuagues bucales nuevas y antiguas a desarrollar nuevos enjuagues bucales con aceites esenciales .
En 2018, se realizó un estudio sobre la eficacia de los enjuagues bucales con aceites esenciales disponibles comercialmente. Se utilizó un placebo y un control negativo, siendo el control negativo un enjuague bucal sin aceites esenciales. A tres grupos de voluntarios sanos se les indujo gingivitis experimental, utilizaron sus respectivos enjuagues bucales y se les dio seguimiento durante tres semanas. Los resultados mostraron que el enjuague bucal comercial con aceites esenciales obtuvo resultados significativamente mejores en las puntuaciones de placa. Los resultados mostraron que las puntuaciones de placa del enjuague bucal con aceites esenciales no eran lo suficientemente bajas como para prevenir la gingivitis. Los investigadores concluyeron que el beneficio del enjuague bucal con aceites esenciales es cuestionable y requiere más investigación. [32]
Una investigación realizada por el Instituto Nacional de Salud de EE. UU. en 2022 estudió las propiedades y efectos antimicrobianos de un enjuague bucal con aceite esencial de limoncillo. [33] Descubrieron que la hierba de limón era un material herbáceo natural que era un buen sustituto del alcohol en los enjuagues bucales. La estabilidad del limoncillo le permite tener propiedades antimicrobianas contra los organismos que causan la placa. Una disminución en la formación de placa reduce las posibilidades de que se produzca gingivitis.
Un estudio realizado en 2022, con una muestra de 209 participantes, estudió el efecto de usar un enjuague bucal que contenía una mezcla de cuatro aceites esenciales versus solo cepillarse los dientes y usar hilo dental. Demostró que después de 12 semanas, aquellos que se enjuagaron con el enjuague bucal con aceite esencial redujeron significativamente la placa y mejoraron su gingivitis en comparación con los grupos que solo se cepillaron los dientes y usaron hilo dental. [34]
Un metaanálisis realizado en 2021 revisó la eficacia de varios enjuagues bucales y sus ingredientes activos sobre la placa. Para recopilar los estudios se utilizó la base de datos de la Asociación Dental Americana. Se seleccionaron un total de 22 artículos para la descripción general. Cuatro de los artículos seleccionados, todos metanálisis, mostraron que los aceites esenciales tenían una actividad antiplaca sustancial. Los investigadores concluyeron que los aceites esenciales y la clorhexidina son los dos ingredientes más útiles para tener una buena salud bucal. [35]
Un estudio que involucró a 20 participantes encontró que el enjuague bucal que contenía extracto de corteza de Magnolia grandiflora tuvo un desempeño significativamente mejor que el placebo para reducir la prevalencia de Streptococcus mutans . [36]
La placa dental también es extremadamente común en animales domésticos como perros y gatos. Sin embargo, las bacterias asociadas con la placa canina y felina parecen ser diferentes a las de los humanos. [37] [38] Si no se trata, puede provocar una enfermedad de las encías más grave, como la periodontitis; por lo tanto, los veterinarios suelen recomendar productos para el cuidado bucal de las mascotas afectadas.