Las células T colaboradoras ( células T ), también conocidas como células CD4 + o células CD4-positivas , son un tipo de célula T que desempeña un papel importante en el sistema inmunitario adaptativo . Ayudan a la actividad de otras células inmunitarias liberando citocinas . Se consideran esenciales en el cambio de clase de anticuerpos de las células B , rompiendo la tolerancia cruzada en las células dendríticas, en la activación y el crecimiento de las células T citotóxicas y en la maximización de la actividad bactericida de los fagocitos como los macrófagos y los neutrófilos . Las células CD4 + son células T maduras que expresan la proteína de superficie CD4. La variación genética en los elementos reguladores expresados por las células CD4 + determina la susceptibilidad a una amplia clase de enfermedades autoinmunes . [1]
Las células T contienen y liberan citocinas para ayudar a otras células inmunitarias. Las citocinas son pequeñas proteínas mediadoras que alteran el comportamiento de las células diana que expresan receptores para esas citocinas. Estas células ayudan a polarizar la respuesta inmunitaria dependiendo de la naturaleza de la agresión inmunológica (por ejemplo, virus vs. bacteria extracelular vs. bacteria intracelular vs. helminto vs. hongo vs. protista). [ cita requerida ]
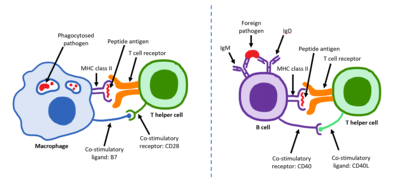
Las células T maduras expresan la proteína de superficie CD4 y se las denomina células T CD4 + . Por lo general, se considera que las células T CD4 + tienen una función predefinida como células T auxiliares dentro del sistema inmunitario . Por ejemplo, cuando una célula presentadora de antígenos muestra un antígeno peptídico en las proteínas MHC de clase II , una célula CD4 + ayudará a esas células a través de una combinación de interacciones de célula a célula (por ejemplo, CD40 (proteína) y CD40L ) y a través de citocinas .
Las células T no son una entidad inmunológica monolítica porque son diversas en términos de función y su interacción con células asociadas. En general, las células T maduras ingenuas son estimuladas por células presentadoras de antígenos profesionales para adquirir un módulo efector. Estos se definen por la presencia de un factor de transcripción determinante de linaje (o especificador de linaje) (también llamado regulador maestro , aunque el término ha sido criticado por ser demasiado reductivo). [2] La pérdida de función en un factor de transcripción especificador de linaje resulta en la ausencia de la clase correspondiente de célula T colaboradora, lo que puede ser devastador para la salud del huésped.

Después del desarrollo en el timo , estas células (denominadas emigrantes tímicos recientes (RTE)) salen del timo y se dirigen a los órganos linfoides secundarios (SLO; bazo y ganglios linfáticos ). Cabe destacar que solo una minoría muy pequeña de células T sale del timo (las estimaciones suelen oscilar entre el 1 y el 5 %, pero algunos expertos consideran que incluso esto es generoso). [3] La maduración de RTE en SLO da como resultado la generación de células T maduras ingenuas (ingenuas significa que nunca han estado expuestas al antígeno al que están programadas para responder), pero las células T ingenuas ahora carecen o tienen una expresión regulada a la baja (reducida) de los marcadores de superficie relacionados con RTE, como CD31 , PTK7 , receptor de complemento 1 y 2 ( CR1 , CR2 ) y la producción de interleucina 8 (IL-8) . [4] [5] Como todas las células T, expresan el complejo receptor de células T - CD3 . El receptor de células T (TCR) consta de regiones constantes y variables. La región variable determina a qué antígeno puede responder la célula T. Las células T CD4 + tienen TCR con afinidad por el MHC de clase II , y el CD4 está involucrado en la determinación de la afinidad del MHC durante la maduración en el timo . Las proteínas MHC de clase II generalmente solo se encuentran en la superficie de las células presentadoras de antígenos (APC) profesionales. Las células presentadoras de antígenos profesionales son principalmente células dendríticas , macrófagos y células B , aunque las células dendríticas son el único grupo celular que expresa MHC de clase II de manera constitutiva (en todo momento). Algunas APC también se unen a antígenos nativos (o no procesados) a su superficie, como las células dendríticas foliculares (estas no son el mismo tipo de células que las células dendríticas del sistema inmunológico, sino que tienen un origen no hematopoyético y, en general, carecen de MHC de clase II, lo que significa que no son verdaderas células presentadoras de antígenos profesionales; sin embargo, las células dendríticas foliculares pueden adquirir proteínas MHC de clase II a través de exosomas que se adhieren a ellas [6] ). Las células T requieren que los antígenos se procesen en fragmentos cortos que forman epítopos lineales en MHC de clase II (en el caso de las células T auxiliares porque expresan CD4) o MHC de clase I (en el caso de las células T citotóxicas que expresan CD8).). Los bolsillos de unión del MHC de clase II son flexibles con respecto a la longitud de los péptidos que contienen. Generalmente, hay 9 residuos de aminoácidos centrales con varios aminoácidos flanqueantes que forman una longitud de aproximadamente 12 a 16 aminoácidos en total [7] pero se sabe que contienen hasta 25 aminoácidos. [8] En comparación, las proteínas del MHC de clase I suelen tener una longitud de 9 a 10 péptidos. [9] La activación de las células T vírgenes se explica comúnmente en términos del modelo de 3 señales, que se explica a continuación. [10]
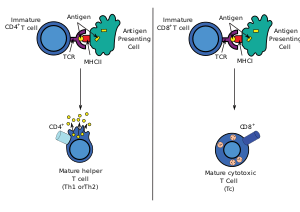
Durante una respuesta inmunitaria, las células presentadoras de antígenos (CPA) profesionales endocitosan antígenos (normalmente bacterias o virus), que se someten a un procesamiento y luego viajan desde el sitio de la infección hasta los ganglios linfáticos . Normalmente, la CPA responsable es una célula dendrítica. Si el antígeno expresa patrones moleculares apropiados (a veces conocido como señal 0), puede inducir la maduración de la célula dendrítica, lo que da como resultado una mayor expresión de moléculas coestimulantes necesarias para activar las células T (ver señal 2) [11] y el MHC de clase II. [12] Una vez en los ganglios linfáticos, las CPA comienzan a presentar péptidos antigénicos que están unidos al MHC de clase II, lo que permite que las células T CD4 + que expresan los TCR específicos contra el complejo péptido/MHC se activen. [ cita requerida ]
Cuando una célula T h encuentra y reconoce el antígeno en una APC, el complejo TCR - CD3 se une fuertemente al complejo péptido-MHC presente en la superficie de las APC profesionales. CD4 , un correceptor del complejo TCR, también se une a una sección diferente de la molécula MHC. Se estima que aproximadamente 50 de estas interacciones son necesarias para la activación de una célula T colaboradora y se han observado conjuntos conocidos como microclusters formándose entre los complejos TCR-CD3-CD4 de la célula T y las proteínas MHC Clase II de la célula dendrítica en la zona de contacto. Cuando todos estos se unen, el CD4 es capaz de reclutar una quinasa llamada Lck que fosforila los motivos de activación basados en tirosina del inmunorreceptor (ITAMs) presentes en las cadenas gamma, delta, épsilon y zeta del CD3. La proteína ZAP-70 puede unirse a estos ITAM fosforilados a través de su dominio SH2 y luego se fosforila, donde orquesta la señalización descendente necesaria para la activación de las células T. La activación de Lck está controlada por las acciones opuestas de CD45 y Csk . [13] CD45 activa Lck desfosforilando una tirosina en su cola C-terminal, mientras que Csk fosforila Lck en ese sitio. La pérdida de CD45 produce una forma de SCID porque la falta de activación de Lck impide la señalización adecuada de las células T. Las células T de memoria también hacen uso de esta vía y tienen niveles más altos de Lck expresados y la función de Csk se inhibe en estas células. [14]
La unión del antígeno-MHC al complejo TCR y CD4 también puede ayudar a que las células APC y T h se adhieran durante la activación de las células T h , pero la proteína integrina LFA-1 en la célula T y la ICAM en las células APC son las moléculas primarias de adhesión en esta interacción celular. [ cita requerida ]
Se desconoce qué papel desempeña la región extracelular relativamente voluminosa del CD45 durante las interacciones celulares, pero el CD45 tiene varias isoformas que cambian de tamaño dependiendo del estado de activación y maduración de la célula T h . Por ejemplo, el CD45 se acorta en longitud después de la activación de la célula T h (CD45RA + a CD45RO + ), pero se desconoce si este cambio en la longitud influye en la activación. Se ha propuesto que el CD45RA más grande puede disminuir la accesibilidad del receptor de la célula T para la molécula de antígeno-MHC, lo que requiere un aumento en la afinidad (y especificidad) de la célula T para la activación. Sin embargo, una vez que se ha producido la activación, el CD45 se acorta, lo que permite interacciones más fáciles y la activación como célula T auxiliar efectora. [ cita requerida ]
Una vez recibida la primera señal TCR/CD3, la célula T ingenua debe activar una segunda vía bioquímica independiente, conocida como Señal 2. Este paso de verificación es una medida de protección para garantizar que una célula T esté respondiendo a un antígeno extraño. Si esta segunda señal no está presente durante la exposición inicial al antígeno, la célula T supone que es autorreactiva. Esto hace que la célula se vuelva anérgica (la anergia se genera a partir de los cambios bioquímicos desprotegidos de la Señal 1). Las células anérgicas no responderán a ningún antígeno en el futuro, incluso si ambas señales están presentes más adelante. En general, se cree que estas células circulan por todo el cuerpo sin ningún valor hasta que experimentan apoptosis . [15]
La segunda señal implica una interacción entre el CD28 en la célula T CD4 + y las proteínas CD80 (B7.1) o CD86 (B7.2) en las células APC profesionales. Tanto el CD80 como el CD86 activan el receptor CD28. Estas proteínas también se conocen como moléculas coestimulantes . [ cita requerida ]
Aunque la etapa de verificación es necesaria para la activación de las células T auxiliares vírgenes, la importancia de esta etapa se demuestra mejor durante el mecanismo de activación similar de las células T citotóxicas CD8 + . Como las células T CD8 + vírgenes no tienen una verdadera predisposición hacia fuentes extrañas, estas células T deben depender de la activación de CD28 para la confirmación de que reconocen un antígeno extraño (ya que CD80/CD86 solo se expresa por las APC activas). CD28 juega un papel importante en la disminución del riesgo de autoinmunidad de las células T contra los antígenos del huésped. [ cita requerida ]
Una vez que la célula T ingenua tiene ambas vías activadas, los cambios bioquímicos inducidos por la señal 1 se alteran, lo que permite que la célula se active en lugar de sufrir anergia. La segunda señal queda entonces obsoleta; solo la primera señal es necesaria para la activación futura. Esto también es cierto para las células T de memoria, que es un ejemplo de inmunidad aprendida . Las respuestas más rápidas ocurren tras la reinfección porque las células T de memoria ya han pasado por la confirmación y pueden producir células efectoras mucho antes. [ cita requerida ]
Una vez que se completa la activación de dos señales, la célula T colaboradora (Th ) se permite proliferar . Esto lo logra liberando un potente factor de crecimiento de células T llamado interleucina 2 (IL-2), que actúa sobre sí misma de manera autocrina . Las células T activadas también producen la subunidad alfa del receptor de IL-2 ( CD25 o IL-2R), lo que permite que un receptor completamente funcional pueda unirse a IL-2, que a su vez activa las vías de proliferación de las células T. [ cita requerida ]
La secreción autocrina o paracrina de IL-2 puede unirse a esa misma célula T h o a células T h vecinas a través del IL-2R, impulsando así la proliferación y la expansión clonal. Las células T h que reciben señales tanto de activación como de proliferación se convertirán en células T h 0 (T helper 0) que secretan IL-2, IL-4 e interferón gamma (IFN-γ). Las células T h 0 se diferenciarán entonces en células T h 1 o T h 2 dependiendo del entorno de citocinas . El IFN-γ impulsa la producción de células T h 1, mientras que la IL-10 y la IL-4 inhiben la producción de células T h 1. Por el contrario, la IL-4 impulsa la producción de células T h 2 y el IFN-γ inhibe las células T h 2. Estas citocinas son pleiotrópicas y llevan a cabo muchas otras funciones de la respuesta inmunitaria. [ cita requerida ]
En 1991, tres grupos informaron sobre el descubrimiento de CD154, que es la base molecular de la función de las células T auxiliares. Seth Lederman, de la Universidad de Columbia, generó un anticuerpo monoclonal murino, 5c8, que inhibía la función de las células T auxiliares dependiente del contacto en células humanas, que caracterizaba la proteína de superficie de 32 kDa expresada transitoriamente en las células T CD4 + . [16] Richard Armitage, de Immunex, clonó un ADNc que codificaba CD154 mediante el análisis de una biblioteca de expresión con CD40-Ig. [17] Randolph Noelle, de la Facultad de Medicina de Dartmouth, generó un anticuerpo que se unía a una proteína de 39 kDa en las células T murinas e inhibía la función auxiliar. [18]
Las células T colaboradoras pueden influir en una variedad de células inmunitarias, y la respuesta de las células T generada (incluidas las señales extracelulares como las citocinas ) puede ser esencial para un resultado exitoso de la infección. Para ser eficaces, las células T colaboradoras deben determinar qué citocinas permitirán que el sistema inmunitario sea más útil o beneficioso para el huésped. Comprender exactamente cómo responden las células T colaboradoras a los desafíos inmunitarios es actualmente de gran interés en inmunología , porque dicho conocimiento puede ser muy útil en el tratamiento de enfermedades y en el aumento de la eficacia de la vacunación . [ cita requerida ]
Las células T colaboradoras proliferantes que se convierten en células T efectoras se diferencian en dos subtipos principales de células conocidas como células Th 1 y Th 2 (también conocidas como células T colaboradoras tipo 1 y tipo 2, respectivamente).
Las células auxiliares Th1 conducen a una mayor respuesta mediada por células (principalmente por macrófagos y células T citotóxicas ), [19] típicamente contra bacterias intracelulares y protozoos. Son desencadenadas por la citocina polarizante IL-12 y sus citocinas efectoras son IFN-γ e IL-2. Las principales células efectoras de la inmunidad Th1 son los macrófagos, así como las células T CD8, las células B IgG y las células T CD4 IFN-γ. Los factores de transcripción clave de Th1 son STAT4 y T-bet. El IFN-γ secretado por las células T CD4 puede activar los macrófagos para fagocitar y digerir bacterias y protozoos intracelulares. Además, el IFN-γ puede activar la iNOS (óxido nítrico sintasa inducible) para producir radicales libres de óxido nítrico para matar directamente las bacterias y protozoos intracelulares. La sobreactivación de Th1 contra autoantígenos causará una reacción de hipersensibilidad de tipo IV o de tipo retardado. La reacción a la tuberculina y la diabetes tipo 1 pertenecen a esta categoría de autoinmunidad. [20]
Las células auxiliares Th 2 conducen a una respuesta inmune humoral , [19] típicamente contra parásitos extracelulares como los helmintos . Son desencadenadas por las citocinas polarizadoras IL-4 e IL-2, y sus citocinas efectoras son IL-4, IL-5, IL-9, IL-10, IL-13 e IL-25. Las principales células efectoras son los eosinófilos, basófilos y mastocitos, así como las células B y las células T CD4 IL-4/IL-5. Los factores de transcripción clave de Th 2 son STAT6 y GATA3 . [21] La IL-4 es la citocina de retroalimentación positiva para la diferenciación de las células Th 2. Además, la IL-4 estimula a las células B para producir anticuerpos IgE, que a su vez estimulan a los mastocitos para liberar histamina , serotonina y leucotrienos para causar broncoconstricción, peristalsis intestinal y acidificación del fluido gástrico para expulsar helmintos. La IL-5 de las células T CD4 activará a los eosinófilos para atacar a los helmintos. La IL-10 suprime la diferenciación de las células Th 1 y la función de las células dendríticas. La sobreactivación de las Th 2 contra el antígeno causará hipersensibilidad de tipo I , que es una reacción alérgica mediada por IgE. La rinitis alérgica, la dermatitis atópica y el asma pertenecen a esta categoría de sobreactivación. [20] Además de expresar diferentes citocinas, las células Th 2 también se diferencian de las células Th 1 en sus glicanos de superficie celular (oligosacáridos), lo que las hace menos susceptibles a algunos inductores de muerte celular. [22] [23]
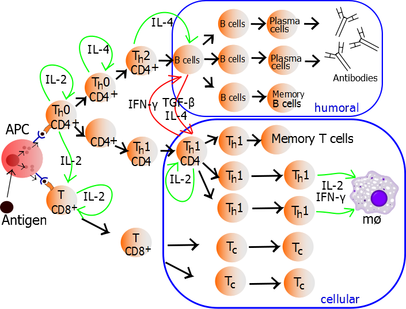
Si bien conocemos los tipos de patrones de citocinas que tienden a producir las células T auxiliares, sabemos menos sobre cómo se deciden los patrones en sí. Diversas evidencias sugieren que el tipo de APC que presenta el antígeno a la célula T tiene una influencia importante en su perfil. Otras evidencias sugieren que la concentración de antígeno presentado a la célula T durante la activación primaria influye en su elección. La presencia de algunas citocinas (como las mencionadas anteriormente) también influirá en la respuesta que finalmente se generará, pero nuestro conocimiento está lejos de ser completo.
Las células T colaboradoras Th 17 son un subconjunto de células T colaboradoras que se diferencian en su desarrollo de los linajes Th 1 y Th 2. Las células Th 17 producen interleucina 17 ( IL -17), una sustancia proinflamatoria, así como interleucinas 21 y 22. [26] Esto significa que las células Th 17 son especialmente buenas para combatir patógenos extracelulares [26] y hongos, particularmente durante la inmunidad mucocutánea contra Candida spp. [27]
Las células auxiliares THαβ proporcionan inmunidad al huésped contra los virus. Su diferenciación es desencadenada por IFN α/β o IL-10 . Su citocina efectora clave es IL-10. Sus principales células efectoras son las células NK , así como las células T CD8, las células B IgG y las células T CD4 IL-10. Los factores de transcripción clave de THαβ son STAT1 y STAT3, así como los IRF. La IL-10 de las células T CD4 activa la ADCC de las células NK para provocar la apoptosis de las células infectadas por el virus y para inducir la fragmentación del ADN del huésped y del virus. El IFN alfa/beta puede suprimir la transcripción para evitar la replicación y transmisión del virus. La sobreactivación de THαβ contra el autoantígeno causará hipersensibilidad citotóxica dependiente de anticuerpos de tipo 2. La miastenia gravis o la enfermedad de Graves pertenecen a esta categoría. [28]
Las interacciones entre las citocinas del modelo Th 1 /Th 2 pueden ser más complicadas en algunos animales. Por ejemplo, la citocina Th 2 IL -10 inhibe la producción de citocinas de ambos subconjuntos Th en humanos. La IL-10 humana (hIL-10) suprime la proliferación y la producción de citocinas de todas las células T y la actividad de los macrófagos, pero continúa estimulando las células plasmáticas , lo que garantiza que aún se produzca la producción de anticuerpos. Como tal, no se cree que la hIL-10 promueva realmente la respuesta Th 2 en humanos, pero actúa para prevenir la sobreestimulación de las células T auxiliares mientras maximiza la producción de anticuerpos . [ cita requerida ]
También existen otros tipos de células T que pueden influir en la expresión y activación de las células T auxiliares, como las células T reguladoras naturales , junto con perfiles de citocinas menos comunes, como el subconjunto Th3 de las células T auxiliares. Términos como "regulador" y "supresor" se han vuelto ambiguos después del descubrimiento de que las células T auxiliares CD4 + también son capaces de regular (y suprimir) sus propias respuestas fuera de las células T reguladoras dedicadas. [ cita requerida ]
Una diferencia importante entre las células T reguladoras y las células T efectoras es que las células T reguladoras suelen servir para modular y desactivar la respuesta inmunitaria, mientras que los grupos de células T efectoras suelen comenzar con citocinas promotoras del sistema inmunitario y luego cambian a citocinas inhibidoras más adelante en su ciclo de vida. Esto último es una característica de las células T 3 , que se transforman en un subconjunto regulador después de su activación inicial y la producción de citocinas. [ cita requerida ]
Tanto las células T reguladoras como las células Th3 producen la citocina factor de crecimiento transformante beta (TGF-β) e IL-10. Ambas citocinas inhiben a las células T auxiliares; el TGF-β suprime la actividad de la mayor parte del sistema inmunitario. Hay evidencia que sugiere que el TGF-β puede no suprimir las células Th2 activadas con tanta eficacia como podría suprimir las células ingenuas, pero no se lo considera típicamente una citocina Th2. [ cita requerida ]
La nueva caracterización de otro subtipo de células T colaboradoras, las células T colaboradoras 17 (Th 17 ) [29] ha puesto más dudas sobre el modelo básico Th 1/Th 2. Estas células productoras de IL-17 se describieron inicialmente como una población patógena implicada en la autoinmunidad, pero ahora se cree que tienen sus propias funciones reguladoras y efectoras distintivas. Cabe destacar que algunas evidencias sugieren que la plasticidad funcional es una capacidad intrínseca de las células T colaboradoras. De hecho, un estudio en ratones demostró que las células Th 17 se transforman en células Th 1 in vivo . [30] Un estudio posterior mostró además que la plasticidad extensa de las células T colaboradoras también es prominente en los seres humanos. [31]
Muchas de las citocinas de este artículo también son expresadas por otras células inmunes (ver citocinas individuales para más detalles), y cada vez está más claro que, si bien el modelo original Th 1 /Th 2 es esclarecedor y brinda información sobre las funciones de las células T colaboradoras, es demasiado simple para definir su papel o acciones completos. Algunos inmunólogos cuestionan el modelo por completo, ya que algunos estudios in vivo sugieren que las células T colaboradoras individuales generalmente no coinciden con los perfiles de citocinas específicos del modelo Th , y muchas células expresan citocinas de ambos perfiles. [32] Dicho esto, el modelo Th todavía ha desempeñado un papel importante en el desarrollo de nuestra comprensión de los roles y el comportamiento de las células T colaboradoras y las citocinas que producen durante una respuesta inmune.
Los estudios de Stockinger et al. revelaron que puede existir otro subconjunto de células T colaboradoras. Se afirma que las células Th9 son un subconjunto de células T productoras de IL9 ( interleucina 9 ) enfocadas en la defensa contra las infecciones por helmintos . [33]
Históricamente, se pensaba que las células T de memoria pertenecían a los subtipos efector o de memoria central, cada uno con su propio conjunto distintivo de marcadores de superficie celular. [34] Las células T de memoria central residen en los ganglios linfáticos, mientras que las células T de memoria efectoras carecen de los receptores de quimiocina CC tipo 7 (CCR7) y de los receptores de L-selectina (CD62L), lo que les impide desplazarse a los ganglios linfáticos.
Actualmente se sabe que existen poblaciones adicionales de células T de memoria, entre ellas las células T de memoria residentes en los tejidos (Trm) y las células T de memoria virtual. [35] El único tema unificador para todos los subtipos de células T de memoria es que tienen una vida larga y pueden expandirse rápidamente a un gran número de células T efectoras al encontrarse con su antígeno cognado. Mediante este mecanismo, proporcionan al sistema inmunológico "memoria" contra patógenos encontrados previamente.
Teniendo en cuenta el papel tan importante y diverso que desempeñan las células T colaboradoras en el sistema inmunitario, no es sorprendente que estas células a menudo influyan en la respuesta inmunitaria contra las enfermedades. También, en ocasiones, generan respuestas no beneficiosas. En casos muy raros, la respuesta de las células T colaboradoras podría provocar la muerte del huésped. [ cita requerida ]
El sistema inmunitario debe alcanzar un equilibrio de sensibilidad para poder responder a antígenos extraños sin responder a los antígenos del propio huésped. Cuando el sistema inmunitario responde a niveles muy bajos de antígeno a los que normalmente no debería responder, se produce una respuesta de hipersensibilidad . Se cree que la hipersensibilidad es la causa de la alergia y de algunas enfermedades autoinmunes .
Las reacciones de hipersensibilidad se pueden dividir en cuatro tipos:
Otras hipersensibilidades celulares incluyen la enfermedad autoinmune mediada por células T citotóxicas y un fenómeno similar: el rechazo de trasplantes . Se requieren células T colaboradoras para impulsar el desarrollo de estas enfermedades. Para crear suficientes células T asesinas autorreactivas , se debe producir interleucina-2 , y esta es suministrada por las células T CD4 + . Las células T CD4 + también pueden estimular células como las células asesinas naturales y los macrófagos a través de citocinas como el interferón-gamma , alentando a estas células citotóxicas a matar células huésped en ciertas circunstancias.
El mecanismo que utilizan las células T asesinas durante la autoinmunidad es casi idéntico a su respuesta contra los virus , y algunos virus han sido acusados de causar enfermedades autoinmunes como la diabetes mellitus tipo 1. La enfermedad autoinmune celular se produce porque los sistemas de reconocimiento de antígenos del huésped fallan y el sistema inmunológico cree, por error, que un antígeno del huésped es extraño. Como resultado, las células T CD8 + tratan a la célula huésped que presenta ese antígeno como infectada y proceden a destruir todas las células huésped (o en el caso del rechazo de trasplante, el órgano trasplantado) que expresan ese antígeno.
Parte de esta sección es una simplificación. Muchas enfermedades autoinmunes son más complejas. Un ejemplo bien conocido es la artritis reumatoide , en la que se sabe que tanto los anticuerpos como las células inmunitarias desempeñan un papel en la patología. En general, no se comprende bien la inmunología de la mayoría de las enfermedades autoinmunes.
Tal vez el mejor ejemplo de la importancia de las células T CD4 + se demuestra con la infección por el virus de la inmunodeficiencia humana (VIH). El VIH ataca principalmente a las células T CD4 + linfoides , pero puede infectar a otras células que expresan CD4, como los macrófagos y las células dendríticas (ambos grupos expresan CD4 en niveles bajos). [ cita requerida ]
Se ha propuesto que durante la fase asintomática de la infección por VIH, el virus tiene una afinidad relativamente baja hacia las células T (y tiene una mayor afinidad por los macrófagos), lo que resulta en una tasa lenta de eliminación de células T CD4 + por parte del sistema inmunológico. [ cita requerida ] Esto se compensa inicialmente mediante la producción de nuevas células T auxiliares del timo (originalmente de la médula ósea ). Sin embargo, una vez que el virus se vuelve linfotrópico (o T-trópico), comienza a infectar células T CD4 + de manera mucho más eficiente (probablemente debido a un cambio en los correceptores a los que se une durante la infección), y el sistema inmunológico se ve abrumado. Los estudios sugieren que solo ~ 5% de las células T CD4 derivadas de linfoides a las que se dirige el VIH son permisivas y se infectan productivamente con el virus. Más del 95% de las células T CD4 que mueren están en reposo y no pueden soportar una infección productiva. Estas células sufren una infección abortiva con el VIH. [36] La muerte celular se desencadena cuando la célula huésped detecta intermediarios de ADN extraño del VIH e inicia una vía de muerte suicida en un intento de proteger al huésped, lo que lleva a la activación de la caspasa-1 en los inflamasomas , causando así piroptosis (una forma altamente inflamatoria de muerte celular programada). [37] [38] [39]
En este punto se produce una inflamación crónica y los niveles de células T CD4 + funcionales comienzan a disminuir, hasta llegar a un punto en el que la población de células T CD4 + es demasiado pequeña para reconocer la gama completa de antígenos que podrían detectarse potencialmente. El agotamiento de las células T CD4 y el desarrollo de la inflamación crónica son procesos característicos de la patogénesis del VIH que impulsan la progresión al síndrome de inmunodeficiencia adquirida (SIDA). La disminución de las células T CD4 hasta el recuento de células de menos de 200 células/μL en sangre durante el SIDA permite que varios patógenos escapen al reconocimiento de las células T, lo que permite que las infecciones oportunistas que normalmente provocarían una respuesta de células T auxiliares eviten el sistema inmunológico. [40] Si bien estas situaciones de elusión completa solo ocurren cuando la respuesta de las células T auxiliares es absolutamente necesaria para la eliminación de la infección, la mayoría de las infecciones aumentan en gravedad y/o duración porque las células T auxiliares del sistema inmunológico proporcionan una respuesta inmunitaria menos eficiente.
Dos componentes del sistema inmunológico se ven particularmente afectados en el SIDA, debido a su dependencia de las células T CD4 + :
Si el paciente no responde (o no recibe) al tratamiento contra el VIH, generalmente sucumbirá a cánceres o infecciones; el sistema inmunológico finalmente llega a un punto en el que ya no está lo suficientemente coordinado o estimulado para enfrentar la enfermedad.
La inhibición de la expansión de las células T CD4 durante la infección por VIH puede ocurrir debido a la translocación microbiana de una manera dependiente de IL-10. La activación de PD-1 expresado en monocitos activados por su ligando PD-L1 induce la producción de IL-10 que inhibe la función de las células T CD4. [41]
En la enfermedad por coronavirus 2019 (COVID-19), los recuentos de células B , células asesinas naturales y linfocitos totales disminuyen, pero tanto las células CD4 + como las CD8 + disminuyen en una medida mucho mayor. [42] Lo que indica que el SARS-Cov-2 ataca a las células CD4 + durante la infección. Un bajo nivel de CD4 + predijo una mayor probabilidad de ingreso en la unidad de cuidados intensivos , y el recuento de células CD4 + fue el único parámetro que predijo el tiempo de eliminación del ARN viral . [42] A pesar de los niveles reducidos de CD4 + , los pacientes con COVID-19 con enfermedad grave tenían niveles más altos de células Th1 CD4 + que los pacientes con enfermedad moderada. [43]