La fibrodisplasia osificante progresiva ( / ˌ f aɪ b r oʊ d ɪ ˈ s p l eɪ ʒ ( i ) ə ɒ ˈ s ɪ f ɪ k æ n z p r ə ˈ ɡ r ɛ s ɪ v ə / ; [1] abbr. FOP ), también llamada enfermedad de Münchmeyer o anteriormente miositis osificante progresiva , es una enfermedad del tejido conectivo extremadamente rara en la que el tejido conectivo fibroso como los músculos , tendones y ligamentos se transforman en tejido óseo ( osificación ). Es la única afección médica conocida en la que un sistema orgánico se transforma en otro. [2] Es un trastorno grave e incapacitante que no tiene cura.
La FOP es causada por una mutación del gen ACVR1 . La mutación afecta el mecanismo de reparación del cuerpo, haciendo que el tejido fibroso , incluidos los músculos , los tendones y los ligamentos , se osifique , ya sea de manera espontánea o cuando se daña como resultado de un traumatismo. En muchos casos, lesiones menores pueden hacer que las articulaciones se fusionen de forma permanente a medida que se forma hueso nuevo, que reemplaza el tejido muscular dañado. Esta nueva formación ósea (conocida como "osificación heterotópica") finalmente forma un esqueleto secundario y restringe progresivamente la capacidad del paciente para moverse. El hueso formado como resultado de este proceso es idéntico al hueso "normal", simplemente en ubicaciones inadecuadas. La evidencia circunstancial sugiere que la enfermedad puede causar degradación articular separada de su crecimiento óseo característico. [3]
Se ha demostrado que la extirpación quirúrgica del exceso de hueso hace que el cuerpo "repare" la zona afectada con hueso adicional. Aunque la velocidad de crecimiento óseo puede variar según el paciente, la afección acaba dejando a los afectados inmovilizados mientras el hueso nuevo sustituye a la musculatura y se fusiona con el esqueleto existente. Esto le ha valido a la FOP el apodo de " enfermedad del hombre de piedra ". [4]
Por razones desconocidas, los niños que nacen con FOP a menudo tienen los dedos gordos de los pies malformados , a veces sin una articulación o, en otros casos, simplemente presentan un bulto notable en la articulación menor. [5] El primer "brote" que conduce a la formación de hueso con FOP generalmente ocurre antes de los 10 años. [5] El crecimiento óseo generalmente progresa desde la parte superior del cuerpo hacia abajo, al igual que los huesos crecen en los fetos. Un niño con FOP generalmente desarrollará huesos adicionales comenzando en el cuello, luego en los hombros, los brazos, el área del pecho y finalmente en los pies. [6]
En concreto, la osificación se observa primero en las regiones dorsal, axial, craneal y proximal del cuerpo. Más tarde, la enfermedad progresa a las regiones ventral, apendicular, caudal y distal. [5] Sin embargo, no ocurre necesariamente en este orden debido a los brotes provocados por lesiones. A menudo, los bultos similares a tumores que caracterizan un brote de la enfermedad aparecen de repente.
El crecimiento óseo que se produce durante los brotes puede provocar la pérdida de movilidad de las articulaciones afectadas, incluida, si la mandíbula está afectada, la incapacidad de abrir completamente la boca, lo que limita el habla y la alimentación. Una aparición específica de un brote de esta afección en las articulaciones del pie o el tobillo puede dar como resultado la capacidad limitada de apoyar el pie en el suelo. [ cita requerida ] El crecimiento óseo también puede provocar la inmovilización de la cadera o la rodilla, lo que afecta la capacidad del individuo para caminar. La formación de hueso adicional alrededor de la caja torácica restringe la expansión de los pulmones y el diafragma, lo que causa complicaciones respiratorias. [5]
Dado que el trastorno es increíblemente raro (solo se presenta en 1 de cada 2 millones de personas), la afección puede diagnosticarse erróneamente como cáncer o fibrosis . Esto puede llevar a los médicos a solicitar biopsias , lo que podría exacerbar el crecimiento del hueso con FOP. [7] La presencia de dedos de los pies o pulgares malformados en aquellos que nacen con FOP ayuda a distinguir este trastorno de otros problemas esqueléticos. [8]
Con un tratamiento médico adecuado, la edad media de supervivencia es de 40 años. Sin embargo, el diagnóstico tardío, los traumatismos y las infecciones pueden reducir la esperanza de vida. [9]
La FOP está causada por un alelo autosómico dominante en el cromosoma 2q23-24. [10] El alelo tiene expresividad variable , pero penetrancia completa . La mayoría de los casos son causados por mutación espontánea en los gametos ; la mayoría de las personas con FOP no pueden o eligen no tener hijos. Una enfermedad similar pero menos catastrófica es la displasia fibrosa , que es causada por una mutación poscigótica .
Una mutación en el gen ACVR1 (también conocido como activin-like kinase 2 (ALK2)) es responsable de la enfermedad. [10] ACVR1 codifica el receptor de activina tipo 1, un receptor BMP tipo 1. La mutación provoca la sustitución del codón 206 de arginina a histidina en la proteína ACVR1. [11] [12] Esta sustitución provoca la activación anormal de ACVR1, lo que lleva a la transformación del tejido conectivo y el tejido muscular en un esqueleto secundario. Esto hace que las células endoteliales se transformen en células madre mesenquimales y luego en hueso. [13] Normalmente, el gen ACVR1 codifica la cinasa transmembrana del receptor de activina tipo 1 que se une a los receptores BMP (BMPR tipo I y BMPR tipo II) para la señalización de la condrogénesis . Las BMP pertenecen a una superfamilia de proteínas conocidas como proteínas del factor de crecimiento transformante beta ( TGF- β ). La unión de la proteína ACVR1 a los receptores BMP inicia una cascada de señalización que es crucial para inducir la formación ósea endocondral durante el desarrollo, así como la homeostasis esquelética y tisular . [14]
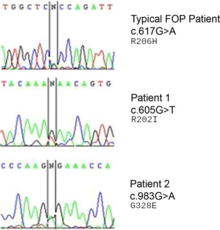
La FOP es un trastorno autosómico dominante . Por lo tanto, un hijo de un progenitor heterocigótico afectado y un progenitor no afectado tiene una probabilidad del 50% de estar afectado. Dos individuos afectados pueden producir hijos no afectados. Dos individuos no afectados pueden producir una descendencia afectada como resultado de la mutación del gen. La forma dominante homocigótica es más grave que la forma heterocigótica. [15]
La proteína que causa la osificación normalmente es desactivada por una proteína inhibidora después de que los huesos de un feto se forman en el útero, pero en pacientes con FOP, la proteína sigue funcionando. La formación ósea aberrante en pacientes con FOP ocurre cuando el tejido conectivo lesionado o las células musculares en los sitios de lesión o crecimiento expresan incorrectamente una enzima para la reparación ósea durante la apoptosis (muerte celular autorregulada), lo que resulta en linfocitos que contienen un exceso de proteína morfogenética ósea 4 (BMP4) proporcionada durante la respuesta del sistema inmunológico. El hueso que resulta se produce independientemente del esqueleto normal, formando sus propios elementos esqueléticos discretos. Estos elementos, sin embargo, pueden fusionarse con el hueso esquelético normal. [16] El diafragma, la lengua y los músculos extraoculares se salvan en este proceso, así como el músculo cardíaco y liso . [5] Dado que la enzima incorrecta permanece sin resolver dentro de la respuesta inmune, el cuerpo continúa proporcionando los linfocitos incorrectos que contienen BMP4. BMP4 es un producto que contribuye al desarrollo del esqueleto en el embrión normal. [17]
El gen ACVR1 codifica un receptor de proteína morfogénica ósea (BMP); este gen está mutado en FOP. Es responsable del crecimiento y desarrollo de los huesos y músculos. La mutación típica, R202H, hace que el inhibidor FKBP1A se una menos firmemente al bucle GS de activación. [18] El resultado es que ACVR1 no se desactiva de manera efectiva, y se produce un crecimiento excesivo de hueso y cartílago y la fusión de las articulaciones. [19] Las mutaciones atípicas que involucran otros residuos funcionan de manera similar. En algunos casos, el receptor puede terminar señalando que está activo sin estar unido a su ligando activador. [20]
La mayoría de los casos de FOP son el resultado de una nueva mutación genética: estas personas no tenían antecedentes de este trastorno en particular en su familia. Hay algunos casos en los que el individuo ha heredado la mutación de uno de los padres afectados. [19]
En general, la FOP se puede diagnosticar con radiografías . El diagnóstico temprano de este trastorno a través de la radiología es muy importante para evitar investigaciones invasivas innecesarias como biopsias . El traumatismo más pequeño o trivial o las inyecciones intramusculares pueden amplificar la progresión de la enfermedad a través de la inflamación, de ahí la preferencia de la radiología. Los médicos deben ser conscientes de esta rara entidad, ya que con frecuencia se diagnostica erróneamente como cáncer u otras entidades benignas como una infección, lo que da lugar a biopsias que a menudo pueden acelerar la progresión de la enfermedad. [21]
Los brotes pueden medirse clínicamente por niveles elevados de fosfatasa alcalina y fosfatasa alcalina específica del hueso . [22] Otro signo revelador de FOP es un dedo gordo acortado con un primer metatarsiano distal malformado y una primera falange y/o articulación interfalángica faltante o anormal. [23]
Aunque la FOP sigue sin cura, un avance prometedor reside en el tratamiento aprobado, Sohonos ( palovaroteno ). [24] En particular, los intentos de extirpar quirúrgicamente el hueso en un paciente con FOP pueden dar lugar a un crecimiento explosivo de hueso nuevo. [25] Mientras se someten a anestesia , las personas con FOP pueden encontrar dificultades con la intubación , enfermedad pulmonar restrictiva y cambios en el sistema de conducción eléctrica del corazón . [26] Se deben evitar las actividades que aumentan el riesgo de caídas o lesiones de tejidos blandos, ya que incluso un traumatismo menor puede provocar osificación heterotópica . [27]
Aunque no existen tratamientos definitivos efectivos para el trastorno, existen tratamientos intermitentes, como los medicamentos antiinflamatorios, para suprimir la inflamación como resultado de los brotes o la inflamación por daño muscular. Actualmente, la cirugía no suele recomendarse para las personas con FOP, ya que puede incitar la formación rápida de hueso en los sitios de incisión o donde se han aplicado suturas al músculo o al tejido conectivo. Se puede considerar la cirugía para salvar la vida, sin embargo, el desarrollo de un plan quirúrgico con el aporte de un especialista en FOP puede considerarse la mejor práctica. La liberación quirúrgica de las contracturas articulares generalmente no tiene éxito y corre el riesgo de una nueva osificación heterotópica inducida por el trauma. [28]
Hasta 2017 [update], se han confirmado aproximadamente 800 casos de FOP en todo el mundo, lo que convierte a la FOP en una de las enfermedades más raras conocidas. [29] La incidencia estimada de FOP es de 0,5 casos por millón de personas y afecta a todas las etnias. [29]
Los informes médicos que describen a individuos afectados por FOP se remontan al Dr. Guy Patin en 1692. [29] La FOP se llamó originalmente miositis osificante progresiva y se pensaba que era causada por una inflamación muscular ( miositis ) que causaba la formación de hueso. [29] La enfermedad fue rebautizada por Victor A. McKusick en 1970 tras el descubrimiento de que los tejidos blandos distintos de los músculos (por ejemplo, los ligamentos ) también se veían afectados por el proceso de la enfermedad. [29]
El caso más conocido de FOP es el de Harry Eastlack (1933-1973). Su enfermedad comenzó a desarrollarse a los diez años y, cuando murió por neumonía en noviembre de 1973, seis días antes de cumplir 40 años, su cuerpo se había osificado por completo y solo podía mover los labios. Eastlack nunca conoció a otra persona con FOP durante su vida. [30]
Eastlack donó su cuerpo a la ciencia y su esqueleto se encuentra ahora en el Museo Mütter de Filadelfia , y ha demostrado ser una fuente invaluable de información en el estudio de la FOP. Otra persona con FOP, Carol Orzel (20 de abril de 1959 - febrero de 2018), también donó su cuerpo al museo y su esqueleto se exhibió allí, junto al de Eastlack, en febrero de 2019. [31] [32]
Los ensayos clínicos de isotretinoína , etidronato con corticosteroides orales y maleato de perhexilina no han logrado demostrar eficacia, aunque el curso variable de la enfermedad y la pequeña prevalencia inducen incertidumbre. [22]
Un puñado de compañías farmacéuticas centradas en enfermedades raras se encuentran actualmente en distintas etapas de investigación sobre diferentes enfoques terapéuticos para la FOP.
En agosto de 2015, la Oficina de Desarrollo de Productos Huérfanos de la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) otorgó a La Jolla Pharmaceuticals la designación de medicamento huérfano para dos nuevos compuestos para FOP. Los compuestos son inhibidores de la proteína quinasa de molécula pequeña diseñados para bloquear selectivamente ACVR1 (ALK2). [38]
En agosto de 2015, Clementia Pharmaceuticals también comenzó a inscribir a niños (de 6 años o más) en su ensayo clínico de fase II que investiga el palovaroteno para el tratamiento de la FOP. [39] Los estudios preclínicos demostraron que el palovaroteno, un agonista del receptor de ácido retinoico gamma, bloqueaba la formación ósea anormal en modelos animales mediante la inhibición de los sistemas de mensajeros secundarios en la vía BMP. [40] Clementia obtuvo la licencia de palovaroteno de Roche Pharmaceuticals, que previamente evaluó el compuesto en más de 800 personas, incluidos voluntarios sanos y pacientes con enfermedad pulmonar obstructiva crónica. El palovaroteno recibió la designación Fast Track de la FDA y las designaciones de medicamento huérfano para el tratamiento de la FOP tanto de la FDA como de la Agencia Europea de Medicamentos (EMA). [39]
En septiembre de 2015, Regeneron anunció nuevos conocimientos sobre el mecanismo de la enfermedad que implica la activación del receptor ACVR1 por la activina A. En 2016, la empresa inició un estudio de fase 1 de su anticuerpo activina, REGN 2477 , en voluntarios sanos; en 2017 se llevó a cabo un ensayo de fase 2 en pacientes con FOP. [41]
Otro enfoque terapéutico potencial implica la interferencia de ARN específica de alelos que apunta al ARNm mutado para su degradación mientras preserva la expresión normal del gen ACVR1. [42]
Una mayor investigación de los mecanismos de formación ósea heterotópica en la FOP podría ayudar al desarrollo de tratamientos para otros trastornos que involucran la formación ósea extraesquelética.
Los progenitores fibro/adipogénicos (FAP) pueden ser el tipo de célula causante de enfermedades responsable de la formación de hueso ectópico dependiente de activina A tanto en los músculos como en los tendones de ratones que tienen la mutación ACVR1(R206H) causante de FOP. [43]
En diciembre de 2019, Ipsen emitió una suspensión clínica parcial para personas menores de 14 años, debido a informes de fusión temprana de placas de crecimiento.
Recientemente, a partir de 2021 [update], un posible candidato terapéutico, saracatinib , se encuentra en ensayos clínicos de fase III como un potente inhibidor de la osificación heterotópica en ratones de tipo salvaje y mutantes ACVR1. [44]