La enfermedad de Addison , también conocida como insuficiencia suprarrenal primaria , [4] es un trastorno endocrino poco común y de larga duración que se caracteriza por la producción inadecuada de las hormonas esteroides cortisol y aldosterona por las dos capas externas de las células de las glándulas suprarrenales ( corteza suprarrenal ), lo que provoca insuficiencia suprarrenal . [5] [6] Los síntomas generalmente aparecen de forma lenta e insidiosa y pueden incluir dolor abdominal y anomalías gastrointestinales, debilidad y pérdida de peso. [1] También puede producirse oscurecimiento de la piel en determinadas zonas. [1] En determinadas circunstancias, puede producirse una crisis suprarrenal con presión arterial baja , vómitos , dolor lumbar y pérdida del conocimiento . [1] También pueden producirse cambios de humor . La aparición rápida de los síntomas indica insuficiencia suprarrenal aguda, que es una emergencia clínica. [5] Una crisis suprarrenal puede desencadenarse por estrés, como por una lesión, una cirugía o una infección. [1]
La enfermedad de Addison surge cuando la glándula suprarrenal no produce cantidades suficientes de las hormonas esteroides cortisol y (a veces) aldosterona . [1] Es una enfermedad autoinmune que afecta a algunas personas genéticamente predispuestas en quienes el propio sistema inmunológico del cuerpo ha comenzado a apuntar a las glándulas suprarrenales. [7] En muchos casos de adultos, no está claro qué ha desencadenado la aparición de esta enfermedad, aunque a veces sigue a la tuberculosis . [7] Las causas pueden incluir ciertos medicamentos, sepsis y sangrado en ambas glándulas suprarrenales. [1] [8] La enfermedad de Addison generalmente se diagnostica mediante análisis de sangre , análisis de orina e imágenes médicas . [1]
El tratamiento consiste en reemplazar las hormonas ausentes o bajas. [1] Esto implica tomar un corticosteroide sintético , como hidrocortisona o fludrocortisona . [1] [2] Estos medicamentos generalmente se toman por vía oral . [1] Se requiere una terapia de reemplazo de esteroides continua y de por vida, con un tratamiento de seguimiento regular y monitoreo de otros problemas de salud que puedan ocurrir. [9] Una dieta alta en sal también puede ser útil en algunas personas. [1] Si los síntomas empeoran, se recomienda una inyección de corticosteroide (las personas deben llevar una dosis consigo en todo momento). [1] A menudo, también se requieren grandes cantidades de líquidos intravenosos con el azúcar dextrosa . [1] Con el tratamiento adecuado, el resultado general es generalmente favorable, [10] y la mayoría de las personas pueden llevar una vida razonablemente normal. [11] Sin tratamiento, una crisis suprarrenal puede resultar en la muerte. [1]
La enfermedad de Addison afecta a entre 9 y 14 personas por cada 100.000 en el mundo desarrollado. [1] [3] Se presenta con mayor frecuencia en mujeres de mediana edad. [1] La enfermedad recibe su nombre de Thomas Addison , un graduado de la Facultad de Medicina de la Universidad de Edimburgo , quien describió la afección por primera vez en 1855. [12] [13]

Los síntomas de la enfermedad de Addison pueden desarrollarse durante varios meses y parecerse a otras condiciones médicas. [14] Los síntomas más comunes son causados por niveles bajos de hormonas que normalmente serían producidas por las glándulas suprarrenales. El cortisol bajo en sangre puede causar una variedad de síntomas, incluyendo fatiga , malestar , dolor muscular y articular, disminución del apetito , pérdida de peso y aumento de la sensibilidad al frío. [15] [14] Los síntomas gastrointestinales como náuseas, dolor abdominal y vómitos son particularmente comunes. [16] [14] La aldosterona baja puede hacer que las personas afectadas anhelen alimentos salados, así como desarrollar presión arterial baja que conduce a mareos al ponerse de pie. [16] En las mujeres, la dehidroepiandrosterona (DHEA) baja puede resultar en piel seca y con picazón, pérdida de vello púbico y axilar, y reducción del deseo sexual. [15] Los niños pequeños con enfermedad de Addison pueden tener un aumento de peso insuficiente e infecciones recurrentes. [15] El bajo nivel de cortisol también interfiere con la regulación de la hormona adrenocorticotrópica (ACTH), lo que a veces produce el oscurecimiento de la piel y las membranas mucosas, particularmente en áreas expuestas al sol o a la fricción regular. [14]
Los análisis de sangre en personas con enfermedad de Addison suelen revelar niveles bajos de sodio en sangre . Muchas también tienen niveles altos de potasio en sangre y/o niveles altos de hormona estimulante de la tiroides (TSH). [14]
La mayoría de las personas con enfermedad de Addison desarrollan o tienen una enfermedad autoinmune preexistente. [15] Las condiciones comórbidas particularmente comunes son la enfermedad tiroidea autoinmune (40% de las personas con Addison), la insuficiencia ovárica prematura (hasta el 16% de las personas con Addison), la diabetes tipo 1 (11%), la anemia perniciosa (10%), el vitíligo (6%) y la enfermedad celíaca (2%). [15] La combinación de la enfermedad de Addison además de la candidiasis mucocutánea , el hipoparatiroidismo o ambos, se denomina síndrome poliendocrino autoinmune tipo 1. [ 17] La presencia de Addison además de la enfermedad tiroidea autoinmune, la diabetes tipo 1 o ambos, se denomina síndrome poliendocrino autoinmune tipo 2. [ 18]
Una "crisis suprarrenal" o "crisis addisoniana" es una constelación de síntomas que indican una insuficiencia suprarrenal grave. Puede ser el resultado de una enfermedad de Addison no diagnosticada previamente, un proceso patológico que afecta repentinamente la función suprarrenal (como una hemorragia suprarrenal ) o un problema intercurrente (p. ej., infección, traumatismo) en una persona con enfermedad de Addison conocida. Es una emergencia médica y una situación potencialmente mortal que requiere tratamiento de emergencia inmediato. [19]
Los síntomas característicos son: [20]
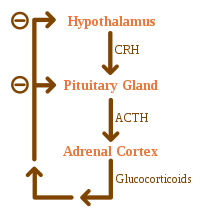
Las causas de la insuficiencia suprarrenal se pueden clasificar según el mecanismo por el cual provocan que las glándulas suprarrenales produzcan una cantidad insuficiente de cortisol. Esto puede deberse a un daño o destrucción de la corteza suprarrenal. Estas deficiencias también incluyen las hormonas glucocorticoides y mineralocorticoides. Estas son la disgenesia suprarrenal (la glándula no se ha formado adecuadamente durante el desarrollo), la esteroidogénesis alterada (la glándula está presente pero es bioquímicamente incapaz de producir cortisol) o la destrucción suprarrenal (procesos patológicos que conducen al daño glandular). [12]
Oscurecimiento ( hiperpigmentación ) de la piel, incluidas las áreas no expuestas al sol; los sitios característicos de oscurecimiento son los pliegues de la piel (p. ej., de las manos), el pezón y el interior de la mejilla (mucosa bucal); también pueden oscurecerse las cicatrices antiguas. Esto ocurre porque la hormona estimulante de los melanocitos (MSH) y la ACTH comparten la misma molécula precursora, proopiomelanocortina (POMC). Después de la producción en la glándula pituitaria anterior , la POMC se escinde en gamma-MSH, ACTH y beta-lipotropina . La subunidad ACTH sufre una escisión adicional para producir alfa-MSH, la MSH más importante para la pigmentación de la piel. En las formas secundaria y terciaria de insuficiencia suprarrenal, no se produce oscurecimiento de la piel, ya que no se produce un exceso de ACTH.
La adrenalitis autoinmune es la causa más común de enfermedad de Addison en el mundo industrializado ya que representa entre el 68% y el 94% de los casos. [6] [21] [22] La destrucción autoinmune de la corteza suprarrenal es causada por una reacción inmune contra la enzima 21-hidroxilasa (un fenómeno descrito por primera vez en 1992). [23] Esto puede ser aislado o en el contexto del síndrome poliendocrino autoinmune (SAF tipo 1 o 2), en el que otros órganos productores de hormonas, como la tiroides y el páncreas , también pueden verse afectados. [24]
La destrucción suprarrenal también es una característica de la adrenoleucodistrofia , y cuando las glándulas suprarrenales están involucradas en la metástasis (siembra de células cancerosas de otras partes del cuerpo, especialmente el pulmón ), hemorragia (por ejemplo, en el síndrome de Waterhouse-Friderichsen o el síndrome antifosfolípido ), infecciones particulares ( tuberculosis , histoplasmosis , coccidioidomicosis ) o la deposición de proteína anormal en la amiloidosis . [25]
Todas las causas de esta categoría son genéticas y, por lo general, muy raras. Entre ellas se incluyen las mutaciones del factor de transcripción SF1 , la hipoplasia suprarrenal congénita debida a mutaciones del gen DAX-1 y las mutaciones del gen del receptor de ACTH (o genes relacionados, como en el síndrome de Triple-A o de Allgrove). Las mutaciones del DAX-1 pueden agruparse en un síndrome con deficiencia de glicerol quinasa con una serie de otros síntomas cuando se elimina el DAX-1 junto con una serie de otros genes. [12]
Para formar cortisol, la glándula suprarrenal requiere colesterol , que luego se convierte bioquímicamente en hormonas esteroides. Las interrupciones en el suministro de colesterol incluyen el síndrome de Smith-Lemli-Opitz y la abetalipoproteinemia . De los problemas de síntesis, la hiperplasia suprarrenal congénita es la más común (en varias formas: 21-hidroxilasa , 17α-hidroxilasa , 11β-hidroxilasa y 3β-hidroxiesteroide deshidrogenasa ), la CAH lipoidea debido a la deficiencia de StAR y las mutaciones del ADN mitocondrial . [12] Algunos medicamentos interfieren con las enzimas de síntesis de esteroides (p. ej., ketoconazol ), mientras que otros aceleran la descomposición normal de las hormonas por el hígado (p. ej., rifampicina , fenitoína ). [12]
Las investigaciones de laboratorio de rutina pueden mostrar: [12]
En los casos sospechosos de enfermedad de Addison, para el diagnóstico es necesario demostrar niveles bajos de hormonas suprarrenales incluso después de una estimulación adecuada (denominada prueba de estimulación con ACTH o prueba de synacthen ) con la hormona hipofisaria sintética ACTH tetracosactida . Se realizan dos pruebas, la prueba corta y la prueba larga. La dexametasona no reacciona de forma cruzada con la prueba y se puede administrar concomitantemente durante la prueba. [26] [27]
La prueba corta compara los niveles de cortisol en sangre antes y después de la administración de 250 microgramos de tetracosactida (por vía intramuscular o intravenosa). Si una hora después, el cortisol plasmático supera los 170 nmol/L y ha aumentado al menos 330 nmol/L hasta al menos 690 nmol/L, se descarta la insuficiencia suprarrenal. Si la prueba corta es anormal, se utiliza la prueba larga para diferenciar entre insuficiencia suprarrenal primaria e insuficiencia adrenocortical secundaria. [28]
La prueba larga utiliza 1 mg de tetracosactida (intramuscular). Se extrae sangre 1, 4, 8 y 24 horas después. El nivel plasmático normal de cortisol debe alcanzar 1000 nmol/L a las 4 horas. En la enfermedad de Addison primaria, el nivel de cortisol está reducido en todas las etapas, mientras que en la insuficiencia corticoadrenal secundaria, se observa una respuesta retardada pero normal. Se pueden realizar otras pruebas para distinguir entre varias causas de hipoadrenalismo, incluidos los niveles de renina y hormona adrenocorticotrópica , así como imágenes médicas , generalmente en forma de ecografía , tomografía computarizada o resonancia magnética . [28]
La adrenoleucodistrofia y la forma más leve, la adrenomieloneuropatía , causan insuficiencia suprarrenal combinada con síntomas neurológicos. Se estima que estas enfermedades son la causa de la insuficiencia suprarrenal en aproximadamente el 35 % de los varones diagnosticados con enfermedad de Addison idiopática y deben considerarse en el diagnóstico diferencial de cualquier varón con insuficiencia suprarrenal. El diagnóstico se realiza mediante un análisis de sangre para detectar ácidos grasos de cadena muy larga . [29]
El tratamiento de la enfermedad de Addison consiste en reemplazar el cortisol faltante, a veces en forma de comprimidos de hidrocortisona o de prednisona en un régimen de dosificación que imita las concentraciones fisiológicas de cortisol. Alternativamente, se puede utilizar una cuarta parte de la cantidad de prednisolona para obtener el mismo efecto glucocorticoide que la hidrocortisona. El tratamiento suele ser de por vida. Además, muchas personas necesitan fludrocortisona como reemplazo de la aldosterona faltante. [19]
A las personas con enfermedad de Addison se les suele aconsejar que lleven consigo información (por ejemplo, en forma de una pulsera MedicAlert o una tarjeta de información) para que la atención del personal de servicios médicos de emergencia que pueda necesitar atender sus necesidades. [30] [31] También se recomienda llevar una aguja, una jeringa y una forma inyectable de cortisol para emergencias. [31] A las personas con enfermedad de Addison se les aconseja que aumenten su medicación durante los períodos de enfermedad o cuando se sometan a una cirugía o un tratamiento dental. [31] Se necesita atención médica inmediata cuando se producen infecciones graves, vómitos o diarrea, ya que estas afecciones pueden precipitar una crisis de Addison. Una persona que está vomitando puede requerir inyecciones de hidrocortisona, en su lugar. [32]
Las personas con niveles bajos de aldosterona también pueden beneficiarse de una dieta rica en sodio. También puede ser beneficioso para las personas con enfermedad de Addison aumentar su ingesta dietética de calcio y vitamina D. Las dosis altas de corticosteroides están relacionadas con la osteoporosis, por lo que pueden ser necesarias para la salud ósea. [33] Las fuentes de calcio incluyen productos lácteos, verduras de hoja verde y harinas fortificadas, entre muchas otras. [34] La vitamina D se puede obtener a través del sol, pescado azul, carne roja y yemas de huevo, entre muchas otras. Aunque existen muchas fuentes para obtener vitamina D a través de la dieta, los suplementos también son una opción. [35]
La terapia estándar incluye inyecciones intravenosas de glucocorticoides y grandes volúmenes de solución salina intravenosa con dextrosa ( glucosa ). Este tratamiento generalmente produce una mejoría rápida. Si el acceso intravenoso no está disponible de inmediato, se puede utilizar la inyección intramuscular de glucocorticoides. Cuando la persona es capaz de tragar líquidos y medicamentos por vía oral, se reduce la cantidad de glucocorticoides hasta que se alcanza una dosis de mantenimiento. Si la aldosterona es deficiente, la terapia de mantenimiento también incluye dosis orales de acetato de fludrocortisona. [36]
Los resultados suelen ser buenos cuando se trata. La mayoría de las personas pueden esperar llevar una vida relativamente normal. Una persona con la enfermedad debe estar atenta a los síntomas de una "crisis de Addison" cuando el cuerpo está bajo tensión, como cuando hace ejercicio intenso o está enferma; en este último caso, a menudo es necesario un tratamiento de emergencia con inyecciones intravenosas para tratar la crisis. [11]
Las personas con enfermedad de Addison tienen una tasa de mortalidad más del doble . [37] Además, las personas con enfermedad de Addison y diabetes mellitus tienen un aumento de casi cuatro veces en la mortalidad en comparación con las personas que solo tienen diabetes. [38] La razón de riesgo de mortalidad por causa en hombres y mujeres es de 2,19 y 2,86, respectivamente. [37]
La muerte de las personas con enfermedad de Addison a menudo ocurre debido a enfermedades cardiovasculares, enfermedades infecciosas y tumores malignos, entre otras posibilidades. [37]
La tasa de frecuencia de la enfermedad de Addison en la población humana se estima a veces en uno en 100.000. [39] Algunos sitúan la cifra más cerca de 40-144 casos por millón de habitantes (1/25.000–1/7.000). [1] [40] [41] La enfermedad de Addison puede afectar a personas de cualquier edad, sexo o etnia, pero normalmente se presenta en adultos entre 30 y 50 años de edad. [41] [42] La investigación no ha demostrado predisposiciones significativas basadas en la etnia. [40] Alrededor del 70% de los diagnósticos de enfermedad de Addison se producen debido a reacciones autoinmunes, que causan daño a la corteza suprarrenal. [5]
La enfermedad de Addison recibe su nombre de Thomas Addison , el médico británico que describió por primera vez la afección en On the Constitutional and Local Effects of Disease of the Suprarenal Capsules (1855). [43] [44] Originalmente la describió como "melasma suprarrenal", pero los médicos posteriores le dieron el epónimo médico "enfermedad de Addison" en reconocimiento al descubrimiento de Addison. [45]
Aunque los seis hombres que estaban bajo el mando de Addison en 1855 tenían tuberculosis suprarrenal, [46] el término "enfermedad de Addison" no implica un proceso patológico subyacente.
En un principio, la enfermedad se consideró una forma de anemia asociada a las glándulas suprarrenales. Como en aquel momento se sabía poco sobre las glándulas suprarrenales (en aquel entonces llamadas "cápsulas suprarrenales"), la monografía de Addison que describía la enfermedad fue una idea aislada. A medida que se fue conociendo mejor la función suprarrenal, la monografía de Addison pasó a ser conocida como una importante contribución médica y un ejemplo clásico de observación médica cuidadosa. [47] La tuberculosis solía ser una de las principales causas de la enfermedad de Addison y de la insuficiencia suprarrenal aguda en todo el mundo. Hoy en día sigue siendo una de las principales causas en los países en desarrollo . [5]
El presidente estadounidense John F. Kennedy (1917-1963) sufrió complicaciones de la enfermedad de Addison a lo largo de su vida, incluso durante su presidencia, que le provocaron fatiga e hiperpigmentación en el rostro. Es posiblemente el caso más famoso que se conoce.
El hipoadrenocorticismo es poco común en perros, [48] y raro en gatos, con menos de 40 casos felinos conocidos en todo el mundo, desde que se documentó por primera vez en 1983. [49] [50] Se han informado casos individuales en una foca gris , [51] un panda rojo , [52] un zorro volador, [53] y un perezoso. [54]
En los perros, el hipoadrenocorticismo se ha diagnosticado en muchas razas. [48] Los síntomas vagos, que aparecen y desaparecen, pueden provocar un retraso en el reconocimiento de la presencia de la enfermedad. [55] Las perras parecen estar más afectadas que los machos, aunque puede que no sea así en todas las razas. [55] [56] La enfermedad se diagnostica con mayor frecuencia en perros jóvenes o de mediana edad, pero puede ocurrir a cualquier edad, desde los 4 meses hasta los 14 años. [55] El tratamiento del hipoadrenocorticismo debe reemplazar las hormonas (cortisol y aldosterona) que el perro no puede producir por sí mismo. [57] Esto se logra mediante un tratamiento diario con fludrocortisona o inyecciones mensuales de pivalato de desoxicorticosterona (DOCP) y un tratamiento diario con un glucocorticoide, como la prednisona . [57] Se requieren varios análisis de sangre de seguimiento para poder ajustar la dosis hasta que el perro reciba la cantidad correcta de tratamiento, porque los medicamentos utilizados en la terapia del hipoadrenocorticismo pueden causar sed y micción excesivas si no se prescriben en la dosis efectiva más baja. [57] En previsión de situaciones estresantes, como permanecer en una perrera, los perros requieren una dosis mayor de prednisona. [57] Se requiere tratamiento de por vida, pero el pronóstico para los perros con hipoadrenocorticismo es muy bueno. [55]
El hipoadrenocorticismo también puede presentarse en gatos, pero es extremadamente raro. Generalmente es causado por una reacción inmunitaria que provoca insuficiencia suprarrenal. Para diagnosticar la afección se utiliza una prueba de estimulación con ACTH. [58]
{{cite book}}: CS1 maint: URL no apta ( enlace )