

La espermatogénesis es el proceso por el cual los espermatozoides haploides se desarrollan a partir de células germinales en los túbulos seminíferos del testículo . Este proceso comienza con la división mitótica de las células madre ubicadas cerca de la membrana basal de los túbulos. [1] Estas células se denominan células madre espermatogoniales . La división mitótica de estas produce dos tipos de células. Las células de tipo A reponen las células madre y las células de tipo B se diferencian en espermatocitos primarios . El espermatocito primario se divide meióticamente ( Meiosis I) en dos espermatocitos secundarios; cada espermatocito secundario se divide en dos espermátidas haploides iguales por Meiosis II. Las espermátidas se transforman en espermatozoides (espermatozoides) mediante el proceso de espermiogénesis . Estos se desarrollan en espermatozoides maduros, también conocidos como células espermáticas . [2] Así, el espermatocito primario da lugar a dos células, los espermatocitos secundarios, y los dos espermatocitos secundarios por su subdivisión producen cuatro espermatozoides y cuatro células haploides. [3]
Los espermatozoides son los gametos masculinos maduros en muchos organismos que se reproducen sexualmente. Por lo tanto, la espermatogénesis es la versión masculina de la gametogénesis , cuyo equivalente femenino es la ovogénesis . En los mamíferos, se produce en los túbulos seminíferos de los testículos masculinos de forma escalonada. La espermatogénesis depende en gran medida de las condiciones óptimas para que el proceso se produzca correctamente y es esencial para la reproducción sexual . La metilación del ADN y la modificación de las histonas se han implicado en la regulación de este proceso. [4] Comienza durante la pubertad y suele continuar ininterrumpidamente hasta la muerte, aunque se puede percibir una ligera disminución en la cantidad de espermatozoides producidos con el aumento de la edad (véase Infertilidad masculina ).
La espermatogénesis se inicia en la parte inferior de los tubos seminíferos y, progresivamente, las células van adentrándose en ellos y recorriendo el interior de los mismos hasta que los espermatozoides maduros alcanzan el lumen, donde se depositan. La división se produce de forma asincrónica; si se corta el tubo transversalmente se pueden observar diferentes estados de maduración. Un grupo de células con diferentes estados de maduración que se van generando al mismo tiempo se denomina onda espermatogénica. [5]
La espermatogénesis produce gametos masculinos maduros, comúnmente llamados espermatozoides pero más específicamente conocidos como espermatozoides , que son capaces de fecundar el gameto femenino homólogo, el ovocito , durante la concepción para producir un individuo unicelular conocido como cigoto . Esta es la piedra angular de la reproducción sexual e implica que los dos gametos contribuyan con la mitad del conjunto normal de cromosomas ( haploide ) para dar como resultado un cigoto cromosómicamente normal ( diploide ).
Para preservar el número de cromosomas en la descendencia, que difiere entre especies , uno de cada gameto debe tener la mitad del número habitual de cromosomas presentes en otras células del cuerpo. De lo contrario, la descendencia tendrá el doble del número normal de cromosomas y pueden producirse anomalías graves. En los seres humanos, las anomalías cromosómicas derivadas de una espermatogénesis incorrecta dan lugar a defectos congénitos y anomalías congénitas ( síndrome de Down , síndrome de Klinefelter ) y, en la mayoría de los casos, al aborto espontáneo del feto en desarrollo.
La espermatogénesis tiene lugar en varias estructuras del sistema reproductor masculino . Las etapas iniciales ocurren dentro de los testículos y progresan hasta el epidídimo , donde los gametos en desarrollo maduran y se almacenan hasta la eyaculación . Los túbulos seminíferos de los testículos son el punto de partida del proceso, donde las células madre espermatogoniales adyacentes a la pared interna del túbulo se dividen en dirección centrípeta, comenzando en las paredes y avanzando hacia la parte más interna, o lumen , para producir espermatozoides inmaduros. [2] La maduración ocurre en el epidídimo. La ubicación [testículos/escroto] es específicamente importante ya que el proceso de espermatogénesis requiere una temperatura más baja para producir espermatozoides viables, específicamente 1°-8 °C más baja que la temperatura corporal normal de 37 °C (98,6 °F). [6] Clínicamente, pequeñas fluctuaciones en la temperatura, como las de una correa de soporte atlética, no causan deterioro en la viabilidad o el recuento de espermatozoides. [7]
En el caso de los seres humanos, se estima que el proceso completo de espermatogénesis dura 74 días [8] [9] (según biopsias marcadas con tritio) y aproximadamente 120 días [10] (según mediciones del reloj de ADN). Si se incluye el transporte por el sistema ductal, lleva 3 meses. Los testículos producen entre 200 y 300 millones de espermatozoides al día [11] . Sin embargo, solo alrededor de la mitad o 100 millones de ellos se convierten en espermatozoides viables [12] .
El proceso completo de la espermatogénesis se puede dividir en varias etapas distintas, cada una de las cuales corresponde a un tipo particular de célula en los seres humanos. En la siguiente tabla, la ploidía, el número de copias y el recuento de cromosomas/cromátidas corresponden a una célula, generalmente antes de la síntesis y división del ADN (en G1, si corresponde). El espermatocito primario se detiene después de la síntesis del ADN y antes de la división.


La espermatocitogénesis es la forma masculina de gametocitogénesis y da como resultado la formación de espermatocitos que poseen la mitad del complemento normal de material genético. En la espermatocitogénesis, una espermatogonia diploide , que reside en el compartimento basal de los túbulos seminíferos, se divide mitóticamente, produciendo dos células intermedias diploides llamadas espermatocitos primarios . Luego, cada espermatocito primario se mueve al compartimento adluminal de los túbulos seminíferos y duplica su ADN y posteriormente experimenta meiosis I para producir dos espermatocitos secundarios haploides , que luego se dividirán una vez más en espermátidas haploides . Esta división implica fuentes de variación genética, como la inclusión aleatoria de cromosomas parentales y el entrecruzamiento cromosómico que aumenta la variabilidad genética del gameto. La maquinaria de respuesta al daño del ADN (DDR) juega un papel importante en la espermatogénesis. La proteína FMRP se une a los cromosomas meióticos y regula la dinámica de la maquinaria DDR durante la espermatogénesis. [13] FMRP parece ser necesaria para la reparación del daño del ADN .
Cada división celular de una espermatogonia a una espermátida es incompleta; las células permanecen conectadas entre sí por puentes de citoplasma para permitir el desarrollo sincrónico. No todas las espermatogonias se dividen para producir espermatocitos; de lo contrario, el suministro de espermatogonias se agotaría. En cambio, las células madre espermatogoniales se dividen mitóticamente para producir copias de sí mismas, lo que garantiza un suministro constante de espermatogonias para alimentar la espermatogénesis. [14]
La espermatidogénesis es la creación de espermátidas a partir de espermatocitos secundarios. Los espermatocitos secundarios producidos antes entran rápidamente en la meiosis II y se dividen para producir espermátidas haploides. La brevedad de esta etapa significa que rara vez se ven espermatocitos secundarios en los estudios histológicos .
Durante la espermiogénesis, las espermátidas comienzan a formar una cola mediante el crecimiento de microtúbulos en uno de los centriolos, que se convierte en cuerpo basal. Estos microtúbulos forman un axonema . Más tarde, el centriolo se modifica en el proceso de reducción del centrosoma . [15] La parte anterior de la cola (llamada pieza intermedia) se engrosa porque las mitocondrias se disponen alrededor del axonema para asegurar el suministro de energía. El ADN de la espermátida también sufre un empaquetamiento, volviéndose altamente condensado. El ADN se empaqueta primero con proteínas básicas nucleares específicas, que posteriormente se reemplazan con protaminas durante la elongación de la espermátida. La cromatina resultante, fuertemente empaquetada, es transcripcionalmente inactiva. El aparato de Golgi rodea el núcleo ahora condensado, convirtiéndose en el acrosoma .
Luego, la maduración se lleva a cabo bajo la influencia de la testosterona, que elimina el citoplasma y los orgánulos innecesarios restantes . El exceso de citoplasma, conocido como cuerpos residuales , es fagocitado por las células de Sertoli circundantes en los testículos . Los espermatozoides resultantes ahora son maduros pero carecen de movilidad. Los espermatozoides maduros son liberados de las células de Sertoli protectoras hacia el lumen del túbulo seminífero en un proceso llamado espermiación .
Los espermatozoides inmóviles son transportados al epidídimo en el líquido testicular secretado por las células de Sertoli con la ayuda de la contracción peristáltica . Mientras están en el epidídimo, los espermatozoides ganan movilidad y se vuelven capaces de fertilizar. Sin embargo, el transporte de los espermatozoides maduros a través del resto del sistema reproductor masculino se logra mediante la contracción muscular en lugar de la movilidad recientemente adquirida por el espermatozoide.
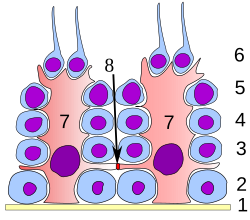
En todas las etapas de diferenciación, las células espermatogénicas están en estrecho contacto con las células de Sertoli, que se cree que proporcionan soporte estructural y metabólico a los espermatozoides en desarrollo. Una sola célula de Sertoli se extiende desde la membrana basal hasta el lumen del túbulo seminífero, aunque los procesos citoplasmáticos son difíciles de distinguir a nivel de microscopio óptico.
Las células de Sertoli cumplen una serie de funciones durante la espermatogénesis; apoyan los gametos en desarrollo de las siguientes maneras:
Las moléculas de adhesión intercelular ICAM-1 e ICAM-1 soluble tienen efectos antagónicos sobre las uniones estrechas que forman la barrera hemato-testicular. [17] Las moléculas ICAM-2 regulan la adhesión de las espermátidas en el lado apical de la barrera (hacia el lumen ). [17]
El proceso de espermatogénesis es muy sensible a las fluctuaciones del entorno, en particular de las hormonas y la temperatura. Para mantener el proceso se requiere testosterona en grandes concentraciones locales, lo que se logra mediante la unión de la testosterona a la proteína transportadora de andrógenos presente en los túbulos seminíferos. La testosterona es producida por células intersticiales, también conocidas como células de Leydig , que se encuentran adyacentes a los túbulos seminíferos.
El epitelio seminífero es sensible a la temperatura elevada en los seres humanos y algunas otras especies, y se verá afectado negativamente por temperaturas tan altas como la temperatura corporal normal. Además, las espermatogonias no alcanzan la madurez a la temperatura corporal en la mayoría de los mamíferos, ya que la β-polimerasa y la recombinasa espermatogénica necesitan una temperatura óptima específica. [18] En consecuencia, los testículos se encuentran fuera del cuerpo en un saco de piel llamado escroto . La temperatura óptima se mantiene a 2 °C ( hombre ) (8 °C ratón ) por debajo de la temperatura corporal. Esto se logra mediante la regulación del flujo sanguíneo [19] y el posicionamiento hacia y lejos del calor del cuerpo por el músculo cremastérico y el músculo liso dartos en el escroto.
Un mecanismo importante es el intercambio térmico entre la sangre arterial y venosa testicular. Las disposiciones anatómicas especializadas consisten en dos zonas de enrollamiento a lo largo de la arteria espermática interna. Esta disposición anatómica prolonga el tiempo de contacto y el intercambio térmico entre la sangre arterial y venosa testicular y puede, en parte, explicar el gradiente de temperatura entre la sangre arterial aórtica y testicular reportado en perros y carneros. Además, la reducción en la presión del pulso, que ocurre en el tercio proximal de la longitud enrollada de la arteria espermática interna. [ aclaración necesaria ] [20] [21] Además, la actividad de la recombinasa espermatogénica disminuye, y se supone que esto es un factor importante de la degeneración de los testículos. [ aclaración necesaria ] [22]
Las deficiencias dietéticas (como las vitaminas B, E y A), los esteroides anabólicos , los metales (cadmio y plomo), la exposición a los rayos X, la dioxina , el alcohol y las enfermedades infecciosas también afectarán negativamente la tasa de espermatogénesis. [23] Además, la línea germinal masculina es susceptible al daño del ADN causado por el estrés oxidativo, y este daño probablemente tenga un impacto significativo en la fertilización y el embarazo. [24] Según el estudio de Omid Mehrpour et al., la exposición a pesticidas también afecta la espermatogénesis. [25]
El control hormonal de la espermatogénesis varía entre especies. En los humanos, el mecanismo no se entiende completamente; sin embargo, se sabe que el inicio de la espermatogénesis ocurre en la pubertad debido a la interacción del hipotálamo , la glándula pituitaria y las células de Leydig . Si se elimina la glándula pituitaria, la espermatogénesis aún puede iniciarse por la hormona folículo estimulante (FSH) y la testosterona . [26] A diferencia de la FSH, la hormona luteinizante (LH) parece tener un papel pequeño en la espermatogénesis fuera de la inducción de la producción de testosterona gonadal. [26] [27]
La FSH estimula tanto la producción de proteína transportadora de andrógenos (ABP) por las células de Sertoli como la formación de la barrera hematotesticular . La ABP es esencial para concentrar la testosterona en niveles lo suficientemente altos como para iniciar y mantener la espermatogénesis. Los niveles intratesticulares de testosterona son 20-100 o 50-200 veces más altos que la concentración encontrada en la sangre, aunque existe una variación en un rango de 5 a 10 veces entre hombres sanos. [28] [29] La producción de testosterona no permanece constante durante todo el día, sino que sigue un ritmo circadiano. El pico máximo de testosterona ocurre a las 8 am, lo que explica por qué los hombres sufren con frecuencia de erecciones matutinas. En hombres más jóvenes, los picos de testosterona son más altos. La FSH puede iniciar el secuestro de testosterona en los testículos, pero una vez desarrollada, solo se requiere testosterona para mantener la espermatogénesis. [26] Sin embargo, el aumento de los niveles de FSH aumentará la producción de espermatozoides al prevenir la apoptosis de las espermatogonias de tipo A. La hormona inhibina actúa para disminuir los niveles de FSH. Los estudios realizados en modelos de roedores sugieren que las gonadotropinas (tanto LH como FSH) apoyan el proceso de espermatogénesis al suprimir las señales proapoptóticas y, por lo tanto, promueven la supervivencia de las células espermatogénicas. [30]
Las células de Sertoli median en partes de la espermatogénesis a través de la producción de hormonas. Son capaces de producir las hormonas estradiol e inhibina. Las células de Leydig también son capaces de producir estradiol además de su producto principal, la testosterona. Se ha descubierto que el estrógeno es esencial para la espermatogénesis en animales. [31] [32] Sin embargo, se descubrió que un hombre con síndrome de insensibilidad a los estrógenos (un ERα defectuoso ) producía espermatozoides con un recuento normal , aunque una viabilidad espermática anormalmente baja ; no está claro si era estéril o no. [33] Los niveles de estrógeno demasiado altos pueden ser perjudiciales para la espermatogénesis debido a la supresión de la secreción de gonadotropina y, por extensión, la producción intratesticular de testosterona. [34] La conexión entre la espermatogénesis y los niveles de prolactina parece ser moderada, y los niveles óptimos de prolactina reflejan una producción eficiente de espermatozoides. [27] [35]
Los trastornos de la espermatogénesis pueden causar oligospermia , que es semen con una baja concentración de espermatozoides [36] y es un hallazgo común en la infertilidad masculina .