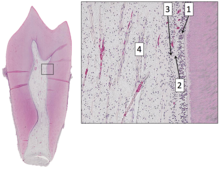
La pulpa es el tejido conectivo , los nervios , los vasos sanguíneos y los odontoblastos que componen la capa más interna de un diente . [1] La actividad de la pulpa y los procesos de señalización regulan su comportamiento. [2] [3] [4] [5] [6] [7]
La pulpa es el haz neurovascular central de cada diente, permanente o primario . Está compuesta por una cámara pulpar central, cuernos pulpares y canales radiculares. La gran masa de la pulpa está contenida dentro de la cámara pulpar, que está contenida en la corona del diente e imita su forma general. [2] Debido a la deposición continua de dentina , la cámara pulpar se hace más pequeña con la edad. Esto no es uniforme en toda la pulpa coronal, sino que progresa más rápido en el suelo que en el techo o las paredes laterales.
Los conductos pulpares radiculares se extienden desde la región cervical de la corona hasta el ápice radicular . No siempre son rectos, sino que varían en forma, tamaño y número. Se continúan con los tejidos periapicales a través del foramen o forámenes apicales.
El volumen total de todos los órganos de los dientes permanentes es de 0,38 cc, y el volumen medio de la pulpa de un solo ser humano adulto es de 0,02 cc. [ cita requerida ]
Los conductos accesorios son vías que parten de la pulpa radicular. Estos conductos, que se extienden lateralmente a través de la dentina hasta el tejido periodontal, se observan especialmente en el tercio apical de la raíz. Los conductos accesorios también se denominan conductos laterales porque suelen estar ubicados en la superficie lateral de las raíces de los dientes.
La pulpa tiene un trasfondo similar al de la dentina porque ambas derivan de la papila dental del germen dentario. Durante la odontogénesis , cuando la dentina se forma alrededor de la papila dental, el tejido más interno se considera pulpa. [8]

Hay cuatro etapas principales del desarrollo de los dientes :
Se sabe que el primer signo del desarrollo dentario se produce ya en la sexta semana de vida intrauterina. El epitelio oral comienza a multiplicarse y se invagina en células ectomesenquimales , lo que da lugar a la lámina dental. La lámina dental es el origen del brote dental. La etapa de brote progresa a la etapa de capuchón cuando el epitelio forma el órgano del esmalte. Las células ectomesenquimales se condensan aún más y se convierten en papila dental . Juntos, el órgano epitelial del esmalte y la papila dental ectomesenquimal y el folículo forman el germen dental. La papila dental es el origen de la pulpa dental. Las células en la periferia de la papila dental experimentan división celular y diferenciación para convertirse en odontoblastos . Los pulpoblastos se forman en el medio de la pulpa. Esto completa la formación de la pulpa. La pulpa dental es esencialmente una papila dental madura. [10]
El desarrollo de la pulpa dental también se puede dividir en dos etapas: desarrollo de la pulpa coronal (cerca de la corona del diente) y desarrollo de la pulpa radicular (ápice del diente).
La pulpa se desarrolla en cuatro regiones desde la periferia hasta la pulpa central:

La región central de la pulpa coronal y radicular contiene grandes troncos nerviosos y vasos sanguíneos.
Esta zona está revestida periféricamente por un área odontogénica especializada que tiene cuatro capas (de la más interna a la más externa):
Las células que se encuentran en la pulpa dental incluyen fibroblastos (la célula principal), odontoblastos , células de defensa como histiocitos , macrófagos , granulocitos , mastocitos y células plasmáticas . El plexo nervioso de Raschkow está ubicado en el centro de la zona rica en células. [8]
El plexo de Raschkow controla las sensaciones dolorosas. En virtud de su contenido de péptidos, también desempeñan funciones importantes en los eventos inflamatorios y la posterior reparación tisular. Hay dos tipos de fibras nerviosas que median la sensación de dolor: las fibras A conducen sensaciones de dolor rápido y agudo y pertenecen al grupo mielinizado , mientras que las fibras C están involucradas en el dolor sordo y son más delgadas y no mielinizadas. Las fibras A, principalmente del tipo A-delta, se ubican preferentemente en la periferia de la pulpa, donde están en estrecha asociación con los odontoblastos y extienden fibras a muchos, pero no a todos, los túbulos dentinarios. Las fibras C generalmente terminan en el tejido pulpar propiamente dicho, ya sea como terminaciones nerviosas libres o como ramas alrededor de los vasos sanguíneos. Las fibras nerviosas sensoriales que se originan de los nervios alveolares inferior y superior inervan la capa odontoblástica de la cavidad pulpar. Estos nervios ingresan al diente a través del foramen apical como haces nerviosos mielinizados. Se ramifican para formar el plexo nervioso subodontoblástico de Raschkow, que está separado de los odontoblastos por una zona libre de células de Weil. Este plexo se encuentra entre la zona libre de células y la zona rica en células de la pulpa.

Como la pulpa dental es una región altamente vascularizada e inervada del diente, es el sitio de origen de la mayoría de las sensaciones relacionadas con el dolor. [12] El nervio de la pulpa dental está inervado por uno de los nervios trigémino, también conocido como el quinto par craneal . Las neuronas ingresan a la cavidad pulpar a través del foramen apical y se ramifican para formar el plexo nervioso de Raschkow. Los nervios del plexo de Raschkow proporcionan ramas para formar un plexo marginal alrededor de los odontoblastos, con algunos nervios que penetran en los túbulos dentinarios.
La pulpa dental también está inervada por la división simpática del sistema nervioso autónomo. [11] Estos axones simpáticos se proyectan hacia la pulpa radicular, donde forman un plexo a lo largo de los vasos sanguíneos. Su función está relacionada principalmente con la constricción de los vasos sanguíneos dentro de la pulpa dental. [11] Una caída brusca del flujo sanguíneo pulpar puede ser causada por la estimulación de estos nervios. No hay evidencia de una inervación pulpar parasimpática.
Existen dos tipos principales de fibras nerviosas sensoriales en la pulpa, cada una de ellas distribuida en diferentes lugares. Las diferentes características estructurales de las dos fibras nerviosas sensoriales también dan lugar a distintos tipos de estimulación sensorial.
La función principal de la pulpa dental es formar dentina (por los odontoblastos ).
Otras funciones incluyen:
La salud de la pulpa dental se puede determinar mediante una variedad de ayudas diagnósticas que prueban el suministro de sangre a un diente ( prueba de vitalidad ) o la respuesta sensorial de los nervios dentro del conducto radicular a estímulos específicos ( prueba de sensibilidad ). Aunque menos precisas, las pruebas de sensibilidad, como las pruebas pulpares eléctricas o las pruebas térmicas, se utilizan de manera más rutinaria en la práctica clínica que las pruebas de vitalidad, que requieren equipo especializado.
Se espera que un diente sano responda a la prueba de sensibilidad con un dolor breve y agudo que desaparece cuando se retira el estímulo. Una respuesta exagerada o prolongada a la prueba de sensibilidad indica que el diente tiene algún grado de pulpitis sintomática . Un diente que no responde en absoluto a la prueba de sensibilidad puede haberse necrosado .
En un diente sano, las capas de esmalte y dentina protegen la pulpa de las infecciones.
La pulpitis reversible es una inflamación leve a moderada causada por cualquier irritación o estímulo momentáneo, por lo que no se siente dolor al retirar los estimulantes. [16] La pulpa se hincha cuando se comprometen las capas protectoras de esmalte y dentina. A diferencia de la pulpitis irreversible, la pulpa da una respuesta regular a las pruebas de sensibilidad y la inflamación se resuelve con el tratamiento de la causa. No se presentan cambios radiográficos significativos en la región periapical. Se requieren exámenes adicionales para asegurar que la pulpa dental haya regresado a su estado normal. [17]
La pulpitis se establece cuando la cámara pulpar se ve afectada por una infección bacteriana. La pulpitis irreversible se diagnostica cuando la pulpa se inflama y se infecta sin posibilidad de curación. La eliminación del agente etiológico no permite la curación y, a menudo, está indicada una endodoncia. La pulpitis irreversible se produce después de una pulpitis reversible si no se realiza una intervención temprana. [5] [7] Aunque la pulpa todavía está vital y vascularizada, no se clasifica como "pulpa muerta". [3]
La pulpitis irreversible y reversible se distinguen por las respuestas dolorosas a la estimulación térmica. Si la afección es reversible, la respuesta dolorosa de la pulpa dura unos segundos tras la exposición al frío o al calor. Si el dolor persiste de minutos a horas, la afección se clasifica como irreversible. Esta es una queja de presentación común que facilita el diagnóstico inicial. [3] [4]
La pulpitis irreversible puede ser sintomática o asintomática. La pulpitis irreversible asintomática es el resultado de la transición de la pulpitis irreversible sintomática a un estado inactivo/quiescente. Esto se debe a su etiología; el exudado inflamatorio se puede eliminar rápidamente, por ejemplo, a través de una gran cavidad cariosa o un traumatismo previo que causó una exposición pulpar indolora. La acumulación de presión en un espacio pulpar confinado inicia reflejos de dolor. Cuando se alivia esta presión, el dolor disminuye. [18] [6]
Como lo indican sus nombres, estas enfermedades se caracterizan en gran medida por sus síntomas: duración y ubicación del dolor, y factores que lo exacerban y alivian. Los datos de entrada incluyen pruebas clínicas ( cloruro de etilo frío , EPT, gutapercha caliente , palpación), análisis radiográfico (tomografía computarizada periapical y/o de haz cónico ) y otros. Las pruebas térmicas son subjetivas y, por lo tanto, se realizan en el diente afectado y en los dientes adyacentes y contralaterales, lo que permite al paciente compararlos. Los dientes sanos normales se utilizan como base para los diagnósticos. [19] [7] [5]
Las características clave de la pulpitis irreversible sintomática incluyen:
Las características clave de la pulpitis irreversible asintomática incluyen:
Los tratamientos incluyen la endodoncia o la extracción del diente. En la terapia endodóncica, la eliminación de la pulpa inflamada alivia el dolor. Luego, el sistema de conductos radiculares vacío se obtura con gutapercha (material de goma que actúa como calmante de la presión y el dolor). [20]
La necrosis pulpar se produce cuando la pulpa muere. Las causas incluyen caries no tratadas, traumatismo o infección bacteriana. Suele ser posterior a una pulpitis crónica. Los dientes con necrosis pulpar se someten a un tratamiento de conducto o extracción para evitar una mayor propagación de la infección, que puede derivar en un absceso.
La necrosis puede ser sintomática o asintomática. La necrosis sintomática implica una respuesta dolorosa persistente a estímulos de frío y calor, dolor espontáneo que puede hacer que el paciente se despierte durante el sueño, dificultad para comer y sensibilidad a la percusión. [21] [22] La necrosis asintomática no responde a estímulos térmicos ni a pruebas pulpares eléctricas, lo que hace que el paciente no sea consciente de la patología. [22]
La necrosis asintomática puede pasar desapercibida para el paciente y, por lo tanto, no se puede intentar un diagnóstico. El diagnóstico puede implicar radiografías y pruebas de sensibilidad con estímulos calientes o fríos (utilizando gutapercha tibia o cloruro de etilo) o un comprobador de pulpa eléctrico. La vitalidad dental (irrigación sanguínea) se puede evaluar mediante flujometría Doppler. [23] Las secuelas de una pulpa necrótica incluyen periodontitis apical aguda , absceso dental o quiste radicular y decoloración dentaria. [24]
La pulpa necrótica no tratada puede provocar complicaciones adicionales, como infección, fiebre, hinchazón, abscesos y pérdida ósea. Existen dos opciones de tratamiento para la necrosis pulpar. [25] [26]
La respuesta pulpar a la caries se puede dividir en dos etapas: preinfección y postinfección. En los dientes humanos afectados por caries, aparecen células similares a los odontoblastos en la interfaz dentina-pulpa junto con células inmunitarias pulpares especializadas para combatir la caries. Una vez que identifican componentes bacterianos específicos, estas células activan la inmunidad innata y adaptativa.
En la pulpa no infectada, los leucocitos pueden tomar muestras y responder al entorno, involucrando macrófagos, células dendríticas (CD), células T y células B. [ 14] Este proceso de muestreo es parte de la respuesta inmune normal, ya que desencadena que los leucocitos del sistema circulatorio se adhieran a las células endoteliales que recubren los vasos sanguíneos y luego migren al sitio de la infección para defenderse. Los macrófagos pueden fagocitar bacterias y activar las células T, lo que desencadena la respuesta inmune adaptativa que ocurre en asociación con las CD. [15] En la pulpa, las CD secretan una variedad de citocinas que influyen en las respuestas inmunes y son reguladores clave de la defensa contra las infecciones. [27] Una cantidad comparativamente pequeña de células B está presente en el tejido pulpar sano, y la pulpitis y la progresión de la caries aumentan su número. [27]
Cuando las bacterias se acercan a la pulpa pero aún están confinadas a la dentina primaria o secundaria, se produce una desmineralización ácida de la dentina, produciendo dentina terciaria que ayuda a proteger la pulpa de más lesiones.
Después de una exposición pulpar, las células pulpares se reclutan y se diferencian en células similares a odontoblastos, lo que contribuye a la formación de un puente dentinario, aumentando el espesor de la dentina. [28] La célula similar a odontoblastos es una estructura mineralizada formada por una nueva población de células derivadas de la pulpa que pueden expresarse como receptores tipo Toll . Son responsables de la regulación positiva de los efectores de inmunidad innata, incluidos los agentes antimicrobianos y las quimiocinas . Un agente antimicrobiano importante producido por los odontoblastos son las beta-defensinas (BD). Las BD matan a los microorganismos formando microporos que destruyen la integridad de la membrana y provocan fugas del contenido celular. [29] Otro es el óxido nítrico (NO), un radical libre altamente difusible que estimula la producción de quimiocinas para atraer células inmunes a las áreas afectadas y neutralizar los subproductos bacterianos en las células pulpares in vitro . [29]
Los cálculos pulpares son masas calcificadas que se producen en la pulpa, ya sea en la porción apical o coronal. Se clasifican según su estructura o ubicación. Según su ubicación, los cálculos pulpares se pueden clasificar como libres (completamente rodeados de pulpa), incrustados (rodeados de tejido dentinario) o adherentes (adheridos a la pared pulpar continua con la dentina, pero no completamente encerrados). [30] Dependiendo de la estructura, son verdaderos (dentina revestida por odontoblastos), falsos (formados a partir de células degenerativas que se mineralizan) o difusos (de forma más irregular que los cálculos falsos). [31] La etiología de los cálculos pulpares es poco conocida. Se ha registrado que las calcificaciones pulpares pueden ocurrir debido a:
Los cálculos pulpares suelen estar formados por capas circulares de tejido mineralizado. Estas capas están formadas por coágulos de sangre, células muertas y fibras de colágeno. En ocasiones, los cálculos pulpares aparecen rodeados de células similares a odontoblastos que contienen túbulos. [33]
Los cálculos pulpares pueden alcanzar hasta el 50% en las muestras estudiadas. Se estima que los cálculos pulpares suelen oscilar entre el 8 y el 9%. [30] Las calcificaciones pulpares son más comunes en mujeres y más frecuentes en los dientes maxilares en comparación con los dientes mandibulares. La razón es incierta. Son más comunes en los molares, especialmente los primeros molares en comparación con los segundos molares y premolares. [32] Una revisión sugirió que esto se debía a que los primeros molares son los primeros dientes que se ubican en la mandíbula (mandíbula inferior) y tienen una exposición más prolongada a cambios degenerativos. También tienen un mayor suministro de sangre. [32]
En general, los cálculos pulpares no requieren tratamiento. Según el tamaño y la ubicación de los cálculos, pueden interferir con el tratamiento endodóntico y deben eliminarse.
La pulpa actúa como un sistema de seguridad y alarma. Una caries leve en la estructura dental que no se extienda a la dentina puede no alarmar a la pulpa, pero a medida que la dentina queda expuesta, ya sea por caries dentales o traumatismos, comienza la sensibilidad. Los túbulos dentinarios pasan el estímulo a la capa odontoblástica de la pulpa, lo que desencadena la respuesta. Esta responde principalmente al frío. En esta etapa, se puede realizar una restauración simple. A medida que la caries progresa cerca de la pulpa, la respuesta se magnifica. La sensación al calor y al frío aumenta. En esta etapa, puede ser aconsejable un recubrimiento pulpar indirecto . En esta etapa, puede ser imposible diagnosticar clínicamente la extensión de la caries. La dentina cariada por la caries dental que progresa a la pulpa puede fracturarse durante la masticación , traumatizando la pulpa y dando lugar a pulpitis.
La pulpitis puede ser dolorosa y puede requerir un tratamiento de conducto radicular o endodoncia. [34] La pulpa traumatizada inicia una respuesta inflamatoria. El entorno duro y cerrado genera presión dentro de la cámara pulpar, comprimiendo las fibras nerviosas y provocando dolor. En esta etapa, la pulpa comienza a morir y progresa hasta la formación de un absceso periapical (pulpitis crónica).
Los cuernos pulpares retroceden con la edad. La pulpa sufre una disminución de sustancia intercelular, agua y células a medida que se llena de fibras de colágeno . Esta disminución de células es evidente en la cantidad reducida de células mesenquimales indiferenciadas . La pulpa se vuelve más fibrótica, lo que reduce la capacidad regenerativa de la pulpa debido a la pérdida de estas células. La cavidad pulpar general puede volverse más pequeña por la adición de dentina secundaria o terciaria y causar recesión pulpar. La falta de sensibilidad asociada con los dientes más viejos se debe a cuernos pulpares retraídos, fibrosis pulpar, adición de dentina o todos estos cambios. El tratamiento restaurador se puede realizar sin anestesia local en denticiones más viejas. [2]
El anatomista romano Galeno comentó el trabajo de Hipócrates, clasificando los dientes como huesos y destacando sus características distintivas en comparación con otros huesos. Fue el primero en descubrir los nervios en los dientes e identificó siete nervios craneales en su investigación. [35]
{{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace ){{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace ){{cite journal}}: Requiere citar revista |journal=( ayuda )