La enfermedad de la tiroides es una afección médica que afecta la función de la glándula tiroides . La glándula tiroides está ubicada en la parte delantera del cuello y produce hormonas tiroideas [1] que viajan a través de la sangre para ayudar a regular muchos otros órganos, lo que significa que es un órgano endocrino . Estas hormonas normalmente actúan en el cuerpo para regular el uso de energía, el desarrollo infantil y el desarrollo infantil. [2]
Existen cinco tipos generales de enfermedad tiroidea, cada uno con sus propios síntomas. Una persona puede tener uno o varios tipos diferentes al mismo tiempo. Los cinco grupos son:
En los EE. UU., se encontró hipotiroidismo e hipertiroidismo en el 4,6 y el 1,3 % de la población mayor de 12 años respectivamente (2002). [3]
En algunos tipos, como la tiroiditis subaguda o la tiroiditis posparto, los síntomas pueden desaparecer después de unos meses y las pruebas de laboratorio pueden volver a la normalidad. [4] Sin embargo, la mayoría de los tipos de enfermedad tiroidea no se resuelven por sí solos. Los síntomas hipotiroideos comunes incluyen fatiga, poca energía, aumento de peso, incapacidad para tolerar el frío, frecuencia cardíaca lenta, piel seca y estreñimiento. [5] Los síntomas hipertiroideos comunes incluyen irritabilidad, ansiedad, pérdida de peso, ritmo cardíaco acelerado, incapacidad para tolerar el calor, diarrea y agrandamiento de la tiroides. [6] Las anomalías estructurales pueden no producir síntomas, sin embargo, algunas personas pueden tener síntomas hipertiroideos o hipotiroideos relacionados con la anomalía estructural o notar hinchazón del cuello. [7] En raras ocasiones, los bocios pueden causar compresión de las vías respiratorias, compresión de los vasos en el cuello o dificultad para tragar. [7] Los tumores, a menudo llamados nódulos tiroideos, también pueden tener muchos síntomas diferentes que van desde hipertiroidismo hasta hipotiroidismo, hinchazón en el cuello y compresión de las estructuras en el cuello. [7]
El diagnóstico comienza con una historia clínica y un examen físico. La detección de la enfermedad tiroidea en pacientes asintomáticos es un tema de debate, aunque se practica comúnmente en los Estados Unidos. [8] Si se sospecha una disfunción de la tiroides, las pruebas de laboratorio pueden ayudar a confirmar o descartar la enfermedad tiroidea. Los análisis de sangre iniciales a menudo incluyen la hormona estimulante de la tiroides (TSH) y la tiroxina libre (T4). [9] Los niveles de triyodotironina (T3) total y libre se utilizan con menos frecuencia. [9] Si se sospecha una enfermedad autoinmune de la tiroides, también se pueden obtener análisis de sangre para buscar autoanticuerpos antitiroideos . También se pueden utilizar procedimientos como la ecografía, la biopsia y una gammagrafía con yodo radiactivo y un estudio de captación para ayudar con el diagnóstico, en particular si se sospecha un nódulo. [2]
Las enfermedades de la tiroides tienen una alta prevalencia en todo el mundo, [10] [11] [12] y el tratamiento varía según el trastorno. La levotiroxina es la base del tratamiento para las personas con hipotiroidismo, [13] mientras que las personas con hipertiroidismo causado por la enfermedad de Graves pueden ser tratadas con terapia de yodo, medicación antitiroidea o extirpación quirúrgica de la glándula tiroides. [14] La cirugía de tiroides también se puede realizar para extirpar un nódulo tiroideo o para reducir el tamaño de un bocio si obstruye las estructuras cercanas o por razones estéticas. [14]
Los síntomas de la afección varían según el tipo: hipotiroidismo o hipertiroidismo, que se describen con más detalle a continuación.
Los posibles síntomas del hipotiroidismo son: [15] [16]
Los posibles síntomas del hipertiroidismo son: [17]
Nota: ciertos síntomas y cambios físicos pueden observarse tanto en el hipotiroidismo como en el hipertiroidismo: fatiga, cabello fino o debilitado, irregularidades en el ciclo menstrual, debilidad/dolores musculares ( mialgia ) y diferentes formas de mixedema . [18] [19]
El hipotiroidismo es un estado en el que el cuerpo no produce suficiente hormona tiroidea o no es capaz de responder a las hormonas tiroideas existentes o de utilizarlas adecuadamente. Las principales categorías son:

El hipertiroidismo es un estado en el que el cuerpo produce demasiada hormona tiroidea. Las principales afecciones del hipertiroidismo son:

Ciertos medicamentos pueden tener el efecto secundario no deseado de afectar la función tiroidea. Si bien algunos medicamentos pueden provocar hipotiroidismo o hipertiroidismo significativos y las personas en riesgo deberán ser monitoreadas cuidadosamente, algunos medicamentos pueden afectar los análisis de laboratorio de la hormona tiroidea sin causar síntomas ni cambios clínicos y es posible que no requieran tratamiento. [ cita requerida ] Los siguientes medicamentos se han relacionado con varias formas de enfermedad tiroidea:
La mayoría de las enfermedades tiroideas en los Estados Unidos se originan a partir de una afección en la que el sistema inmunológico del cuerpo se ataca a sí mismo. En otros casos, la enfermedad tiroidea se origina cuando el cuerpo intenta adaptarse a condiciones ambientales como la deficiencia de yodo o a nuevas condiciones fisiológicas como el embarazo.
La enfermedad tiroidea autoinmune es una categoría general de enfermedad que se produce debido a que el sistema inmunológico ataca a su propio cuerpo. No se entiende completamente por qué ocurre esto, pero se cree que es parcialmente genético, ya que estas enfermedades tienden a ser hereditarias. [9] En uno de los tipos más comunes, la enfermedad de Graves, el cuerpo produce anticuerpos contra el receptor de TSH en las células tiroideas. [4] Esto hace que el receptor se active incluso sin la presencia de TSH y hace que la tiroides produzca y libere un exceso de hormona tiroidea (hipertiroidismo). [4] Otra forma común de enfermedad tiroidea autoinmune es la tiroiditis de Hashimoto, en la que el cuerpo produce anticuerpos contra diferentes componentes normales de la glándula tiroides, más comúnmente la tiroglobulina, la peroxidasa tiroidea y el receptor de TSH. [9] Estos anticuerpos hacen que el sistema inmunológico ataque las células tiroideas y provoque inflamación (infiltración linfocítica) y destrucción (fibrosis) de la glándula. [9]
El bocio es el agrandamiento general de la tiroides que puede estar asociado con muchas enfermedades tiroideas. La razón principal por la que esto sucede es debido al aumento de la señalización a la tiroides a través de los receptores de TSH para tratar de hacer que produzca más hormona tiroidea. [9] Esto provoca un aumento de la vascularidad y un aumento del tamaño ( hipertrofia ) de la glándula. [9] En estados de hipotiroidismo o deficiencia de yodo, el cuerpo reconoce que no está produciendo suficiente hormona tiroidea y comienza a producir más TSH para ayudar a estimular la tiroides para que produzca más hormona tiroidea. [9] Esta estimulación hace que la glándula aumente de tamaño para aumentar la producción de hormona tiroidea. En el hipertiroidismo causado por la enfermedad de Graves o el bocio multinodular tóxico, hay un exceso de estimulación del receptor de TSH incluso cuando los niveles de hormona tiroidea son normales. [4] En la enfermedad de Graves, esto se debe a autoanticuerpos (inmunoglobulinas estimulantes de la tiroides) que se unen a los receptores de TSH y los activan en lugar de la TSH, mientras que en el bocio multinodular tóxico, esto se debe a menudo a una mutación en el receptor de TSH que hace que se active sin recibir una señal de la TSH. [4] En casos más raros, la tiroides puede agrandarse porque se llena de hormona tiroidea o precursores de la hormona tiroidea que no puede liberar o debido a anomalías congénitas o debido a una mayor ingesta de yodo a través de suplementos o medicamentos. [9]
Durante el embarazo se producen muchos cambios en el cuerpo. Uno de los principales cambios que ayudan al desarrollo del feto es la producción de gonadotropina coriónica humana (hCG). Esta hormona, producida por la placenta, tiene una estructura similar a la TSH y puede unirse al receptor de TSH materno para producir la hormona tiroidea. [23] Durante el embarazo, también hay un aumento de estrógeno que hace que la madre produzca más globulina transportadora de tiroxina, que es la que transporta la mayor parte de la hormona tiroidea en la sangre. [24] Estos cambios hormonales normales a menudo hacen que el embarazo parezca un estado de hipertiroidismo, pero pueden estar dentro del rango normal para el embarazo, por lo que es necesario utilizar rangos específicos del trimestre para TSH y T4 libre. [23] [24] El hipertiroidismo verdadero en el embarazo es causado con mayor frecuencia por un mecanismo autoinmune de la enfermedad de Graves. [23] El nuevo diagnóstico de hipotiroidismo en el embarazo es poco común porque el hipotiroidismo a menudo dificulta quedarse embarazada en primer lugar. [23] Cuando se observa hipotiroidismo durante el embarazo, a menudo se debe a que la persona ya tiene hipotiroidismo y necesita aumentar su dosis de levotiroxina para compensar el aumento de globulina transportadora de tiroxina presente en el embarazo. [23]
El diagnóstico de la enfermedad tiroidea depende de los síntomas y de la presencia o no de un nódulo tiroideo. A la mayoría de los pacientes se les realizará un análisis de sangre. Otros pueden necesitar una ecografía, una biopsia o una gammagrafía con yodo radiactivo y un estudio de captación.
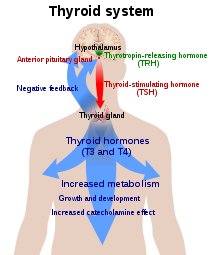
Existen varias hormonas que se pueden medir en la sangre para determinar cómo está funcionando la glándula tiroides. Entre ellas se encuentran las hormonas tiroideas triyodotironina (T3) y su precursora tiroxina (T4), que son producidas por la glándula tiroides. La hormona estimulante de la tiroides (TSH) es otra hormona importante que secretan las células de la hipófisis anterior en el cerebro. Su función principal es aumentar la producción de T3 y T4 por la glándula tiroides.
El marcador más útil de la función de la glándula tiroides son los niveles séricos de hormona estimulante de la tiroides (TSH). Los niveles de TSH se determinan mediante un sistema clásico de retroalimentación negativa en el que los niveles altos de T3 y T4 suprimen la producción de TSH, y los niveles bajos de T3 y T4 aumentan la producción de TSH. Por lo tanto, los médicos suelen utilizar los niveles de TSH como prueba de detección, donde el primer enfoque es determinar si la TSH está elevada, suprimida o normal. [25]
Dado que un único nivel anormal de TSH puede ser engañoso, es necesario medir los niveles de T3 y T4 en la sangre para confirmar el diagnóstico. Cuando circulan en el cuerpo, la T3 y la T4 están unidas a proteínas transportadoras. Solo una pequeña fracción de las hormonas tiroideas circulantes no están unidas o son libres y, por lo tanto, son biológicamente activas. Por lo tanto, los niveles de T3 y T4 se pueden medir como T3 y T4 libres o T3 y T4 totales, lo que tiene en cuenta las hormonas libres además de las hormonas unidas a proteínas. Las mediciones de T3 y T4 libres son importantes porque ciertos medicamentos y enfermedades pueden afectar las concentraciones de proteínas transportadoras, lo que da como resultado diferentes niveles de hormona tiroidea total y libre. Existen diferentes pautas para las mediciones de T3 y T4.
Los autoanticuerpos contra la glándula tiroides pueden detectarse en diversos estados patológicos. Existen varios anticuerpos antitiroideos, entre ellos los anticuerpos antitiroglobulina (TgAb), los anticuerpos antimicrosomales / antiperoxidasa tiroidea (TPOAb) y los anticuerpos antirreceptor de TSH (TSHRAb). [13]
Muchas personas pueden desarrollar un nódulo tiroideo en algún momento de sus vidas. Aunque muchas de las personas que lo padecen se preocupan de que se trate de cáncer de tiroides, existen muchas causas de nódulos que son benignos y no cancerosos. Si existe un posible nódulo, el médico puede solicitar pruebas de función tiroidea para determinar si la actividad de la glándula tiroides se está viendo afectada. Si se necesita más información después de un examen clínico y pruebas de laboratorio, la ecografía médica puede ayudar a determinar la naturaleza de los nódulos tiroideos. Existen algunas diferencias notables entre los nódulos tiroideos benignos y cancerosos típicos que se pueden detectar particularmente mediante las ondas sonoras de alta frecuencia en una ecografía. La ecografía también puede localizar nódulos que son demasiado pequeños para que un médico los sienta en un examen físico y puede demostrar si un nódulo es principalmente sólido, líquido ( quístico ) o una mezcla de ambos. Es un proceso de diagnóstico por imágenes que a menudo se puede realizar en el consultorio de un médico, es indoloro y no expone al individuo a ninguna radiación. [29]
Las principales características que pueden ayudar a distinguir un nódulo tiroideo benigno de uno maligno (canceroso) en la ecografía son las siguientes: [30]
Aunque la ecografía es una herramienta diagnóstica muy importante, este método no siempre permite distinguir con certeza los nódulos benignos de los malignos. En casos sospechosos, se suele obtener una muestra de tejido mediante biopsia para su examen microscópico.

La gammagrafía tiroidea , en la que se obtienen imágenes de la tiroides con la ayuda de yodo radiactivo (generalmente yodo-123 , que no daña las células tiroideas, o raramente, yodo-131 ), [31] se realiza en el departamento de medicina nuclear de un hospital o clínica. El yodo radiactivo se acumula en la glándula tiroides antes de ser excretado en la orina. Mientras está en la tiroides, las emisiones radiactivas pueden detectarse mediante una cámara, produciendo una imagen aproximada de la forma (una gammagrafía con yodo radiactivo ) y la actividad tisular (una captación de yodo radiactivo ) de la glándula tiroides.
Una gammagrafía con yodo radiactivo normal muestra una captación y actividad uniformes en toda la glándula. Una captación irregular puede reflejar una glándula con una forma o una ubicación anormales, o puede indicar que una parte de la glándula está hiperactiva o hipoactiva. Por ejemplo, un nódulo hiperactivo ("caliente"), hasta el punto de suprimir la actividad del resto de la glándula, suele ser un adenoma tirotóxico, una forma de hipertiroidismo curable quirúrgicamente que rara vez es maligno. Por el contrario, encontrar que una sección sustancial de la tiroides está inactiva ("fría") puede indicar una zona de tejido que no funciona, como un cáncer de tiroides.
La cantidad de radiactividad se puede cuantificar y sirve como indicador de la actividad metabólica de la glándula. Una cuantificación normal de la captación de yodo radiactivo demuestra que alrededor del 8-35% de la dosis administrada se puede detectar en la tiroides 24 horas después. La hiperactividad o hipoactividad de la glándula, como puede ocurrir con el hipertiroidismo o el hipotiroidismo, generalmente se refleja en un aumento o disminución de la captación de yodo radiactivo. Pueden ocurrir diferentes patrones con diferentes causas de hipotiroidismo o hipertiroidismo.
Una biopsia médica se refiere a la obtención de una muestra de tejido para examinarla bajo el microscopio u otras pruebas, generalmente para distinguir el cáncer de afecciones no cancerosas. El tejido tiroideo se puede obtener para biopsia mediante aspiración con aguja fina (AAF) o mediante cirugía . [ cita requerida ]
La aspiración con aguja fina tiene la ventaja de ser un procedimiento breve, seguro y ambulatorio, más seguro y menos costoso que la cirugía y no deja una cicatriz visible. Las biopsias con aguja se empezaron a utilizar ampliamente en la década de 1980, aunque se reconoció que la precisión de la identificación del cáncer era buena, pero no perfecta. La precisión del diagnóstico depende de la obtención de tejido de todas las áreas sospechosas de una glándula tiroides anormal. La fiabilidad de la aspiración con aguja fina aumenta cuando la toma de muestras puede guiarse por ecografía y, en los últimos 15 años, este se ha convertido en el método preferido para la biopsia de tiroides en América del Norte. [32] [ cita requerida ]
La levotiroxina es un estereoisómero de la tiroxina (T4) que se degrada mucho más lentamente y se puede administrar una vez al día en pacientes con hipotiroidismo. [13] A veces también se utiliza la hormona tiroidea natural de los cerdos, especialmente para las personas que no pueden tolerar la versión sintética. El hipertiroidismo causado por la enfermedad de Graves se puede tratar con los fármacos tioamida propiltiouracilo , carbimazol o metimazol , o raramente con solución de Lugol . Además, el hipertiroidismo y los tumores tiroideos se pueden tratar con yodo radiactivo . Las inyecciones de etanol para el tratamiento de quistes tiroideos recurrentes y cáncer de tiroides metastásico en los ganglios linfáticos también pueden ser una alternativa a la cirugía. [ cita requerida ]
La cirugía de tiroides se realiza por diversas razones. A veces se extirpa un nódulo o lóbulo de la tiroides para realizar una biopsia o debido a la presencia de un adenoma que funciona de manera autónoma y causa hipertiroidismo . Se puede extirpar una gran parte de la tiroides ( tiroidectomía subtotal) para tratar el hipertiroidismo de la enfermedad de Graves o para eliminar un bocio que es antiestético o que afecta a estructuras vitales. [ cita requerida ]
La tiroidectomía completa de toda la tiroides, incluidos los ganglios linfáticos asociados , es el tratamiento preferido para el cáncer de tiroides . La extirpación de la mayor parte de la glándula tiroides suele producir hipotiroidismo, a menos que la persona reciba tratamiento de reemplazo de hormona tiroidea . En consecuencia, las personas que se han sometido a una tiroidectomía total suelen recibir tratamiento de reemplazo de hormona tiroidea (por ejemplo, levotiroxina) durante el resto de sus vidas. A menudo se administran dosis más altas de lo normal para prevenir la recurrencia. [ cita requerida ]
Si es necesario extirpar quirúrgicamente la glándula tiroides, se debe tener cuidado de no dañar las estructuras adyacentes, las glándulas paratiroides y el nervio laríngeo recurrente . Ambos son susceptibles de extirpación accidental y/o lesión durante la cirugía de tiroides. [ cita requerida ]
Las glándulas paratiroides producen hormona paratiroidea (PTH), una hormona necesaria para mantener cantidades adecuadas de calcio en la sangre. La extirpación da como resultado hipoparatiroidismo y la necesidad de tomar suplementos de calcio y vitamina D todos los días. En caso de que el suministro de sangre a alguna de las glándulas paratiroides se vea comprometido debido a la cirugía, la glándula o glándulas paratiroides afectadas pueden reimplantarse en el tejido muscular circundante.
Los nervios laríngeos recurrentes proporcionan control motor para todos los músculos externos de la laringe , excepto el músculo cricotiroideo , que también corre a lo largo de la tiroides posterior. La laceración accidental de cualquiera de los dos o ambos nervios laríngeos recurrentes puede causar parálisis de las cuerdas vocales y sus músculos asociados, cambiando la calidad de la voz. Una revisión sistemática de 2019 concluyó que la evidencia disponible no muestra ninguna diferencia entre identificar visualmente el nervio o utilizar neuroimágenes intraoperatorias durante la cirugía, cuando se intenta prevenir lesiones al nervio laríngeo recurrente durante la cirugía de tiroides. [33]
La terapia con yodo radiactivo con yodo-131 puede utilizarse para reducir el tamaño de la glándula tiroides (por ejemplo, en el caso de bocios grandes que causan síntomas pero no albergan cáncer, después de que se haya realizado la evaluación y biopsia de los nódulos sospechosos), o para destruir células tiroideas hiperactivas (por ejemplo, en casos de cáncer de tiroides). La captación de yodo puede ser alta en países con deficiencia de yodo, pero baja en países con suficiente yodo. Para mejorar la captación de yodo-131 por la tiroides y permitir un tratamiento más exitoso, se aumenta la TSH antes de la terapia para estimular las células tiroideas existentes. Esto se hace ya sea mediante la retirada de la medicación de hormona tiroidea o inyecciones de TSH humana recombinante (Thyrogen), [31] lanzada en los Estados Unidos en 1999. Se dice que las inyecciones de Thyrogen pueden aumentar la captación hasta un 50-60%. El tratamiento con yodo radiactivo también puede causar hipotiroidismo (que a veces es el objetivo final del tratamiento) y, aunque es poco común, un síndrome de dolor (debido a la tiroiditis por radiación) . [34]
En los Estados Unidos, la inflamación autoinmune es la forma más común de enfermedad tiroidea, mientras que en todo el mundo el hipotiroidismo y el bocio debido a la deficiencia de yodo en la dieta son los más comunes. [35] [4] Según la Asociación Estadounidense de Tiroides en 2015, aproximadamente 20 millones de personas solo en los Estados Unidos se ven afectadas por la enfermedad tiroidea. [11] [36] El hipotiroidismo afecta del 3 al 10% de los adultos, con una mayor incidencia en mujeres y ancianos. [37] [38] [39] Se estima que un tercio de la población mundial vive actualmente en áreas con bajos niveles de yodo en la dieta. En regiones con deficiencia grave de yodo, la prevalencia del bocio es tan alta como el 80%. [40] En áreas donde no se encuentra deficiencia de yodo, el tipo más común de hipotiroidismo es un subtipo autoinmune llamado tiroiditis de Hashimoto , con una prevalencia del 1 al 2%. [40] En cuanto al hipertiroidismo, la enfermedad de Graves , otra enfermedad autoinmune, es el tipo más común con una prevalencia del 0,5% en hombres y del 3% en mujeres. [41] Aunque los nódulos tiroideos son comunes, el cáncer de tiroides es raro. El cáncer de tiroides representa menos del 1% de todos los cánceres en el Reino Unido, aunque es el tumor endocrino más común y representa más del 90% de todos los cánceres de las glándulas endocrinas . [40]
{{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace ){{cite book}}: Mantenimiento de CS1: falta la ubicación del editor ( enlace )