La neurofarmacología es el estudio de cómo las drogas afectan la función en el sistema nervioso y los mecanismos neuronales a través de los cuales influyen en el comportamiento. [1] Hay dos ramas principales de la neurofarmacología: conductual y molecular. La neurofarmacología conductual se centra en el estudio de cómo las drogas afectan el comportamiento humano ( neuropsicofarmacología ), incluido el estudio de cómo la dependencia y la adicción a las drogas afectan el cerebro humano . [2] La neurofarmacología molecular implica el estudio de las neuronas y sus interacciones neuroquímicas , con el objetivo general de desarrollar medicamentos que tengan efectos beneficiosos sobre la función neurológica. Ambos campos están estrechamente conectados, ya que ambos se ocupan de las interacciones de neurotransmisores , neuropéptidos , neurohormonas , neuromoduladores , enzimas , segundos mensajeros , cotransportadores , canales iónicos y proteínas receptoras en los sistemas nerviosos central y periférico . Al estudiar estas interacciones, los investigadores están desarrollando medicamentos para tratar muchos trastornos neurológicos diferentes, incluido el dolor , enfermedades neurodegenerativas como la enfermedad de Parkinson y la enfermedad de Alzheimer , trastornos psicológicos, adicciones y muchos otros.
La neurofarmacología no apareció en el campo científico hasta principios del siglo XX, cuando los científicos pudieron comprender los principios básicos del sistema nervioso y de cómo se comunican los nervios entre sí. Antes de este descubrimiento, se habían descubierto fármacos que demostraban tener algún tipo de influencia sobre el sistema nervioso. En la década de 1930, unos científicos franceses empezaron a trabajar con un compuesto llamado fenotiazina con la esperanza de sintetizar un fármaco que pudiera combatir la malaria. Aunque este fármaco no ofrecía muchas esperanzas de ser utilizado contra personas infectadas con malaria, se descubrió que tenía efectos sedantes junto con lo que parecían ser efectos beneficiosos para los pacientes con enfermedad de Parkinson. Este método de caja negra, en el que un investigador administraba un fármaco y examinaba la respuesta sin saber cómo relacionar la acción del fármaco con la respuesta del paciente, fue el enfoque principal en este campo, hasta que, a finales de la década de 1940 y principios de la de 1950, los científicos pudieron identificar neurotransmisores específicos, como la noradrenalina (involucrada en la constricción de los vasos sanguíneos y el aumento de la frecuencia cardíaca y la presión arterial), la dopamina (la sustancia química cuya escasez está relacionada con la enfermedad de Parkinson) y la serotonina (que pronto se reconocería como profundamente relacionada con la depresión [ cita requerida ] ). En la década de 1950, los científicos también pudieron medir mejor los niveles de neuroquímicos específicos en el cuerpo y, por lo tanto, correlacionar estos niveles con el comportamiento. [3] La invención de la pinza de voltaje en 1949 permitió el estudio de los canales iónicos y el potencial de acción nerviosa . Estos dos grandes eventos históricos en neurofarmacología permitieron a los científicos no solo estudiar cómo se transfiere la información de una neurona a otra, sino también estudiar cómo una neurona procesa esta información dentro de sí misma. [ cita requerida ]
La neurofarmacología es una rama muy amplia de la ciencia que abarca muchos aspectos del sistema nervioso, desde la manipulación de neuronas individuales hasta áreas completas del cerebro, la médula espinal y los nervios periféricos. Para comprender mejor la base del desarrollo de fármacos , primero hay que entender cómo se comunican las neuronas entre sí. [ cita requerida ]

Para entender los posibles avances que puede aportar la neurofarmacología a la medicina, es importante entender cómo se transfieren el comportamiento y los procesos de pensamiento humanos de una neurona a otra y cómo los medicamentos pueden alterar las bases químicas de estos procesos. [ cita requerida ]
Las neuronas son conocidas como células excitables porque en su membrana superficial hay una gran cantidad de proteínas conocidas como canales iónicos que permiten que pequeñas partículas cargadas entren y salgan de la célula. La estructura de la neurona permite que la información química sea recibida por sus dendritas , propagada a través del pericarion (cuerpo celular) y por su axón , y finalmente pasando a otras neuronas a través de su terminal axónica . Estos canales iónicos dependientes del voltaje permiten una rápida despolarización en toda la célula. Esta despolarización, si alcanza un cierto umbral, provocará un potencial de acción . Una vez que el potencial de acción alcanza la terminal axónica, provocará una afluencia de iones de calcio en la célula. Los iones de calcio harán que las vesículas, pequeños paquetes llenos de neurotransmisores , se unan a la membrana celular y liberen su contenido en la sinapsis. Esta célula se conoce como neurona presináptica, y la célula que interactúa con los neurotransmisores liberados se conoce como neurona postsináptica. Una vez que el neurotransmisor se libera en la sinapsis, puede unirse a los receptores de la célula postsináptica, la célula presináptica puede recaptarlo y guardarlo para una transmisión posterior, o puede descomponerse por las enzimas de la sinapsis específicas de ese neurotransmisor en particular. Estas tres acciones diferentes son áreas importantes en las que la acción de los fármacos puede afectar la comunicación entre neuronas. [3]
Existen dos tipos de receptores con los que interactúan los neurotransmisores en una neurona postsináptica. Los primeros tipos de receptores son los canales iónicos regulados por ligando o LGIC. Los receptores LGIC son los tipos más rápidos de transducción de señal química a señal eléctrica. Una vez que el neurotransmisor se une al receptor, provocará un cambio conformacional que permitirá que los iones fluyan directamente hacia la célula. Los segundos tipos se conocen como receptores acoplados a proteína G o GPCR. Estos son mucho más lentos que los LGIC debido a un aumento en la cantidad de reacciones bioquímicas que deben tener lugar intracelularmente. Una vez que el neurotransmisor se une a la proteína GPCR, provoca una cascada de interacciones intracelulares que pueden conducir a muchos tipos diferentes de cambios en la bioquímica celular, la fisiología y la expresión génica. Las interacciones neurotransmisor/receptor en el campo de la neurofarmacología son extremadamente importantes porque muchos de los medicamentos que se desarrollan hoy en día tienen que ver con la interrupción de este proceso de unión. [4]
La neurofarmacología molecular se ocupa del estudio de las neuronas y sus interacciones neuroquímicas, así como de los receptores de las neuronas, con el objetivo de desarrollar nuevos fármacos que sirvan para tratar trastornos neurológicos como el dolor, las enfermedades neurodegenerativas y los trastornos psicológicos (también conocida en este caso como neuropsicofarmacología ). Hay algunas palabras técnicas que deben definirse al relacionar la neurotransmisión con la acción de los receptores: [ cita requerida ]
Las siguientes interacciones neurotransmisores/receptores pueden verse afectadas por compuestos sintéticos que actúan como uno de los tres anteriores. Los canales de iones sodio/potasio también pueden manipularse en toda una neurona para inducir efectos inhibidores de los potenciales de acción. [ cita requerida ]
El neurotransmisor GABA media la inhibición sináptica rápida en el sistema nervioso central. Cuando el GABA se libera de la célula presináptica, se une a un receptor (probablemente el receptor GABA A ) que hace que la célula postsináptica se hiperpolarice (se mantenga por debajo de su umbral de potencial de acción). Esto contrarrestará el efecto de cualquier manipulación excitatoria de otras interacciones neurotransmisor/receptor. [ cita requerida ]
Este receptor GABA A contiene muchos sitios de unión que permiten cambios conformacionales y son el objetivo principal para el desarrollo de fármacos. El más común de estos sitios de unión, la benzodiazepina, permite efectos tanto agonistas como antagonistas en el receptor. Un fármaco común, el diazepam , actúa como potenciador alostérico en este sitio de unión. [5] Otro receptor para GABA, conocido como GABA B , puede ser potenciado por una molécula llamada baclofeno. Esta molécula actúa como agonista, activando así el receptor, y se sabe que ayuda a controlar y disminuir el movimiento espástico. [ cita requerida ]
El neurotransmisor dopamina media la transmisión sináptica al unirse a cinco GPCR específicos. Estas cinco proteínas receptoras se dividen en dos clases según si la respuesta provoca una respuesta excitatoria o inhibidora en la célula postsináptica. Existen muchos tipos de drogas, legales e ilegales, que afectan a la dopamina y sus interacciones en el cerebro. En el caso de la enfermedad de Parkinson, una enfermedad que disminuye la cantidad de dopamina en el cerebro, se administra al paciente el precursor de la dopamina, Levodopa, debido a que la dopamina no puede atravesar la barrera hematoencefálica , mientras que la L-dopa sí puede hacerlo. También se administran algunos agonistas de la dopamina a los pacientes de Parkinson que padecen un trastorno conocido como síndrome de piernas inquietas o RLS. Algunos ejemplos de estos son el ropinirol y el pramipexol . [6]
Los trastornos psicológicos como el trastorno por déficit de atención e hiperactividad (TDAH) pueden tratarse con fármacos como el metilfenidato (también conocido como Ritalin), que bloquea la recaptación de dopamina por parte de la célula presináptica, lo que aumenta la cantidad de dopamina que queda en el espacio sináptico. Este aumento de la dopamina sináptica aumentará la unión a los receptores de la célula postsináptica. Este mismo mecanismo también lo utilizan otras drogas estimulantes ilegales y más potentes, como la cocaína .
El neurotransmisor serotonina tiene la capacidad de mediar la transmisión sináptica a través de receptores GPCR o LGIC. Los efectos postsinápticos excitatorios o inhibidores de la serotonina están determinados por el tipo de receptor expresado en una región cerebral determinada. Los fármacos más populares y ampliamente utilizados para la regulación de la serotonina durante la depresión se conocen como inhibidores selectivos de la recaptación de serotonina (ISRS). Estos fármacos inhiben el transporte de serotonina de regreso a la neurona presináptica, dejando más serotonina en el espacio sináptico. [ cita requerida ]
Antes del descubrimiento de los ISRS, también existían fármacos que inhibían la enzima que descompone la serotonina. Los inhibidores de la monoaminooxidasa (IMAO) aumentaban la cantidad de serotonina en la sinapsis, pero tenían muchos efectos secundarios, como migrañas intensas y presión arterial alta. Esto se relacionó con la interacción de los fármacos con una sustancia química común conocida como tiramina, que se encuentra en muchos tipos de alimentos. [7]
Los canales iónicos ubicados en la membrana superficial de la neurona permiten la entrada de iones de sodio y el movimiento de salida de iones de potasio durante un potencial de acción. El bloqueo selectivo de estos canales iónicos reducirá la probabilidad de que se produzca un potencial de acción. El fármaco riluzol es un fármaco neuroprotector que bloquea los canales iónicos de sodio. Dado que estos canales no se pueden activar, no hay potencial de acción y la neurona no realiza ninguna transducción de señales químicas en señales eléctricas y la señal no se desplaza. Este fármaco se utiliza como anestésico y sedante. [8]
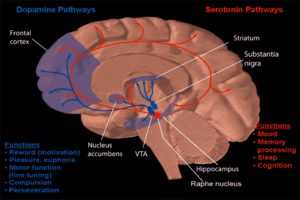
Una forma de neurofarmacología conductual se centra en el estudio de la dependencia de las drogas y de cómo la adicción a las drogas afecta la mente humana. La mayoría de las investigaciones han demostrado que la parte principal del cerebro que refuerza la adicción a través de la recompensa neuroquímica es el núcleo accumbens . La imagen de la derecha muestra cómo se proyecta la dopamina en esta área. El consumo excesivo de alcohol a largo plazo puede causar dependencia y adicción . A continuación se describe cómo se produce esta adicción. [ cita requerida ]
Las propiedades gratificantes y reforzantes (es decir, adictivas ) del alcohol están mediadas por sus efectos sobre las neuronas dopaminérgicas en la vía de recompensa mesolímbica , que conecta el área tegmental ventral con el núcleo accumbens (NAcc). [9] [10] Uno de los efectos principales del alcohol es la inhibición alostérica de los receptores NMDA y la facilitación de los receptores GABA A (p. ej., flujo de cloruro mediado por el receptor GABA A mejorado a través de la regulación alostérica del receptor). [11] En dosis altas, el etanol inhibe la mayoría de los canales iónicos controlados por ligando y los canales iónicos controlados por voltaje en las neuronas también. [11] El alcohol inhibe las bombas de sodio y potasio en el cerebelo y es probable que así perjudique el cálculo cerebeloso y la coordinación corporal. [12] [13]
Con el consumo agudo de alcohol, se libera dopamina en las sinapsis de la vía mesolímbica, lo que a su vez aumenta la activación de los receptores postsinápticos D1 . [9] [10] La activación de estos receptores desencadena eventos de señalización interna postsináptica a través de la proteína quinasa A que finalmente fosforila la proteína de unión al elemento de respuesta al AMPc (CREB), induciendo cambios mediados por CREB en la expresión genética . [9] [10]
Con la ingesta crónica de alcohol, el consumo de etanol induce de manera similar la fosforilación de CREB a través de la vía del receptor D1, pero también altera la función del receptor NMDA a través de mecanismos de fosforilación; [9] [10] también ocurre una regulación negativa adaptativa de la vía del receptor D1 y de la función de CREB. [9] [10] El consumo crónico también se asocia con un efecto sobre la fosforilación y la función de CREB a través de cascadas de señalización postsinápticas del receptor NMDA a través de una vía MAPK/ERK y una vía mediada por CAMK . [10] Estas modificaciones de la función de CREB en la vía mesolímbica inducen la expresión (es decir, aumentan la expresión genética) de ΔFosB en el NAcc , [10] donde ΔFosB es la "proteína de control maestra" que, cuando se sobreexpresa en el NAcc, es necesaria y suficiente para el desarrollo y mantenimiento de un estado adictivo (es decir, su sobreexpresión en el núcleo accumbens produce y luego modula directamente el consumo compulsivo de alcohol). [10] [14] [15] [16]
La enfermedad de Parkinson es una enfermedad neurodegenerativa caracterizada por la pérdida selectiva de neuronas dopaminérgicas localizadas en la sustancia negra . Hoy en día, el fármaco más utilizado para combatir esta enfermedad es la levodopa o L-DOPA . Este precursor de la dopamina puede atravesar la barrera hematoencefálica , mientras que el neurotransmisor dopamina no puede. Se han llevado a cabo numerosas investigaciones para determinar si la L-dopa es un mejor tratamiento para la enfermedad de Parkinson que otros agonistas de la dopamina. Algunos creen que el uso a largo plazo de L-dopa comprometerá la neuroprotección y, por lo tanto, eventualmente conducirá a la muerte de las células dopaminérgicas. Aunque no ha habido pruebas, in vivo o in vitro , algunos todavía creen que el uso a largo plazo de agonistas de la dopamina es mejor para el paciente. [17]
Si bien se han propuesto diversas hipótesis sobre la causa de la enfermedad de Alzheimer , el conocimiento de esta enfermedad está lejos de ser completo para explicarla, lo que dificulta el desarrollo de métodos para su tratamiento. En el cerebro de los pacientes con Alzheimer, se sabe que tanto los receptores neuronales de acetilcolina nicotínicos (nACh) como los receptores NMDA están regulados a la baja. Por lo tanto, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) ha desarrollado y aprobado cuatro anticolinesterasas para el tratamiento en los Estados Unidos. Sin embargo, estos no son medicamentos ideales, considerando sus efectos secundarios y su efectividad limitada. Se está desarrollando un medicamento prometedor, el nefiracetam , para el tratamiento de la enfermedad de Alzheimer y otros pacientes con demencia, y tiene acciones únicas para potenciar la actividad de los receptores nACh y NMDA. [18]
Con los avances en la tecnología y nuestra comprensión del sistema nervioso, el desarrollo de fármacos continuará con una sensibilidad y especificidad cada vez mayores . Las relaciones estructura-actividad son un área importante de investigación dentro de la neurofarmacología; un intento de modificar el efecto o la potencia (es decir, la actividad) de los compuestos químicos bioactivos modificando sus estructuras químicas. [8]
Como uno de los mediadores primarios de los efectos gratificantes del alcohol, se han identificado las proyecciones dopaminérgicas del área tegmental ventral (VTA) al núcleo accumbens (NAc). La exposición aguda al alcohol estimula la liberación de dopamina en el NAc, que activa los receptores D1, estimulando la señalización de PKA y la posterior expresión génica mediada por CREB, mientras que la exposición crónica al alcohol conduce a una regulación negativa adaptativa de esta vía, en particular de la función de CREB. La disminución de la función de CREB en el NAc puede promover la ingesta de drogas de abuso para lograr un aumento en la recompensa y, por lo tanto, puede estar involucrada en la regulación de los estados afectivos positivos de la adicción. La señalización de PKA también afecta la actividad del receptor NMDA y puede desempeñar un papel importante en la neuroadaptación en respuesta a la exposición crónica al alcohol.
pesar de las altas concentraciones requeridas para sus efectos psicoactivos, el etanol ejerce acciones específicas sobre el cerebro. Los efectos iniciales del etanol resultan principalmente de la facilitación de los receptores GABAA y la inhibición de los receptores de glutamato NMDA. En dosis más altas, el etanol también inhibe el funcionamiento de la mayoría de los canales iónicos dependientes de ligando y voltaje. No se sabe si el etanol afecta selectivamente a estos canales a través de la unión directa de baja afinidad o a través de la interrupción no específica de las membranas plasmáticas que luego influye selectivamente en estas proteínas transmembrana multiméricas altamente complejas. El etanol regula alostéricamente el receptor GABAA para mejorar el flujo de Cl− activado por GABA. Los efectos ansiolíticos y sedantes del etanol, así como los de los barbitúricos y las benzodiazepinas, resultan de la mejora de la función GABAérgica. También se cree que la facilitación de la función del receptor GABAA contribuye a los efectos de refuerzo de estos fármacos. No todos los receptores GABAA son sensibles al etanol. ... El etanol también actúa como antagonista de NMDA al inhibir alostéricamente el paso de corrientes de Na+ y Ca2+ activadas por glutamato a través del receptor NMDA. ... Los efectos de refuerzo del etanol se explican en parte por su capacidad para activar el circuito dopaminérgico mesolímbico, aunque no se sabe si este efecto está mediado a nivel del VTA o NAc. Tampoco se sabe si esta activación de los sistemas dopaminérgicos está causada principalmente por la facilitación de los receptores GABAA o la inhibición de los receptores NMDA, o ambas. El refuerzo del etanol también está mediado en parte por la liberación inducida por etanol de péptidos opioides endógenos dentro del sistema dopaminérgico mesolímbico, aunque aún no se sabe si el VTA o NAc es el sitio predominante de dicha acción. En consecuencia, el antagonista del receptor opioide naltrexona reduce la autoadministración de etanol en animales y se utiliza con un efecto modesto para tratar el alcoholismo en humanos.
ΔFosB como biomarcador terapéutico
La fuerte correlación entre la exposición crónica a drogas y ΔFosB brinda nuevas oportunidades para terapias dirigidas en la adicción (118) y sugiere métodos para analizar su eficacia (119). Durante las últimas dos décadas, la investigación ha progresado desde la identificación de la inducción de ΔFosB hasta la investigación de su acción posterior (38). Es probable que la investigación de ΔFosB ahora avance hacia una nueva era: el uso de ΔFosB como biomarcador. Si la detección de ΔFosB es indicativa de exposición crónica a drogas (y es al menos parcialmente responsable de la dependencia de la sustancia), entonces su monitoreo para eficacia terapéutica en estudios intervencionistas es un biomarcador adecuado (Figura 2). Ejemplos de vías terapéuticas se discuten aquí. ...
Conclusiones
ΔFosB es un factor de transcripción esencial implicado en las vías moleculares y conductuales de la adicción después de la exposición repetida a drogas. La formación de ΔFosB en múltiples regiones cerebrales, y la vía molecular que conduce a la formación de complejos AP-1 es bien entendida. El establecimiento de un propósito funcional para ΔFosB ha permitido una mayor determinación en cuanto a algunos de los aspectos clave de sus cascadas moleculares, involucrando efectores como GluR2 (87,88), Cdk5 (93) y NFkB (100). Además, muchos de estos cambios moleculares identificados ahora están directamente vinculados a los cambios estructurales, fisiológicos y conductuales observados después de la exposición crónica a drogas (60,95,97,102). Los estudios epigenéticos han abierto nuevas fronteras de investigación que investigan las funciones moleculares de ΔFosB, y los avances recientes han ilustrado el papel de ΔFosB al actuar sobre el ADN y las histonas, verdaderamente como un
interruptor molecular
(34). Como consecuencia de nuestra mejor comprensión de ΔFosB en la adicción, es posible evaluar el potencial adictivo de los medicamentos actuales (119), así como usarlo como un biomarcador para evaluar la eficacia de las intervenciones terapéuticas (121,122,124). Algunas de estas intervenciones propuestas tienen limitaciones (125) o están en sus inicios (75). Sin embargo, se espera que algunos de estos hallazgos preliminares puedan conducir a tratamientos innovadores, que son muy necesarios en la adicción.
A PESAR DE LA IMPORTANCIA DE NUMEROSOS FACTORES PSICOSOCIALES, EN SU BASE, LA ADICCIÓN A LAS DROGAS IMPLICA UN PROCESO BIOLÓGICO: la capacidad de la exposición repetida a una droga de abuso para inducir cambios en un cerebro vulnerable que impulsan la búsqueda y el consumo compulsivo de drogas, y la pérdida de control sobre el consumo de drogas, que definen un estado de adicción. ... Una gran cantidad de literatura ha demostrado que dicha inducción de ΔFosB en las neuronas NAc de tipo D1 aumenta la sensibilidad de un animal al fármaco, así como a las recompensas naturales, y promueve la autoadministración del fármaco, presumiblemente a través de un proceso de refuerzo positivo.
ΔFosB se ha vinculado directamente a varias conductas relacionadas con la adicción ... Es importante destacar que la sobreexpresión genética o viral de ΔJunD, un mutante negativo dominante de JunD que antagoniza la actividad transcripcional mediada por ΔFosB y otras AP-1, en el NAc o el OFC bloquea estos efectos clave de la exposición a drogas
14,22–24
. Esto indica que ΔFosB es necesario y suficiente para muchos de los cambios provocados en el cerebro por la exposición crónica a drogas. ΔFosB también se induce en MSN NAc de tipo D1 por el consumo crónico de varias recompensas naturales, entre ellas la sacarosa, los alimentos ricos en grasas, el sexo y correr en rueda, donde promueve ese consumo
14,26–30
. Esto implica a ΔFosB en la regulación de las recompensas naturales en condiciones normales y quizás durante estados patológicos similares a la adicción. ... ΔFosB sirve como una de las proteínas de control maestras que gobiernan esta plasticidad estructural.