
La atención de salud en Colombia se refiere a la prevención, tratamiento y manejo de enfermedades y la preservación del bienestar mental y físico a través de los servicios ofrecidos por las profesiones médicas , de enfermería y de salud afines en la República de Colombia .
La Iniciativa de Medición de los Derechos Humanos [1] encuentra que Colombia está cumpliendo con el 94,0% de lo que debería cumplir en el derecho a la salud con base en su nivel de ingresos. [2] Al observar el derecho a la salud con respecto a los niños, Colombia logra el 96,3% de lo que se espera con base en su ingreso actual. [3] Con respecto al derecho a la salud entre la población adulta, el país logra solo el 91,7% de lo que se espera con base en el nivel de ingresos de la nación. [3] Colombia cae en la categoría "regular" al evaluar el derecho a la salud reproductiva porque la nación está cumpliendo con el 93,9% de lo que se espera que la nación logre con base en los recursos (ingresos) que tiene disponibles. [3] El país está en la posición 11 entre 200 países al medir la efectividad de su sistema de salud. [4]
Las enfermedades tropicales son un problema importante en Colombia porque son las principales causas de muerte. La malaria afecta cerca del 85% del territorio nacional, principalmente la costa del océano Pacífico , la selva amazónica y las sabanas orientales , con un estimado de 250.000 casos/año y una tasa de mortalidad de 3/100.000. [5] El principal agente es el Plasmodium vivax con el 66% de los casos, excepto en la costa del Pacífico, donde el Plasmodium falciparum causa el 75% de los casos.
La fiebre amarilla y el dengue [6] son problemas de salud pública importantes debido a su alto potencial epidémico , su alta tasa de mortalidad y la amplia distribución del Aedes aegypti . El gobierno colombiano desarrolla campañas de vacunación contra la fiebre amarilla de manera regular. [7]

La enfermedad de Chagas es endémica del departamento de Santander y sus alrededores. Otras enfermedades como la leishmaniasis , la rabia , el virus de la encefalitis equina venezolana y el virus del Nilo Occidental también están presentes en Colombia. [5] Las mordeduras de serpientes son una gran preocupación debido a la escasez de suministros de antiveneno en todo el país. [9]
Diferentes formas de desnutrición afectan severamente a la población, especialmente a los niños menores de cinco años, con tasas de desnutrición moderada a severa del 21% y anemia ferropénica del 23%. [10] (ver aguapanela ).
En 1514, una plaga de cerdos mató a la mayoría de los mil habitantes de Darién, en el actual Urabá . En 1550, Cartagena sufrió una epidemia de lepra, a la que llamaban "elefancia" . [11]
El primer médico graduado, Álvaro de Aunón, llegó a la Nueva Granada procedente de Sevilla, España , en 1597 y permaneció allí durante un corto tiempo. La primera farmacia de Colombia fue inaugurada en la misma época, en la plaza principal de Bogotá, por Pedro López Buiza. [12]

En 1636, Rodrigo Enriquez de Andrade fundó la primera facultad de medicina en la Nueva Granada, en el Colegio de San Bartolomé, con poco éxito debido a los prejuicios contra la carrera médica en la cultura española, donde se consideraba vulgar y propia de la gente de clase baja. La mayor parte de la práctica médica en el país era proporcionada por personas sin educación formal. [13] El primer libro médico escrito en Colombia fue " Tratado de medicina y modelo de curar en estas partes de Indias " (en inglés: Treatise on Medice and Models for Curing in These Parts of the Indies ) de Pedro Fernández de Valenzuela (1662).
En 1740, don Vicente Tomás Cansino inició la carrera de medicina en la Universidad Nuestra Señora del Rosario . La atención médica en esa época se hacía casi exclusivamente en las casas particulares de los enfermos debido a la falta de instituciones de salud. El primer hospital de Colombia fue el Hospital de San Pedro, en la ciudad capital, Bogotá . El hospital entró en funcionamiento en 1564, construido por el obispo Juan de los Barrios . En 1739 se inauguró el Hospital San Juan de Dios, de Bogotá , [14] construido por fray Pedro Pablo Villamor.
En 1877, Anna Galvis Hotz se convirtió en la primera mujer colombiana en convertirse en Doctora en Medicina al graduarse de la Universidad de Berna en Suiza, ya que las mujeres no podían asistir a la universidad en Colombia en ese momento. En 1925, Paulina Beregoff se convirtió en la primera mujer en convertirse en Doctora en Medicina de una institución colombiana, la ruso-estadounidense se graduó de la Universidad de Cartagena . En 1945, Inés Ochoa Pérez se convirtió en la primera mujer colombiana en convertirse en Doctora en Medicina de una institución colombiana al graduarse de la Universidad Nacional de Colombia .
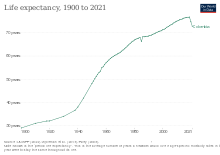
Los niveles de salud en Colombia han mejorado mucho desde los años 1980. Una reforma de 1993 transformó la estructura de financiación de la atención de salud pública al trasladar la carga de los subsidios de los proveedores a los usuarios. Como resultado, los empleados han estado obligados a contribuir a planes de salud a los que también contribuyen los empleadores. Este nuevo sistema ha ampliado la cobertura de la población por parte del sistema de seguridad social y de salud del 21% (antes de 1993) al 56% en 2004, al 66% en 2005 y al 97% en 2023. [15]
La queratomileusis , cirugía refractiva, fue desarrollada por Ignacio Barraquer en 1964 en Bogotá. El 10 de enero de 1985, el Dr. Elkin Lucena realizó la primera fertilización in vitro exitosa, que permitió el nacimiento de la primera bebé probeta latinoamericana, Carolina Méndez. El 14 de diciembre de 1985, el Dr. Alberto Villegas realizó el primer trasplante de corazón en América Latina a Antonio Yepes. [16]
El 20 de mayo de 1994, el doctor Manuel Elkin Patarroyo recibió el Premio Príncipe de Asturias por sus investigaciones técnicas y científicas en el desarrollo de la vacuna sintética contra la malaria .
En 2002, Colombia contaba con 58.761 médicos, 23.950 enfermeras y 33.951 dentistas; estas cifras equivalían a 1,35 médicos, 0,55 enfermeras y 0,78 dentistas por cada 1.000 habitantes, respectivamente. En 2005, se informó que Colombia tenía sólo 1,1 médicos por cada 1.000 habitantes, en comparación con el promedio de América Latina de 1,5.
En 2003, el gasto público general en salud representó el 20,5% del gasto público total y el 84,1% del gasto público total en salud (el resto correspondió a gastos privados). En 2005, el gasto total en salud representó el 5,6% del producto interno. El gasto per cápita en atención de salud en 2005, a un tipo de cambio promedio, fue de 150 dólares de los EE.UU. [17] .
Los residentes urbanos y rurales experimentaron diferencias significativas en el acceso a la atención de salud. La cobertura en las tres ciudades más grandes (Bogotá, Medellín y Cali) fue de casi el 95 por ciento. A nivel rural, los mejores servicios fueron prestados por los departamentos de las zonas cafeteras. En la parte inferior de la escala (en términos de calidad y cobertura) se ubicaron las áreas rurales de las regiones no andinas, así como los barrios marginales de las ciudades medianas y pequeñas.
Desde 2001-2, Colombia ha reducido a la mitad su tasa de homicidios, que en 2002 era de más de 60 por 100.000 habitantes, o 28.837, una de las tasas de homicidios más altas del mundo. En 2006, se registraron un total de 17.206 muertes violentas, la cifra más baja desde 1987. Aparte del homicidio, las enfermedades cardíacas son la principal causa de muerte prematura, seguidas de los accidentes cerebrovasculares, las enfermedades respiratorias, los accidentes de tráfico y la diabetes. Las enfermedades transmitidas por el agua, como la malaria cerebral y la leishmaniasis, son frecuentes en las zonas bajas y costeras. En 2004, la inmunización infantil contra el sarampión como porcentaje de los niños menores de 12 meses de edad fue del 92 por ciento. [17]
El síndrome de inmunodeficiencia adquirida ( SIDA ) es la quinta causa de muerte en la población en edad laboral. Según datos del Instituto Nacional de Salud de Colombia publicados en 2003, casi 240.000 personas (en su mayoría mujeres y jóvenes), es decir, el 0,6 por ciento de la población, habían sido infectadas por el virus desde que el SIDA llegó a Colombia en octubre de 1983. Las estimaciones del número de personas que vivían con el virus de la inmunodeficiencia humana (VIH), adultos y niños (de 0 a 49 años de edad), en 2005 oscilaban entre 160.000 y 310.000. La cifra comparable para las mujeres (de 15 a 49 años de edad) era de 62.000. El número de casos de SIDA y hepatitis B ha ido aumentando. En 2005, la tasa de prevalencia estimada del VIH en adultos (de 15 a 49 años de edad) era del 0,6 por ciento. En 2006, entre 5.200 y 12.000 personas habían muerto a causa del SIDA. Los servicios que ofrece el nuevo Plan Nacional Multisectorial, puesto en marcha en julio de 2004, incluyen la atención integrada a las personas que viven con el VIH y el suministro de medicamentos antirretrovirales. En el marco del plan, unas 12.000 personas han estado recibiendo terapia antirretroviral combinada (aproximadamente el 54% de las que la necesitaban). [17]
En 2016, Colombia vacunó contra 26 enfermedades y participó en la Semana de Vacunación en las Américas . [18] Colombia comenzó a vacunar contra la COVID-19 en febrero de 2021. [19]
La constitución nacional fue reformada en 1991 y con este propósito se reformó el sistema general de seguridad social con la implementación de la Ley 100, que amplió ampliamente la cobertura de salud a la población; los recursos económicos para financiar esta reforma, sin embargo, fueron insuficientes, provocando el colapso de muchas instituciones de salud pública y afectando los ingresos del personal médico. [20] La ley 100 de 1993 se divide en cuatro libros:
La reforma del sistema de salud colombiano tuvo tres objetivos principales:
Los principios generales de la ley determinan que la atención de salud es un servicio público que debe otorgarse en condiciones de competencia, universalidad, solidaridad social y participación. El artículo 153 de la ley establece que el seguro de salud debe ser obligatorio, que los prestadores de servicios de salud deben tener autonomía administrativa y que los usuarios de servicios de salud deben tener libre elección de los prestadores de servicios de salud.
El Sistema de Selección de Beneficiarios para Programas Sociales, el sistema nacional de identificación de beneficiarios de subsidios sociales, clasifica a las personas de acuerdo a los inmuebles residenciales que deben recibir servicios públicos. [21] [22] [23] Todos los alcaldes deben hacer la estratificación de los inmuebles residenciales de su municipio o distrito. [22]
La mayor parte de los subsidios sociales y programas de salud pública se concentran en los estratos 1 y 2 (y el recién introducido estrato 0 [24] ). La expedición fraudulenta de tarjetas de identificación SISBEN de bajo nivel es actualmente uno de los principales problemas del sistema de salud. A menudo se acusa a los políticos regionales de proporcionarlas a cambio de votos a personas que realmente no las necesitan. La identificación incorrecta de los beneficiarios y los problemas políticos presentan un desafío al sistema que impide que las personas necesitadas reciban los subsidios y beneficios diseñados para ellas. [ cita requerida ]
La Superintendencia de Salud define cuáles organizaciones pueden calificar como EPS de acuerdo a un número de requisitos, entre ellos, infraestructura, capital, número de usuarios, funcionalidad y cobertura. La función de las EPS es vender paquetes de servicios de salud al público y contratar dichos servicios con la institución prestadora de servicios de salud.
Algunos proveedores de EPS ofrecen un “Plan Complementario” que ofrece una cobertura más amplia y un servicio prioritario al paciente. [25]
La mayoría de los proveedores de EPS también ofrecen “Medicina Prepagada” que ofrece el más alto nivel de atención médica y servicio prioritario al paciente a costos mucho más altos. [26]
Al 1 de octubre de 2014, en Colombia existían 3.620 establecimientos de salud , entre hospitales , clínicas y servicios de ambulancia. Los establecimientos de salud privados representan el 57% de todos los establecimientos del país. [27]
Si bien ninguna ciudad o estado se destaca como un centro centralizado de hospitales, el 80% de los establecimientos se encuentran en 16 (de 39 estados). [28] [ se necesita una mejor fuente ]
Colombia ocupa el puesto 22 en la lista de la Organización Mundial de la Salud de los mejores sistemas de atención de salud. [29] Los estándares de salud en Colombia han mejorado mucho desde la década de 1980, las reformas de atención de salud han llevado a mejoras masivas en los sistemas de atención de salud del país. Aunque este nuevo sistema ha ampliado la cobertura de la población por parte del sistema de seguridad social y de salud del 21% (antes de 1993) al 96% en 2012, [30] las disparidades en materia de salud persisten.
Un estudio realizado por la revista América Economía ubicó a 21 instituciones de salud colombianas entre las 44 mejores de América Latina, lo que representa el 48 por ciento del total. [31] Un centro de investigación y tratamiento del cáncer fue declarado Proyecto de Interés Estratégico Nacional. [32]
{{cite web}}: CS1 maint: copia archivada como título ( enlace ){{cite web}}: CS1 maint: copia archivada como título ( enlace )