Las lesiones mediales de la rodilla (las que se encuentran en el interior de la rodilla) son el tipo más común de lesión de rodilla. [1] El complejo del ligamento medial de la rodilla consta de: [2]
Este complejo es el principal estabilizador de la rodilla medial. Las lesiones del lado medial de la rodilla suelen estar aisladas de estos ligamentos. [1] [3] Una comprensión profunda de la anatomía y función de las estructuras mediales de la rodilla, junto con una historia clínica y un examen físico detallados, son imprescindibles para diagnosticar y tratar estas lesiones.
Los pacientes a menudo se quejan de dolor e hinchazón en la cara medial de la articulación de la rodilla . También pueden informar inestabilidad con movimientos de lado a lado y durante el desempeño atlético que implica cortar o girar. [4] [5]
Jacobson describió anteriormente los problemas comunes de la cirugía de rodilla medial. [6] Se destacó que el diagnóstico adecuado es imperativo y que todas las posibles lesiones deben evaluarse y abordarse intraoperatoriamente. Es posible que se dañe el nervio safeno y su rama infrapatelar durante la cirugía de la rodilla medial, lo que podría causar entumecimiento o dolor en la rodilla y la pierna medial. [7] Como ocurre con todas las cirugías, existe el riesgo de sangrado, problemas en las heridas, trombosis venosa profunda e infección que pueden complicar el resultado y el proceso de rehabilitación. La complicación a largo plazo de la artrofibrosis y la osificación heterotópica ( síndrome de Pellegrini-Stieda ) son problemas que se abordan mejor con una amplitud de movimiento temprana y siguiendo protocolos de rehabilitación definidos. [4] [5] [6] [8] El fracaso del injerto debido a fuerzas mecánicas intrínsecas debe prevenirse con una evaluación de la alineación preoperatoria ( tratamiento de osteotomía ) y una rehabilitación adecuada. [4]
La lesión medial de la rodilla suele ser causada por una fuerza en valgo de la rodilla, una fuerza de rotación externa tibial o una combinación de ellas. Este mecanismo se observa a menudo en deportes que implican una flexión agresiva de la rodilla como el hockey sobre hielo , el esquí y el fútbol . [3] [4] [5]

Las estructuras en el lado medial de la rodilla incluyen la tibia , el fémur , el músculo vasto medial oblicuo, el tendón semitendinoso , el tendón gracilis , el tendón sartorio , el tendón del aductor mayor , la cabeza medial del músculo gastrocnemio , el tendón semimembranoso , el menisco medial y el ligamento femororrotuliano medial . ), sMCL, dMCL y POL. Se ha descubierto que las estructuras más importantes para la estabilización de esta zona de la rodilla son los ligamentos: sMCL, dMCL y POL. [2] [3]
Los huesos de la rodilla son el fémur , la rótula , la tibia y el peroné . El peroné está en el lado lateral de la rodilla y la rótula tiene poco efecto en el lado medial de la rodilla. La congruencia ósea de la rodilla medial está formada por las superficies opuestas del cóndilo femoral medial y la meseta tibial medial. En el cóndilo femoral medial hay tres puntos óseos que son importantes: el epicóndilo medial , el tubérculo del aductor y el tubérculo del gastrocnemio. El epicóndilo medial es la prominencia más distal y anterior . El tubérculo aductor está justo proximal y posterior al epicóndilo medial. El tubérculo del gastrocnemio está justo distal y posterior al tubérculo del aductor. [2]
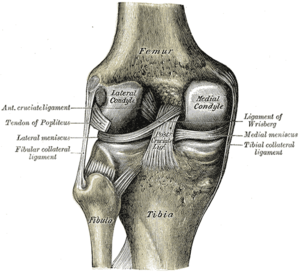
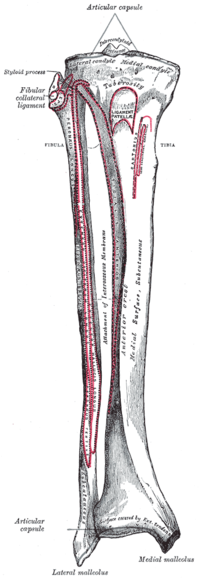
El sMCL conecta el fémur con la tibia. Se origina justo proximal y posterior al epicóndilo medial (no directamente en el epicóndilo) y se divide en dos secciones distintas. [9] [4] Una sección tibial se adhiere al tejido blando, 1 cm distal a la línea articular. La otra sección tibial se fija directamente a la tibia, por delante de la cresta tibial posteromedial, 6 cm distal a la línea articular. [2] [9] Esta inserción distal es la más fuerte de las dos y constituye el piso de la bolsa de la pie anserina . La inserción tibial proximal del sMCL es el principal estabilizador de la fuerza en valgo sobre la rodilla, mientras que la inserción tibial distal es el principal estabilizador de la rotación externa a 30° de flexión de la rodilla . [3] [9]
El dMCL es un engrosamiento de la cara medial de la cápsula que rodea la rodilla. Se origina en el fémur 1 cm distal al origen del sMCL y se inserta 3 a 4 mm distal a la línea articular. Corre paralelo y debajo del sMCL. [2] [9] El dMCL se conecta directamente al menisco medial y, por lo tanto, se puede dividir en componentes del ligamento meniscofemoral y meniscotibial.
El ligamento meniscofemoral es más largo que el ligamento meniscotibial, que es de naturaleza más corta y gruesa. [2] El ligamento meniscofemoral es un estabilizador primario de rotación interna y un estabilizador secundario de rotación externa, que se activa cuando falla el sMCL. [3] [9] El ligamento meniscotibial actúa para estabilizar secundariamente la rotación interna.
El POL (llamado en textos más antiguos: porción oblicua del sMCL) es una expansión fascial con tres componentes principales: superficial, central (tibial) y capsular. El brazo central es el más fuerte y grueso. [2] [10] Surge del tendón semimembranoso y se conecta anterior y distal al tubérculo del gastrocnemio a través de la cápsula articular posterior. Por tanto, la POL no es una estructura independiente, sino un engrosamiento de la cápsula articular posteromedial. Estabiliza la rotación interna de la rodilla en todos los grados de flexión, pero soporta la mayor carga cuando se gira internamente en extensión completa . También actúa como estabilizador secundario de rotación externa. [3] [4] [11]
El MPFL surge de las fibras del músculo vasto medial oblicuo y se inserta distalmente a la cara medial superior de la rótula. [2] Este ligamento actúa para mantener la rótula dentro del surco troclear durante la flexión y extensión. [2] Rara vez se lesiona por una lesión medial de la rodilla a menos que haya una subluxación o dislocación lateral rotuliana concurrente .
El tendón del aductor mayor se inserta en el cóndilo femoral medial distal, justo por detrás y proximal al tubérculo del aductor. [2] Tiene una expansión fascial en la cara distal-medial que se une al tendón del gastrocnemio medial, al brazo capsular del POL y a la cápsula de la articulación posteromedial. La cara lateral distal gruesa se inserta en la cresta supracondilar medial . El tendón del aductor mayor es un punto de referencia excelente y consistente porque rara vez se lesiona. El músculo vasto medial oblicuo discurre sobre el muslo anteromedial y se inserta a lo largo del borde anterior del aductor mayor y al tendón del cuadrado femoral . El tendón del gastrocnemio medial surge proximal y posterior al tubérculo del gastrocnemio del cóndilo femoral medial. [2] Este es otro punto de referencia importante porque rara vez se lesiona y se inserta cerca del brazo capsular del POL, lo que ayuda al cirujano a localizar la inserción femoral del POL. [4]
La mayoría de las lesiones mediales de rodilla son lesiones ligamentosas aisladas. La mayoría de los pacientes relacionarán antecedentes de un golpe traumático en la cara lateral de la rodilla (que provocó una fuerza en valgo) o una fuerza en valgo sin contacto. Las lesiones agudas son mucho más fáciles de diagnosticar clínicamente, mientras que las lesiones crónicas pueden ser menos evidentes debido a la dificultad para diferenciarlas de una lesión lateral de rodilla, lo que posiblemente requiera radiografías de estrés en valgo . [4] [5]
El examen físico siempre debe comenzar con una inspección visual de la articulación en busca de signos externos de traumatismo. Se debe realizar la palpación prestando especial atención al derrame y al dolor subjetivo durante el examen. El médico también debe evaluar la rodilla contralateral (no lesionada) para observar cualquier diferencia en la apariencia macroscópica y los puntos de referencia. La palpación debe centrarse específicamente en los aspectos meniscofemoral y meniscotibial del sMCL. Se ha informado que la lesión de uno versus otro tiene implicaciones para la curación, por lo que la localización del sitio de la lesión es beneficiosa. Las pruebas de la articulación de la rodilla deben realizarse utilizando las siguientes técnicas y comparándose los resultados con los de la rodilla normal contralateral: [4] [5]
La clasificación de las lesiones de la rodilla medial depende de la cantidad de espacio articular medial encontrado en la prueba de esfuerzo en valgo con la rodilla en 20° de flexión. Las lesiones de grado I no presentan inestabilidad clínica y se asocian únicamente con sensibilidad, lo que representa un esguince leve . Las lesiones de grado II tienen un dolor amplio sobre la rodilla medial y tienen cierta separación con un punto final firme durante la prueba de valgo; esto representa una rotura parcial de los ligamentos. Las lesiones de grado III presentan una rotura ligamentosa completa. No habrá un criterio de valoración para las pruebas de esfuerzo en valgo. [5] [6] [14] La definición histórica cuantificada de los grados I, II y III representaba 0–5 mm, 5–10 mm y >10 mm de separación del compartimento medial, respectivamente. [15] LaPrade y cols. informaron, sin embargo, que una lesión simulada del sMCL de grado III mostró solo 3,2 mm de aumento del espacio del compartimento medial en comparación con el estado intacto. [15] Además, con la rodilla en extensión completa, si la prueba de esfuerzo en valgo revela más de 1 a 2 mm de separación del compartimento medial presente, se sospecha una lesión concomitante del ligamento cruzado anterior (LCA) o del ligamento cruzado posterior (LCP). [4] [5]
Las radiografías anteroposteriores (AP) son útiles para evaluar de manera confiable los puntos de referencia anatómicos normales. Las imágenes AP de estrés en valgo bilateral pueden mostrar una diferencia en el espacio articular medial. Se ha informado que un desgarro aislado del sMCL de grado III mostrará un aumento en la separación del compartimento medial de 1,7 mm a 0° de flexión de la rodilla y de 3,2 mm a 20° de flexión de la rodilla, en comparación con la rodilla contralateral. Además, una rotura completa del ligamento medial (sMCL, dMCL y POL) mostrará un aumento de la separación de 6,5 mm a 0° y 9,8 mm a 20° durante la prueba de esfuerzo en valgo. [15] El síndrome de Pellegrini-Stieda también se puede observar en las radiografías AP. Este hallazgo se debe a la calcificación del sMCL (osificación heterotópica) provocada por la rotura crónica del ligamento. [5] [16]
La resonancia magnética (MRI) puede ser útil para evaluar una lesión ligamentosa en el lado medial de la rodilla. [6] Milewski et al. ha descubierto que la clasificación de grados I a III se puede ver en la resonancia magnética. [17] Con una imagen de alta calidad (imán de 1,5 tesla o 3 tesla) y sin conocimiento previo de la historia del paciente, los radiólogos musculoesqueléticos pudieron diagnosticar con precisión la lesión medial de la rodilla el 87% de las veces. [18] La resonancia magnética también puede mostrar hematomas óseos asociados en el lado lateral de la rodilla, que según un estudio ocurren en casi la mitad de las lesiones mediales de la rodilla. [19]
Las resonancias magnéticas de rodilla deben evitarse en caso de dolor de rodilla sin síntomas mecánicos o derrame, y en caso de resultados no exitosos de un programa de rehabilitación funcional. [20]
El tratamiento de las lesiones mediales de rodilla varía según la ubicación y clasificación de las lesiones. [6] [21] El consenso de muchos estudios es que las lesiones aisladas de grado I, II y III generalmente se adaptan bien a los protocolos de tratamiento no quirúrgico. Las lesiones agudas de grado III con lesiones multiligamentosas concomitantes o luxación de rodilla que implique lesión del lado medial deben someterse a tratamiento quirúrgico. Las lesiones crónicas de grado III también deben someterse a tratamiento quirúrgico si el paciente experimenta inestabilidad rotacional o inestabilidad de lado a lado. [4] [5]
El tratamiento conservador de las lesiones aisladas de la parte medial de la rodilla (grados I-III) comienza controlando la hinchazón y protegiendo la rodilla. La hinchazón se controla bien con reposo, hielo, elevación y vendas de compresión. [22] La protección se puede realizar utilizando un aparato ortopédico con bisagras que se estabiliza contra la tensión en varo y valgo pero permite la flexión y extensión completas. El aparato ortopédico debe usarse durante las primeras cuatro a seis semanas de rehabilitación , especialmente durante el ejercicio físico para prevenir traumatismos en el ligamento en curación. Los ejercicios de bicicleta estática son el ejercicio recomendado para el rango de movimiento activo y deben aumentarse según lo tolere el paciente. Se deben evitar los movimientos de la rodilla de lado a lado. Al paciente se le permite soportar peso según lo tolere y debe realizar ejercicios de fortalecimiento del cuádriceps junto con ejercicios de amplitud de movimiento . El plazo típico de regreso al juego para la mayoría de los atletas con una lesión medial de rodilla de grado III que se somete a un programa de rehabilitación es de 5 a 7 semanas. [4] [23] [5] [14]
Se ha informado que las lesiones mediales de rodilla de grado III, agudas y crónicas graves, a menudo involucran el sMCL en combinación con el POL. [10] [24] Por lo tanto, se debe realizar una reparación o reconstrucción quirúrgica directa para ambos ligamentos porque ambos desempeñan un papel importante en la estabilidad estática medial de la rodilla. [25] El enfoque biomecánicamente validado es reconstruir tanto el POL como ambas divisiones del sMCL. [26] [27]
La cirugía que implica reparación directa (con o sin aumento mediante un autoinjerto de tendón de la corva ), entre otras técnicas utilizadas anteriormente, no ha sido probada biomecánicamente. Se ha validado biomecánicamente una reconstrucción anatómica del sMCL y POL. [26]
Se deben identificar las causas subyacentes de la inestabilidad medial crónica de la rodilla antes de realizar la reconstrucción quirúrgica. Más específicamente, los pacientes con alineación genu valgum (rodilla valga) deben ser evaluados y tratados con osteotomía (s) para establecer fuerzas equilibradas en los ligamentos de la rodilla, evitando el fracaso prematuro de la reconstrucción concurrente del ligamento cruzado. Estos pacientes deben ser rehabilitados después de que sane la osteotomía antes de que se pueda verificar que aún no tienen limitaciones funcionales. Una vez que se logra la alineación adecuada, se puede realizar la reconstrucción. [4]
Esta técnica, descrita en detalle por LaPrade et al., utiliza dos injertos en cuatro túneles separados. Se hace una incisión sobre la rodilla medial 4 cm medial a la rótula y se extiende distalmente 7 a 8 cm más allá de la línea articular, directamente sobre los tendones del pie anserino . [27]
Dentro de los bordes distales de la incisión, los tendones semitendinoso y gracilis se encuentran debajo de la fascia del músculo sartorio . La inserción tibial distal del sMCL se puede encontrar debajo de estos tendones identificados, formando el piso de la bolsa de la pata de anserina, 6 cm distal a la línea articular. Una vez identificado, se extrae el tejido blando restante del sitio de unión. [27] Luego se perfora un pasador con ojal a través del sitio de unión transversalmente a través de la tibia, asegurándose de que el punto de partida esté ubicado en la cara posterior del sitio para garantizar mejores resultados biomecánicos. [27] Sobre el pasador del ojal, se fresa una fresa de 7 mm (se consideran 6 mm en pacientes más pequeños) hasta una profundidad de 25 mm. Una vez preparado, se centra la atención en preparar el túnel de reconstrucción para la fijación tibial del POL. Por encima de la inserción del brazo anterior del tendón del músculo semimembranoso, se identifica la inserción tibial del brazo central del POL. Esta inserción se expone haciendo una pequeña incisión paralela a las fibras a lo largo del borde posterior del brazo anterior del tendón semimembranoso. Una vez expuesta, se perfora un alfiler a través de la tibia hacia el tubérculo de Gerdy (tibia anterolateral). Después de verificar la correcta colocación del pasador anatómico del ojal, se utiliza una fresa de 7 mm sobre el pasador para perforar una profundidad de túnel de 25 mm. [27]
Pasando a las inserciones femorales de los ligamentos, el primer paso es identificar el tendón del músculo aductor mayor y su correspondiente sitio de inserción, cerca del tubérculo aductor. Justo distal y ligeramente anterior a este tubérculo se encuentra la prominencia ósea del epicóndilo medial . El sitio de inserción del sMCL se puede identificar ligeramente proximal y posterior al epicóndilo. Ahora se puede pasar un alfiler transversalmente a través del fémur en este sitio. Sin embargo, el túnel en este lugar debe perforarse después de identificar el sitio de conexión del POL. [27]
El siguiente paso para identificar la inserción femoral POL se realiza localizando el tubérculo del gastrocnemio (2,6 mm distal y 3,1 mm anterior a la inserción del tendón del gastrocnemio medial en el fémur). Si la cápsula posteromedial no está intacta, el sitio de unión de POL se ubica 7,7 mm distal y 2,9 mm anterior al tubérculo del gastrocnemio. Sin embargo, con la cápsula intacta, se realiza una incisión a lo largo de la cara posterior del sMCL, paralela a sus fibras. Luego se puede encontrar el brazo central del POL en su sitio de inserción femoral. Una vez identificado, se pasa un alfiler transversalmente a través del fémur. Ahora se deben medir las distancias entre el sitio de inserción femoral del POL y el sMCL (en promedio, 11 mm) para verificar que los sitios de inserción anatómica se hayan identificado correctamente. [2] Una vez hecho esto, los túneles femorales para sMCL y POL se pueden fresar a una profundidad de 25 mm utilizando una fresa de 7 mm. [27]
El siguiente aspecto de la cirugía es la preparación y colocación de los injertos de reconstrucción. La preparación se puede realizar mientras otro cirujano o asistente médico completa los demás pasos. El tendón semitendinoso se puede extraer utilizando un extractor de isquiotibiales para utilizarlo como autoinjerto de reconstrucción. [26] El autoinjerto se secciona en una longitud de 16 cm para la reconstrucción del sMCL y de 12 cm para la reconstrucción de POL. Estas longitudes también se utilizan si la cirugía se realiza con aloinjerto de cadáver . Los injertos sMCL y POL se introducen en sus respectivos túneles femorales y cada uno se fija con un tornillo canulado bioabsorbible . Los injertos se pasan distalmente a lo largo de sus cursos nativos hasta las inserciones tibiales. El sMCL pasa por debajo de la fascia sartoria (y cualquier fibra de sMCL restante). Ambos injertos se pasan (pero aún no se fijan) en sus respectivos túneles tibiales utilizando los pasadores con ojales existentes. Si se realiza una cirugía del ligamento cruzado simultáneamente, las reconstrucciones cruzadas se aseguran antes de asegurar los ligamentos mediales. [27]
La fijación del injerto POL se realiza con la rodilla en extensión completa. El injerto se tensa y se fija mediante un tornillo bioabsorbible. Luego se flexiona la rodilla a 20°. Asegurándose de que la tibia permanezca en rotación neutra, se utiliza una fuerza en varo para garantizar que no haya espacio en el compartimento medial de la rodilla. Luego, el injerto de sMCL se aprieta y se fija con un tornillo bioabsorbible. [27]
El paso final de la fijación del ligamento reconstructivo es la inserción tibial proximal del sMCL. Esta inserción de tejido blando se puede reproducir con un anclaje de sutura [28] colocado 12,2 mm distal a la línea articular medial (ubicación promedio), directamente medial al brazo anterior de la inserción tibial semimembranosa. [27] Una vez que este aspecto del sMCL está asegurado al anclaje de sutura, el médico somete la rodilla a una prueba de rango de movimiento para determinar la "zona segura" de movimiento de la rodilla que se utiliza durante el primer día de rehabilitación postoperatoria ( abajo). [27]
Las investigaciones futuras con respecto a las lesiones mediales de rodilla deberían evaluar los resultados clínicos entre diferentes técnicas de reconstrucción. [8] Determinar las ventajas y desventajas de estas técnicas también sería beneficioso para optimizar el tratamiento.
{{cite journal}}: Mantenimiento CS1: varios nombres: lista de autores ( enlace )