La filariasis linfática es una enfermedad humana causada por gusanos parásitos conocidos como filarias . [2] [3] Generalmente adquirida en la infancia, es una de las principales causas de discapacidad permanente en todo el mundo, afecta a más de cien millones de personas y se manifiesta en una variedad de patologías clínicas graves [6] [7] Si bien la mayoría de los casos no presentan síntomas , Algunas personas desarrollan un síndrome llamado elefantiasis , que se caracteriza por una hinchazón grave en los brazos, las piernas, los senos o los genitales . La piel también puede volverse más gruesa y la afección puede volverse dolorosa. [2] Las personas afectadas a menudo no pueden trabajar y a menudo son rechazadas por otros debido a su desfiguración y discapacidad. [7]
Es la primera de las enfermedades transmitidas por mosquitos que se ha identificado. [8] Los gusanos se transmiten por las picaduras de mosquitos infectados . [2] Se sabe que tres tipos de gusanos causan la enfermedad: Wuchereria bancrofti , Brugia malayi y Brugia timori , siendo Wuchereria bancrofti el más común. [2] Estos gusanos dañan el sistema linfático al anidar dentro de los vasos linfáticos e interrumpir el funcionamiento normal del sistema. Los gusanos pueden sobrevivir dentro del cuerpo humano hasta 8 años, mientras reproducen millones de larvas que circulan por la sangre. [9] La enfermedad se diagnostica mediante un examen microscópico de la sangre extraída durante la noche. La sangre generalmente se examina como un frotis después de teñirla con tinción de Giemsa . La prueba de la sangre en busca de anticuerpos contra la enfermedad también puede permitir el diagnóstico. [4] Otros gusanos redondos de la misma familia son responsables de la ceguera de los ríos . [10]
La prevención se puede lograr tratando a grupos enteros en los que existe la enfermedad, lo que se conoce como desparasitación masiva . [2] Esto se hace cada año durante aproximadamente seis años, en un esfuerzo por librar a la población de la enfermedad por completo. [2] Los medicamentos generalmente incluyen una combinación de 2 o más agentes antihelmínticos : albendazol , ivermectina y dietilcarbamazina . [11] También se recomiendan esfuerzos para prevenir las picaduras de mosquitos, incluida la reducción del número de mosquitos y la promoción del uso de mosquiteros . [2]
En 2022, alrededor de 40 millones de personas estaban infectadas y alrededor de 863 millones de personas estaban en riesgo de contraer la enfermedad en 47 países. [5] Es más común en África tropical y Asia. [2] La filariasis linfática está clasificada como una enfermedad tropical desatendida y una de las cuatro principales infecciones por gusanos . [10] El impacto de la enfermedad provoca pérdidas económicas de miles de millones de dólares al año. [2]

Las personas afectadas por filariasis linfática a menudo experimentan reacciones inmunológicas adversas tanto frente a las microfilarias como frente a los gusanos adultos. [12] : 665 La filariasis también puede estar asociada con ascitis después de una reacción inflamatoria grave en los vasos linfáticos. [13] : 818
La elefantiasis (o "elefantiasis tropica"), [14] : 438 es un signo dramático del estadio avanzado de la filariasis linfática. La elefantiasis es una etapa avanzada del linfedema , caracterizada por el engrosamiento de la piel y los tejidos subyacentes de la mitad inferior del cuerpo, lo que hace que parezca el de un elefante. Ocurre como resultado de que los gusanos adultos se alojan en el sistema linfático y obstruyen el flujo de linfa . Las diferentes especies de filarias tienden a afectar diferentes partes del cuerpo: Wuchereria bancrofti puede afectar los brazos, los senos, las piernas, el escroto y la vulva (provocando la formación de hidrocele ), mientras que Brugia timori rara vez afecta los genitales. [ cita necesaria ]
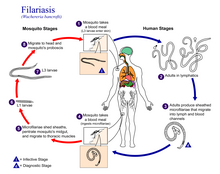
Tres especies de nemátodos filariales , todas de la familia Onchocercidae , causan filariasis linfática humana: Wuchereria bancrofti (la especie causante más común), Brugia malayi y Brugia timori . Las filarias se transmiten por la picadura de un mosquito infectado de los géneros Aedes , Anopheles , Culex o Mansonia . Se necesitan varias picaduras de mosquitos durante varios meses o años para desarrollar la filariasis linfática. [15] El mosquito deposita las larvas L3 (etapa infectiva) en la piel del huésped humano, donde penetran en la herida de la picadura. Desde allí, las larvas ingresan a los vasos linfáticos y se convierten en adultos. [7] Las larvas se instalan en los vasos linfáticos y el tejido pulmonar, dificultando la respiración y provocando dolor en el pecho a medida que avanza la enfermedad. [16] Esta enfermedad puede confundirse con tuberculosis , [17] asma o tos relacionada con lombrices intestinales . [18]
La enfermedad en sí es el resultado de una interacción compleja entre varios factores: el gusano, la bacteria endosimbiótica Wolbachia dentro del gusano, la respuesta inmune del huésped y las numerosas infecciones y trastornos oportunistas que surgen. Los gusanos adultos viven en el sistema linfático humano y obstruyen el flujo de linfa por todo el cuerpo; esto da como resultado linfedema crónico , que se observa con mayor frecuencia en la parte inferior del torso (generalmente en las piernas y los genitales). [19] Estos gusanos pueden sobrevivir dentro del cuerpo humano hasta 8 años, mientras reproducen millones de larvas que circulan por la sangre. [9]
El método preferido para diagnosticar la filariasis linfática es encontrar las microfilarias mediante un examen microscópico de la sangre. La muestra de sangre suele tener la forma de una mancha espesa , teñida con tinción de Giemsa . Los técnicos que analizan el frotis de sangre deben poder distinguir entre W. bancrofti y otros parásitos potencialmente presentes. Un frotis de sangre es una herramienta de diagnóstico simple y bastante precisa, siempre que la muestra de sangre se tome mientras las microfilarias se encuentran en la circulación periférica. Debido a que las microfilarias sólo circulan en la sangre durante la noche, la muestra de sangre debe recolectarse por la noche. [20]
A menudo resulta difícil o imposible detectar el organismo causante en la sangre periférica, incluso en casos avanzados. [12] En tales casos, también se puede utilizar la prueba del suero sanguíneo para detectar anticuerpos contra la enfermedad. [4] También se puede realizar una prueba de reacción en cadena de la polimerasa para detectar una fracción diminuta, tan pequeña como 1 pg, de ADN de filaria. [21] Los gusanos muertos y calcificados se pueden detectar mediante exámenes de rayos X. La ecografía también se puede utilizar para detectar los movimientos y ruidos provocados por el movimiento de los gusanos adultos. [22]
La filariasis linfática puede confundirse con la podoconiosis (también conocida como elefantiasis no filarial), una enfermedad no infecciosa causada por la exposición de los pies descalzos a suelos arcillosos alcalinos irritantes. [23] [24] Sin embargo, la podoconiosis generalmente afecta las piernas de forma bilateral, mientras que la filariasis es generalmente unilateral. [23] Además, la podoconiosis rara vez afecta la ingle, mientras que la filariasis afecta con frecuencia la ingle. La ubicación geográfica también puede ayudar a distinguir entre estas dos enfermedades: la podoconiosis se encuentra típicamente en áreas de mayor altitud con altas precipitaciones estacionales, mientras que la filariasis es común en áreas bajas donde prevalecen los mosquitos. [23]
La protección contra las picaduras de mosquitos en regiones endémicas es crucial para la prevención de la filariasis linfática. Se ha demostrado que los repelentes de insectos y los mosquiteros (especialmente cuando se tratan con un insecticida como deltametrina o permetrina ) [25] reducen la transmisión de la filariasis linfática. [26] [27] Además, la fumigación residual y el equipo de protección personal son formas conocidas de controlar los vectores. [9]
El objetivo definitivo es la erradicación mundial de la filariasis linfática . Esto se considera factible ya que la enfermedad no tiene ningún reservorio animal conocido. [26] La Organización Mundial de la Salud (OMS) está coordinando el esfuerzo global para erradicar la filariasis . El pilar de este programa es la desparasitación masiva de poblaciones enteras de personas en riesgo con medicamentos antifilaria. El tratamiento específico depende de la coendemia de la filariasis linfática con otras enfermedades filariales. Las directrices anuales de la MDA de la OMS se enumeran a continuación.
Debido a que el parásito requiere un huésped humano para reproducirse, se espera que el tratamiento constante de las poblaciones en riesgo (anualmente durante un período de cuatro a seis años) [2] rompa el ciclo de transmisión y provoque la extinción de los organismos causantes. [26]
En 2011, la OMS certificó que Sri Lanka había erradicado la filariasis linfática. En julio de 2017, la OMS anunció que la enfermedad había sido eliminada en Tonga. La enfermedad también se ha eliminado en Camboya, China, las Islas Cook, Egipto, Kiribati, Maldivas, las Islas Marshall, Niue, Palau, Corea del Sur, Tailandia, Vanuatu, Vietnam y Wallis y Futuna. [28] En 2020, la OMS anunció que los objetivos para 2030 de este programa son que la filariasis linfática se haya eliminado en el 80% de los países endémicos. [29]
Aún no hay una vacuna disponible, pero en 2013, la Facultad de Medicina de la Universidad de Illinois informó una eficacia del 95% en pruebas contra B. malayi en ratones. [30]
El tratamiento de la filariasis linfática depende en parte de la ubicación geográfica de la zona del mundo en la que se adquirió la enfermedad, pero casi siempre implica la combinación de 2 o más agentes antihelmínticos : albendazol , ivermectina y dietilcarbamazina . En el África subsahariana , la enfermedad suele tratarse con albendazol e ivermectina , mientras que en la región del Pacífico occidental del mundo se utilizan los tres agentes antihelmínticos. Si bien a menudo se usa dietilcarbamazina en combinación con albendazol, no es tan específica de la región como las otras combinaciones. [11]
Las wolbachia son bacterias endosimbióticas que viven dentro del intestino de los parásitos responsables de la filariasis linfática y les proporcionan los nutrientes necesarios para su supervivencia. La doxiciclina mata estas bacterias, lo que a su vez impide la maduración de las microfilarias hasta convertirse en adultos. También acorta la vida útil de los gusanos adultos, provocando que mueran en 1 o 2 años en lugar de su vida útil normal de 10 a 14 años. [31] La doxiciclina es eficaz en el tratamiento de la filariasis linfática. Las limitaciones de este protocolo de antibióticos incluyen que requiere de 4 a 6 semanas de tratamiento en lugar de una dosis única de agentes antihelmínticos, que la doxiciclina no debe usarse en niños pequeños y mujeres embarazadas, y que es fototóxica . [32]
El albendazol está clasificado como un antihelmíntico que actúa específicamente para matar los gusanos. [33] El fármaco impide que los gusanos absorban glucosa, lo que evidentemente provoca inanición y muerte por fatiga. Los efectos del albendazol solo tienen resultados variables; sin embargo, en combinación con medicamentos DEC se ha demostrado que es más eficaz. [34] La ivermectina se administra con albendazol y actúa uniéndose a las células nerviosas de los parásitos, haciéndolas posteriormente permeables al cloruro. Esto lleva a la muerte por parálisis. Sin embargo, se ha descubierto que la ivermectina sólo mata los parásitos en sus primeras etapas de vida y no puede matar a un gusano adulto vivo. Por lo tanto, este medicamento generalmente se combina con DEC para matar tanto las microfilarias como los gusanos adultos. [35]
El tratamiento quirúrgico puede ser útil en casos de elefantiasis escrotal e hidrocele . Sin embargo, la cirugía generalmente es ineficaz para corregir la elefantiasis de las extremidades. [36] Las respuestas inflamatorias agudas debidas al linfedema y al hidrocele se pueden reducir o prevenir practicando una buena higiene, cuidado de la piel, ejercicio y elevación de las extremidades infectadas. [9]

La filariasis linfática ocurre en regiones tropicales y subtropicales de África, Asia, América Central , el Caribe y América del Sur, y en ciertas naciones insulares del Pacífico. La elefantiasis causada por filariasis linfática es una de las causas más comunes de discapacidad permanente en el mundo. [7] En 2018, 51 millones de personas estaban infectadas con filariasis linfática y al menos 863 millones de personas en 50 países vivían en áreas que requieren quimioterapia preventiva para detener la propagación de la infección. En 2022, la prevalencia había disminuido a alrededor de 40 millones y la enfermedad sigue siendo endémica en 47 países. Estas mejoras son un resultado directo del Programa Mundial de la OMS para Eliminar la Filariasis Linfática . [5] Desde su implementación, 740 millones de personas ya no necesitan quimioterapia preventiva para tratar la enfermedad. [9]
W. bancrofti es responsable del 90% de las filariasis linfáticas. Brugia malayi causa la mayoría del resto de los casos, mientras que Brugia timori es una causa rara. [5] W. bancrofti afecta en gran medida áreas a lo largo del amplio cinturón ecuatorial (África, el delta del Nilo, Turquía, India, las Indias Orientales, el sudeste asiático, Filipinas, las islas oceánicas y partes de América del Sur). Debido al hecho de que la filariasis linfática requiere múltiples picaduras de mosquitos durante varios meses o años para que la propagación de la infección debido al turismo sea baja. [37] Los mosquitos vectores de W. bancrofti tienen preferencia por la sangre humana; Al parecer, los humanos son los únicos animales naturalmente infectados con W. bancrofti . No se conoce ningún huésped reservorio. [38] La filariasis linfática es extremadamente poco común en los Estados Unidos, con solo un caso reportado encontrado en Carolina del Sur a principios del siglo XX. [7]
En América del Sur, cuatro países endémicos han estado trabajando para atacar la filariasis linfática: Brasil, República Dominicana, Guyana y Haití. [39] En América Latina, la propagación de la filariasis linfática se produce a través de W. brancrofti , el único antropópodo de la región, culex quinquefasciatus. [40] La tasa exponencial de desarrollo en las Américas se está combatiendo mediante el desarrollo de un programa MDA. El programa MDA, un programa de administración de medicamentos de 3 pasos, ha llevado a una disminución del 67% en la necesidad del programa de medicamentos. [39] Brasil abordó la creciente endemia administrando medicamentos DEC a través de un programa de MDA a las comunidades más afectadas por la enfermedad. Al proporcionar estos medicamentos anualmente, además de ofrecer atención post-asistencial, mostrar a los familiares cómo tratar la enfermedad, crear conexiones para el empleo, además de brindar una red social para incorporar a los pacientes a la sociedad, Brasil ha hecho el mayor esfuerzo para brindar cuidado. [41] República Dominicana ha administrado cinco rondas de medicamentos DEC anualmente durante cinco años, entre 2002 y 2007. Después de la drástica acción inicial, el dominicano le administró otras tres rondas de MDA. Guyana también utilizó medicamentos DEC para centrarse en prevenir la propagación de la enfermedad, utilizando una sal fortificada con DEC entre 2003 y 2007 y, finalmente, cambiando a MDA con DEC desde 2014 hasta el presente. Dirigirse a la educación del paciente y el acceso al tratamiento. [42] Haití luego se centró en la enfermedad mediante la implementación del fármaco DEC en 2002. Alcanzó una cobertura geográfica completa en 2012, posteriormente, en 2014, unas 20 comunidades habían erradicado la necesidad de MDA.
En áreas endémicas de podoconiosis, la prevalencia puede ser del 5% o más. [43] En comunidades donde la filariasis linfática es endémica, hasta el 10% de las mujeres pueden verse afectadas por extremidades hinchadas y el 50% de los hombres pueden desarrollar síntomas genitales mutilantes. [44]


Hay evidencia de casos de filariasis linfática que datan de hace 4000 años. [45] El antiguo texto védico, el Rig Veda , compuesto alrededor de 1500 a. C.-1200 a. C., hace una posible referencia a la elefantiasis. El himno número 50 del libro séptimo del Rigveda pide protección a los dioses Mitra , Varuna y Agni contra "aquello que anida en el interior y se hincha". El autor del himno implora a las deidades que no dejen que el gusano le hiera el pie. Se describe que la enfermedad provoca la aparición de erupciones en los tobillos y las rodillas. [46] Los artefactos del antiguo Egipto (2000 a. C.) y de la civilización Nok en África occidental (500 a. C.) muestran posibles síntomas de elefantiasis. La primera referencia clara a la enfermedad ocurre en la literatura griega antigua, donde los estudiosos diferenciaban los síntomas a menudo similares de la filariasis linfática de los de la lepra , describiendo la lepra como elefantiasis graecorum y la filariasis linfática como elefantiasis arabum . [45]
La primera documentación de los síntomas se produjo en el siglo XVI, cuando Jan Huyghen van Linschoten escribió sobre la enfermedad durante la exploración de Goa . Exploradores posteriores informaron síntomas similares en áreas de Asia y África, aunque la comprensión de la enfermedad no comenzó a desarrollarse hasta siglos después. [ cita necesaria ]
Los agentes causales se identificaron por primera vez a finales del siglo XIX. [47] En 1866, Timothy Lewis , basándose en el trabajo de Jean Nicolas Demarquay y Otto Henry Wucherer , estableció la conexión entre las microfilarias y la elefantiasis, estableciendo el curso de la investigación que finalmente explicaría la enfermedad. En 1876, Joseph Bancroft descubrió la forma adulta del gusano. [48] En 1877, Patrick Manson teorizó sobre el ciclo de vida que involucra un vector artrópodo , quien procedió a demostrar la presencia de gusanos en los mosquitos. Manson planteó incorrectamente la hipótesis de que la enfermedad se transmitía a través del contacto de la piel con el agua en la que los mosquitos habían puesto huevos. [49] En 1900, George Carmichael Low determinó el método de transmisión real al descubrir la presencia del gusano en la trompa del mosquito vector. [45]
Muchas personas en Malabar , Nayars, así como brahmanes y sus esposas (de hecho, aproximadamente una cuarta parte o una quinta parte de la población total, incluida la gente de las castas más bajas) tienen piernas muy grandes, hinchadas hasta alcanzar un gran tamaño; y mueren de esto, y es algo feo de ver. Dicen que esto es por el agua por donde van, porque la tierra es pantanosa. Esto se llama en lengua nativa pericaes , y toda la hinchazón es igual de las rodillas para abajo, y no tienen dolor, ni hacen caso de esta enfermedad.
— Diplomático portugués Tomé Pires , Suma Oriental , 1512-1515. [50]
Investigadores de la Universidad de Illinois en Chicago (UIC) han desarrollado una nueva vacuna para la prevención de la filariasis linfática. Se ha demostrado que esta vacuna provoca fuertes respuestas inmunitarias protectoras en modelos murinos de infección por filariasis linfática. Se ha demostrado que la respuesta inmune provocada por esta vacuna protege contra la infección por W. bancrofti y B. malayi en el modelo de ratón y puede resultar útil en humanos. [51]
El 20 de septiembre de 2007, los genetistas publicaron el primer borrador del genoma completo ( contenido genético ) de Brugia malayi , uno de los nematodos causantes de la filariasis linfática. [52] Este proyecto se inició en 1994 y en 2000 se había determinado el 80% del genoma. La determinación del contenido de los genes podría conducir al desarrollo de nuevos fármacos y vacunas. [53]
Onchocerca ochengi causa filariasis linfática en el ganado bovino . [54] [55]
{{cite journal}}: Mantenimiento CS1: DOI inactivo a partir de enero de 2024 ( enlace )