El síndrome de Guillain-Barré ( SGB ) es una debilidad muscular de aparición rápida causada por el daño del sistema inmunológico al sistema nervioso periférico . [3] Por lo general, ambos lados del cuerpo están afectados y los síntomas iniciales son cambios en la sensación o dolor, a menudo en la espalda, junto con debilidad muscular, que comienza en los pies y las manos y a menudo se extiende a los brazos y la parte superior del cuerpo. [3] Los síntomas pueden desarrollarse en cuestión de horas o algunas semanas. [3] Durante la fase aguda, el trastorno puede poner en peligro la vida, y aproximadamente el 15% de las personas desarrollan debilidad de los músculos respiratorios y, por lo tanto, requieren ventilación mecánica . [1] Algunos se ven afectados por cambios en la función del sistema nervioso autónomo , que pueden provocar anomalías peligrosas en la frecuencia cardíaca y la presión arterial . [3]
Aunque se desconoce la causa, el mecanismo subyacente implica un trastorno autoinmune en el que el sistema inmunológico del cuerpo ataca por error a los nervios periféricos y daña su aislamiento de mielina . [3] A veces, esta disfunción inmune se desencadena por una infección o, con menos frecuencia, por una cirugía y, en raras ocasiones, por una vacunación . [1] [3] El diagnóstico generalmente se basa en los signos y síntomas mediante la exclusión de causas alternativas y se apoya en pruebas como estudios de conducción nerviosa y examen del líquido cefalorraquídeo . [3] Hay varios subtipos según las áreas de debilidad, los resultados de los estudios de conducción nerviosa y la presencia de ciertos anticuerpos . [5] Se clasifica como una polineuropatía aguda . [1]
En aquellos con debilidad severa, el tratamiento rápido con inmunoglobulinas intravenosas o plasmaféresis , junto con cuidados de apoyo, conducirá a una buena recuperación en la mayoría de los casos. [3] La recuperación puede tardar de semanas a años, y aproximadamente un tercio tiene alguna debilidad permanente. [3] A nivel mundial, la muerte ocurre en aproximadamente el 7,5% de los afectados. [1] El síndrome de Guillain-Barré es poco común, con 1 o 2 casos por cada 100.000 personas cada año. [3] [4]
El síndrome lleva el nombre de los neurólogos franceses Georges Guillain y Jean Alexandre Barré , quienes, junto con el médico francés André Strohl , describieron la afección en 1916. [6] [7]
Los primeros síntomas del síndrome de Guillain-Barré son entumecimiento, hormigueo y dolor, solos o en combinación. A esto le sigue debilidad en piernas y brazos que afecta a ambos lados por igual y empeora con el tiempo. [8] [9] La debilidad puede tardar desde medio día hasta más de dos semanas en alcanzar la gravedad máxima y luego se estabiliza. [9] En una de cada cinco personas, la debilidad continúa progresando hasta cuatro semanas. [5] Los músculos del cuello también pueden verse afectados, y aproximadamente la mitad experimenta afectación de los nervios craneales que irrigan la cabeza y la cara; Esto puede provocar debilidad de los músculos de la cara , dificultades para tragar y, a veces, debilidad de los músculos de los ojos . [5] En el 8%, la debilidad afecta sólo a las piernas (paraplejía o paraparesia). [5] La participación de los músculos que controlan la vejiga y el ano es inusual. [9] En total, alrededor de un tercio de las personas con síndrome de Guillain-Barré siguen siendo capaces de caminar. [5] Una vez que la debilidad ha dejado de progresar, persiste en un nivel estable ("fase de meseta") antes de que se produzca la mejora. La fase de meseta puede durar entre dos días y seis meses, pero la duración más común es una semana. [5] Los síntomas relacionados con el dolor afectan a más de la mitad e incluyen dolor de espalda , hormigueo doloroso, dolor muscular y dolor en la cabeza y el cuello relacionados con la irritación del revestimiento del cerebro. [5]
Muchas personas con síndrome de Guillain-Barré han experimentado signos y síntomas de una infección entre 3 y 6 semanas antes de la aparición de los síntomas neurológicos. Esto puede consistir en una infección del tracto respiratorio superior (rinitis, dolor de garganta) o diarrea . [9]

En los niños, especialmente en los menores de seis años, el diagnóstico puede ser difícil y la afección a menudo se confunde inicialmente (a veces durante hasta dos semanas) con otras causas de dolores y dificultad para caminar, como infecciones virales [5] o enfermedades óseas. y problemas articulares. [10]
En el examen neurológico , los rasgos característicos son la fuerza reducida de los músculos y los reflejos tendinosos reducidos o ausentes ( hipo o arreflexia , respectivamente). Sin embargo, una pequeña proporción tiene reflejos normales en las extremidades afectadas antes de desarrollar arreflexia y algunos pueden tener reflejos exagerados. [5] En la variante de Miller Fisher del síndrome de Guillain-Barré (ver más abajo), se puede encontrar una tríada de debilidad de los músculos oculares, anomalías en la coordinación y ausencia de reflejos. [9] El nivel de conciencia normalmente no se ve afectado en el síndrome de Guillain-Barré, pero el subtipo de encefalitis del tronco encefálico de Bickerstaff puede presentar somnolencia, somnolencia o coma. [6] [11]
Una cuarta parte de todas las personas con síndrome de Guillain-Barré desarrollan debilidad de los músculos respiratorios que provoca insuficiencia respiratoria , incapacidad para respirar adecuadamente para mantener niveles saludables de oxígeno y/o dióxido de carbono en la sangre. [5] [9] [12] Este escenario potencialmente mortal se complica por otros problemas médicos como neumonía , infecciones graves , coágulos de sangre en los pulmones y hemorragia en el tracto digestivo en el 60% de quienes requieren ventilación artificial. [9]
El sistema nervioso autónomo o involuntario , que participa en el control de funciones corporales como la frecuencia cardíaca y la presión arterial , se ve afectado en dos tercios de las personas con síndrome de Guillain-Barré, pero el impacto es variable. [5] El veinte por ciento puede experimentar fluctuaciones graves de la presión arterial e irregularidades en los latidos del corazón , a veces hasta el punto de que los latidos del corazón se detienen y requieren un tratamiento basado en marcapasos . [9] Otros problemas asociados son anomalías en la transpiración y cambios en la reactividad de las pupilas . [6] La afectación del sistema nervioso autónomo puede afectar incluso a aquellos que no tienen debilidad muscular grave. [6]
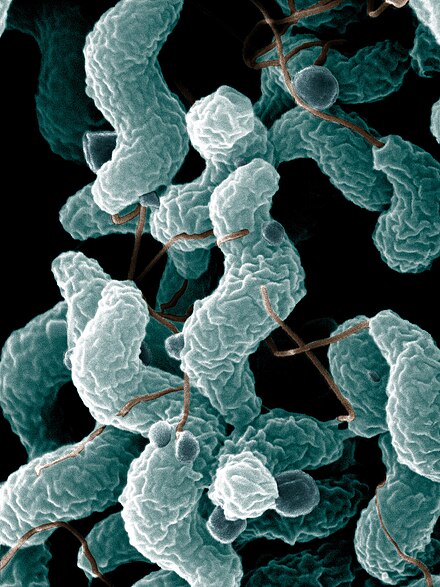
Dos tercios de las personas con síndrome de Guillain-Barré han experimentado una infección antes de la aparición de la enfermedad. Lo más común es que se trate de episodios de gastroenteritis o de una infección del tracto respiratorio . En muchos casos, se puede confirmar la naturaleza exacta de la infección. [5] Aproximadamente el 30% de los casos son provocados por la bacteria Campylobacter jejuni , que causa diarrea. Otro 10% son atribuibles al citomegalovirus (CMV, HHV-5). A pesar de esto, sólo muy pocas personas con infecciones por Campylobacter o CMV desarrollan el síndrome de Guillain-Barré (0,25 a 0,65 por 1.000 y 0,6 a 2,2 por 1.000 episodios, respectivamente). [9] La cepa de Campylobacter involucrada puede determinar el riesgo de GBS; Diferentes formas de bacterias tienen diferentes lipopolisacáridos en su superficie, y algunas pueden inducir enfermedades (ver más abajo) mientras que otras no. [5]
Los vínculos entre otras infecciones y el GBS son menos seguros. Otros dos virus del herpes ( virus de Epstein-Barr /HHV-4 y virus de la varicela zóster /HHV-3) y la bacteria Mycoplasma pneumoniae se han asociado con el SGB. [9] Se sabe que el SGB ocurre después de la influenza y se ha demostrado que la vacunación contra la influenza está asociada con un riesgo reducido. [13] Las infecciones por flavivirus tropicales, el dengue y el virus del Zika , también se han asociado con episodios de SGB. [14] [15] Se ha descubierto que la infección previa por el virus de la hepatitis E es más común en personas con SGB. [5] [7]
Una mayor incidencia del síndrome de Guillain-Barré siguió a la vacunación contra la influenza que siguió al brote de gripe porcina de 1976 (H1N1 A/NJ/76); 8,8 casos por millón (0,0088 por 1.000) de los receptores la desarrollaron como una complicación. [16] Se produjeron casos de SGB en 362 pacientes durante las 6 semanas posteriores a la vacunación contra la influenza de 45 millones de personas, un aumento de 8,8 veces con respecto a las tasas normales. [17] El SGB inducido por la vacunación contra la gripe porcina de 1976 fue un caso atípico; Se han observado pequeños aumentos en la incidencia en campañas de vacunación posteriores, pero no en la misma medida. [16] La vacuna pandémica de gripe de 2009 contra el virus de la gripe porcina pandémica H1N1/PDM09 no provocó un aumento significativo de casos. De hecho, "los estudios encontraron un pequeño aumento de aproximadamente 1 caso por millón de vacunas por encima de la tasa inicial, que es similar al observado después de la administración de vacunas contra la influenza estacional en los últimos años". [9] La infección natural por influenza es un factor de riesgo más fuerte para el desarrollo de GBS que la vacunación contra la influenza y la vacunación redujo el riesgo de GBS en general al reducir el riesgo de contraer influenza. [18]
En los Estados Unidos, el SGB después de la vacunación contra la influenza estacional figura en la tabla de lesiones por vacunas del gobierno federal . [19] El 24 de marzo de 2021, después de revisar varios estudios observacionales posteriores a la comercialización, donde se observó un mayor riesgo de síndrome de Guillain-Barré después de 42 días después de la vacunación con la vacuna Zoster Shingrix, la FDA exigió cambios en la etiqueta de seguridad del fabricante GlaxoSmithKline. incluir advertencias sobre el riesgo de síndrome de Guillain-Barré. [20]
Se ha informado que el SGB está asociado con COVID-19 y puede ser una posible complicación neurológica de la enfermedad. [21] [22] [23] [24] Se ha informado que el SGB es un efecto secundario muy raro de la vacuna contra la COVID-19 de Janssen y Oxford-AstraZeneca para la COVID-19 [25] y la Agencia Europea de Medicamentos (EMA) había emitido advertencia a los pacientes y proveedores de atención médica. [26] Originalmente se informó que la incidencia de GBS después de la vacunación con la vacuna Oxford-AstraZeneca era menor que la incidencia de GBS después de una infección por COVID-19. [27] Sin embargo, estudios más recientes no encontraron ningún vínculo mensurable entre la infección por COVID-19 y el SGB, mientras que las correlaciones con una primera dosis de las vacunas AstraZeneca o Janssen seguían siendo positivas. [28]
Se ha informado que el COVID-19 causa neuropatía periférica y, más recientemente, hay evidencia de agravamiento de trastornos autoinmunes, incluido el SGB. [29]
Zimelidina , un antidepresivo, tenía un perfil de seguridad muy favorable, pero como resultado de informes de casos raros de síndrome de Guillain-Barré fue retirado del mercado. [30] [31] [32]

La disfunción nerviosa en el síndrome de Guillain-Barré es causada por un ataque inmunológico a las células nerviosas del sistema nervioso periférico y sus estructuras de soporte. Las células nerviosas tienen su cuerpo (el soma) en la médula espinal y una proyección larga (el axón ) que transporta los impulsos nerviosos eléctricos hasta la unión neuromuscular , donde el impulso se transfiere al músculo. Los axones están envueltos en una vaina de células de Schwann que contienen mielina . Entre las células de Schwann hay espacios ( nódulos de Ranvier ) donde queda expuesto el axón. [9] Los diferentes tipos de síndrome de Guillain-Barré presentan diferentes tipos de ataques inmunológicos. La variante desmielinizante (AIDP, ver más abajo) presenta daño a la vaina de mielina por parte de los glóbulos blancos ( linfocitos T y macrófagos ); este proceso está precedido por la activación de un grupo de proteínas sanguíneas conocido como complemento . Por el contrario, la variante axonal está mediada por anticuerpos IgG y complemento contra la membrana celular que cubre el axón sin participación directa de los linfocitos. [9]
En el síndrome de Guillain-Barré se han informado varios anticuerpos dirigidos a las células nerviosas. En el subtipo axonal, se ha demostrado que estos anticuerpos se unen a los gangliósidos , un grupo de sustancias que se encuentran en los nervios periféricos. Un gangliósido es una molécula que consiste en ceramida unida a un pequeño grupo de azúcares de tipo hexosa y que contiene varios grupos de ácido N -acetilneuramínico . Los cuatro gangliósidos clave contra los cuales se han descrito anticuerpos son GM1 , GD1a, GT1a y GQ1b, con diferentes anticuerpos antigangliósidos asociados con características particulares; por ejemplo, los anticuerpos GQ1b se han relacionado con la variante del SGB de Miller Fisher y formas relacionadas, incluida la encefalitis de Bickerstaff. [9] La producción de estos anticuerpos después de una infección probablemente sea el resultado del mimetismo molecular , donde el sistema inmunológico reacciona a sustancias microbianas, pero los anticuerpos resultantes también reaccionan con sustancias que se encuentran naturalmente en el cuerpo. [9] [33] Después de una infección por Campylobacter , el cuerpo produce anticuerpos de la clase IgA ; Sólo una pequeña proporción de personas produce también anticuerpos IgG contra sustancias bacterianas de la pared celular (por ejemplo, lipooligosacáridos) que reaccionan de forma cruzada con los gangliósidos de las células nerviosas humanas. Actualmente no se sabe cómo este proceso escapa a la tolerancia central a los gangliósidos, que tienen como objetivo suprimir la producción de anticuerpos contra las propias sustancias del cuerpo. [34] No todos los anticuerpos antigangliósidos causan enfermedades, y recientemente se ha sugerido que algunos anticuerpos se unen a más de un tipo de epítopo simultáneamente (unión heterodimérica) y que esto determina la respuesta. Además, el desarrollo de anticuerpos patógenos puede depender de la presencia de otras cepas de bacterias en el intestino. [34]
Se ha sugerido que una mala técnica de inyección también puede causar una lesión directa a los nervios axilares adyacentes al lugar de la inyección en el músculo deltoides, lo que puede provocar neuropatía periférica. La consiguiente transfección y traducción de la vacuna en los nervios puede estimular una respuesta inmune contra las células nerviosas que potencialmente causan un daño nervioso autoinmune, lo que lleva a afecciones como el síndrome de Guillain-Barré. [35]
El diagnóstico del síndrome de Guillain-Barré depende de hallazgos como el rápido desarrollo de parálisis muscular, ausencia de reflejos, ausencia de fiebre y ausencia de una causa probable. El análisis del líquido cefalorraquídeo (mediante una punción raquídea lumbar ) y los estudios de conducción nerviosa son investigaciones de apoyo que se realizan comúnmente en el diagnóstico de GBS. [5] [7] [9] A menudo se realizan pruebas de anticuerpos antigangliósidos, pero su contribución al diagnóstico suele ser limitada. [5] Los análisis de sangre generalmente se realizan para excluir la posibilidad de otra causa de debilidad, como un nivel bajo de potasio en la sangre . [9] En el síndrome de Guillain-Barré a menudo se encuentra un nivel anormalmente bajo de sodio en la sangre . Esto se ha atribuido a la secreción inadecuada de hormona antidiurética , lo que lleva a una retención relativa de agua. [36]
En muchos casos, se realiza una resonancia magnética de la médula espinal para distinguir entre el síndrome de Guillain-Barré y otras afecciones que causan debilidad en las extremidades, como la compresión de la médula espinal . [5] [9] Si una resonancia magnética muestra un realce de las raíces nerviosas , esto puede ser indicativo de GBS. [5] En los niños, esta característica está presente en el 95% de las exploraciones, pero no es específica del síndrome de Guillain-Barré, por lo que también se necesita otra confirmación. [10]
El líquido cefalorraquídeo envuelve el cerebro y la columna, y la punción lumbar o punción lumbar es la extracción de una pequeña cantidad de líquido mediante una aguja que se inserta entre las vértebras lumbares . Los hallazgos característicos del síndrome de Guillain-Barré son un nivel elevado de proteínas, generalmente superior a 0,55 g/l, y menos de 10 glóbulos blancos por milímetro cúbico de líquido ("disociación albuminocitológica"). [37] Este patrón distingue el síndrome de Guillain-Barré de otras afecciones (como el linfoma y la poliomielitis ) en las que tanto el recuento de proteínas como el de células están elevados . Se encuentran niveles elevados de proteína en el LCR en aproximadamente el 50% de los pacientes en los primeros 3 días después del inicio de la debilidad, que aumenta al 80% después de la primera semana. [5]
No se recomienda repetir la punción lumbar durante el curso de la enfermedad. Los niveles de proteínas pueden aumentar después de la administración del tratamiento. [5]
La evaluación directa de la conducción nerviosa de los impulsos eléctricos puede excluir otras causas de debilidad muscular aguda, así como distinguir los diferentes tipos de síndrome de Guillain-Barré. Se pueden realizar electromiografía con aguja (EMG) y estudios de conducción nerviosa. En las dos primeras semanas, es posible que estas investigaciones no muestren ninguna anomalía. [5] [38] No se requieren estudios de neurofisiología para el diagnóstico. [9]
Existen criterios formales para cada uno de los principales subtipos de síndrome de Guillain-Barré (AIDP y AMAN/AMSAN, véase más adelante), pero estos pueden clasificar erróneamente algunos casos (en particular cuando hay falla de conducción reversible) y, por lo tanto, se han propuesto cambios a estos criterios. [39] A veces, las pruebas repetidas pueden ser útiles. [39]
Se reconocen varios subtipos de síndrome de Guillain-Barré. [5] [39] A pesar de esto, muchas personas tienen síntomas superpuestos que pueden dificultar la clasificación en casos individuales. [6] [40] Todos los tipos tienen formas parciales. Por ejemplo, algunas personas sólo experimentan problemas aislados de coordinación o movimiento ocular; se cree que son un subtipo del síndrome de Miller Fisher y tienen patrones de anticuerpos antigangliósidos similares. [11] [40]
Otras entidades diagnósticas suelen incluirse en el espectro del síndrome de Guillain-Barré. La encefalitis del tronco encefálico (EBB) de Bickerstaff, por ejemplo, es parte del grupo de afecciones que ahora se consideran formas del síndrome de Miller Fisher (síndrome del anticuerpo anti-GQ1b), [11] así como una afección relacionada denominada "hipersomnolencia atáxica aguda" [42 ] donde hay problemas de coordinación y somnolencia pero no se puede detectar debilidad muscular. [40] BBE se caracteriza por la rápida aparición de oftalmoplejía, ataxia y alteración de la conciencia, y puede estar asociado con reflejos tendinosos ausentes o disminuidos, así como con el signo de Babinski . [40] El curso de la enfermedad suele ser monofásico, pero se han informado episodios recurrentes. Se han informado anomalías en la resonancia magnética en el tronco del encéfalo en el 11%. [11]
Es motivo de controversia si la pérdida sensorial aguda aislada puede considerarse una forma de síndrome de Guillain-Barré; Esto es poco común en comparación con el SGB con debilidad muscular pero sin síntomas sensoriales. [38]
La plasmaféresis y las inmunoglobulinas intravenosas (IGIV) son los dos principales tratamientos de inmunoterapia para el SGB. La plasmaféresis intenta reducir el ataque del cuerpo al sistema nervioso filtrando los anticuerpos del torrente sanguíneo. [43] De manera similar, la administración de IVIG neutraliza los anticuerpos dañinos y la inflamación. Estos dos tratamientos son igualmente efectivos, pero una combinación de los dos no es significativamente mejor que cualquiera de ellos por separado. [44] La plasmaféresis acelera la recuperación cuando se usa dentro de las cuatro semanas posteriores al inicio de los síntomas. [45] La IVIG funciona tan bien como la plasmaféresis cuando se inicia dentro de las dos semanas posteriores al inicio de los síntomas y tiene menos complicaciones. [45] La IVIG generalmente se usa primero debido a su facilidad de administración y seguridad; los riesgos incluyen causar ocasionalmente inflamación del hígado o, en casos raros, insuficiencia renal. [46] No se ha descubierto que los glucocorticoides por sí solos sean eficaces para acelerar la recuperación y podrían retrasarla. [47]
La insuficiencia respiratoria puede requerir intubación de la tráquea y soporte respiratorio mediante ventilación mecánica , generalmente en una unidad de cuidados intensivos . La necesidad de soporte ventilatorio puede anticiparse midiendo dos pruebas respiratorias basadas en espirometría : la capacidad vital forzada (FVC) y la fuerza inspiratoria negativa (NIF). Una FVC inferior a 15 ml por kilogramo de peso corporal o una NIF inferior a 60 cmH 2 O se consideran marcadores de insuficiencia respiratoria grave. [48]
Si bien el dolor es común en las personas con síndrome de Guillain-Barré, los estudios que comparan diferentes tipos de analgésicos son insuficientes para hacer una recomendación sobre cuál se debe utilizar. [49]
Después de la fase aguda, alrededor del 40% de las personas requieren rehabilitación intensiva con la ayuda de un equipo multidisciplinario para centrarse en mejorar las actividades de la vida diaria (AVD). [50] Los estudios sobre el tema han sido limitados, pero es probable que la rehabilitación intensiva mejore los síntomas a largo plazo. [51] Los equipos pueden incluir fisioterapeutas , terapeutas ocupacionales , logopedas, trabajadores sociales, psicólogos , otros profesionales de la salud afines y enfermeras . El equipo generalmente trabaja bajo la supervisión de un neurólogo o médico rehabilitador que dirige los objetivos del tratamiento. [50]
Las intervenciones de fisioterapia incluyen entrenamiento de fuerza, resistencia y marcha con aumentos graduales de la movilidad, mantenimiento de la postura y alineación, así como de la función articular. La terapia ocupacional tiene como objetivo mejorar la función cotidiana con las tareas domésticas y comunitarias, así como con la conducción y el trabajo. Se pueden proporcionar modificaciones en el hogar, ayudas para caminar, aparatos ortopédicos y férulas. [50] La información de patología del habla y el lenguaje puede ser necesaria en aquellos con problemas del habla y la deglución, así como para apoyar la comunicación en aquellos que requieren soporte respiratorio continuo (a menudo a través de una traqueotomía ). El apoyo nutricional puede ser proporcionado por el equipo y por dietistas . Los psicólogos pueden brindar asesoramiento y apoyo. También pueden ser necesarias intervenciones psicológicas para la ansiedad, el miedo y la depresión. [50]
El síndrome de Guillain-Barré puede provocar la muerte como resultado de muchas complicaciones: infecciones graves, coágulos sanguíneos y paro cardíaco probablemente debido a una neuropatía autonómica. A pesar de una atención óptima, esto ocurre en aproximadamente el 5% de los casos. [9]
Hay una variación en la tasa y el alcance de la recuperación. [9] El pronóstico del síndrome de Guillain-Barré está determinado principalmente por la edad (las personas mayores de 40 años pueden tener un peor pronóstico) y por la gravedad de los síntomas después de dos semanas. Además, quienes experimentaron diarrea antes de la aparición de la enfermedad tienen un peor pronóstico. [12] En el estudio de conducción nerviosa, la presencia de bloqueo de conducción predice un peor resultado a los 6 meses. [12] En aquellos que han recibido inmunoglobulinas intravenosas, un aumento menor de IgG en la sangre dos semanas después de la administración se asocia con peores resultados de movilidad a los seis meses que aquellos cuyo nivel de IgG aumentó sustancialmente. [12] Si la enfermedad continúa progresando más allá de cuatro semanas, o hay múltiples fluctuaciones en la gravedad (más de dos en ocho semanas), el diagnóstico puede ser polineuropatía desmielinizante inflamatoria crónica , que se trata de manera diferente. [5]
En los estudios de investigación, el resultado de un episodio del síndrome de Guillain-Barré se registra en una escala de 0 a 6, donde 0 denota completamente sano; 1 síntoma muy leve pero capaz de correr; 2 capaz de caminar pero no de correr; 3 que requiere un palo u otro soporte; 4 confinados en cama o silla; 5 requirieron soporte respiratorio a largo plazo; 6 muerte. [52]
La calidad de vida relacionada con la salud (CVRS) después de un ataque de síndrome de Guillain-Barré puede verse significativamente afectada. Aproximadamente una quinta parte no puede caminar sin ayuda después de seis meses y muchos experimentan dolor crónico , fatiga y dificultades con el trabajo, la educación, los pasatiempos y las actividades sociales. [53] La CVRS mejora significativamente en el primer año. [53]
En los países occidentales, se estima que el número de nuevos episodios por año oscila entre 0,89 y 1,89 casos por 100.000 personas. Los niños y los adultos jóvenes tienen menos probabilidades de verse afectados que los ancianos: el riesgo relativo aumenta un 20% por cada década de la vida. [4] Los hombres tienen más probabilidades de desarrollar el síndrome de Guillain-Barré que las mujeres; el riesgo relativo para los hombres es de 1,78 en comparación con las mujeres. [4] [9]
La distribución de subtipos varía entre países. En Europa y Estados Unidos, entre el 60 y el 80 % de las personas con síndrome de Guillain-Barré tienen el subtipo desmielinizante (AIDP), y la AMAN afecta sólo a un pequeño número (6 a 7 %). En Asia y América Central y del Sur, esa proporción es significativamente mayor (30-65%). Esto puede estar relacionado con la exposición a diferentes tipos de infección, pero también con las características genéticas de esa población. [5] Se cree que la variante de Miller Fisher es más común en el sudeste asiático. [9] [11]

Jean-Baptiste Octave Landry describió por primera vez el trastorno en 1859. [55] En 1916, Georges Guillain , Jean Alexandre Barré y André Strohl diagnosticaron la enfermedad a dos soldados y describieron la anomalía diagnóstica clave (disociación albuminocitológica) del aumento de la concentración de proteínas en el líquido espinal. pero un recuento celular normal. [6] [7] [56]
C. Miller Fisher describió la variante que lleva su nombre en 1956. [11] [57] El neurólogo británico Edwin Bickerstaff describió el tipo de encefalitis en 1951 e hizo más contribuciones con otro artículo en 1957. [11] [58] [59] Guillain había informado sobre algunas de estas características antes de su descripción completa en 1938. [11] Desde entonces se han descrito otros subtipos, como la forma que presenta ataxia pura y el tipo que causa debilidad faríngea-cervical-braquial. [11] El subtipo axonal se describió por primera vez en 1986. [60]
Los criterios de diagnóstico se desarrollaron a finales de la década de 1970 después de la serie de casos asociados con la vacunación contra la gripe porcina . Estos se perfeccionaron en 1990. [5] [61] La definición de caso fue revisada por Brighton Collaboration para la seguridad de las vacunas en 2009, [62] pero está destinada principalmente a la investigación. [5] El recambio plasmático se utilizó por primera vez en 1978, y su beneficio se confirmó en estudios más amplios en 1985. [63] Las inmunoglobulinas intravenosas se introdujeron en 1988, y los estudios de principios de la década de 1990 demostraron que no eran menos eficaces que el recambio plasmático. [63]
La comprensión del mecanismo de la enfermedad del síndrome de Guillain-Barré ha evolucionado en los últimos años. [38] El desarrollo de nuevos tratamientos ha sido limitado desde que se introdujo la inmunoterapia en las décadas de 1980 y 1990. [38] [63] La investigación actual tiene como objetivo demostrar si algunas personas que han recibido IgIV podrían beneficiarse de un segundo ciclo si los niveles de anticuerpos medidos en sangre después del tratamiento han mostrado solo un pequeño aumento. [12] [63] Los estudios de los fármacos inmunosupresores micofenolato de mofetilo , factor neurotrófico derivado del cerebro e interferón beta (IFN-β) no han demostrado beneficios que respalden su uso generalizado. [63]
A menudo se utiliza un modelo animal (neuritis autoinmune experimental en ratas) para los estudios, y algunos agentes se han mostrado prometedores: acetato de glatiramer , quinupramina , fasudil (un inhibidor de la enzima Rho-quinasa ), [38] y el fármaco para el corazón flecainida . [63] Un anticuerpo dirigido contra el anticuerpo antigangliósido anti-GD3 ha mostrado beneficios en investigaciones de laboratorio. [38] Dada la función del sistema del complemento en el SGB, se ha sugerido que los inhibidores del complemento (como el fármaco eculizumab ) pueden ser eficaces. [63]
En los animales, se denomina polirradiculoneuritis aguda o "parálisis del coonhound" y puede aparecer en el coonhound de 7 a 10 días después de la transmisión a través de los mapaches . Si el coonhound no ha estado cerca de mapaches, la enfermedad se llama polirradiculoneuritis idiopática aguda. [64] [65]
{{cite journal}}: Citar diario requiere |journal=( ayuda )