El pie caído es una anomalía de la marcha en la que la caída del antepié se produce debido a debilidad, irritación o daño al nervio peroneo profundo (peroneo profundo), incluido el nervio ciático , o parálisis de los músculos de la porción anterior de la parte inferior de la pierna. Generalmente es un síntoma de un problema mayor, no una enfermedad en sí misma. El pie caído se caracteriza por la incapacidad o alteración de la capacidad para elevar los dedos del pie o levantar el pie desde el tobillo ( dorsiflexión ). La caída del pie puede ser temporal o permanente, dependiendo del grado de debilidad o parálisis muscular y puede ocurrir en uno o ambos pies. Al caminar, la pierna levantada está ligeramente doblada a la altura de la rodilla para evitar que el pie se arrastre por el suelo.
El pie caído puede ser causado únicamente por daño a los nervios o por un traumatismo muscular o de la médula espinal, una anatomía anormal, toxinas o enfermedades. Las toxinas incluyen compuestos organofosforados que se han utilizado como pesticidas y agentes químicos en la guerra. El veneno puede provocar más daños al cuerpo, como un trastorno neurodegenerativo llamado polineuropatía retardada inducida por organofosforados. Este trastorno provoca la pérdida de la función de las vías neuronales motoras y sensoriales. En este caso, el pie caído podría ser el resultado de una parálisis por disfunción neurológica. Las enfermedades que pueden causar pie caído incluyen traumatismo en el cuello posterolateral del peroné, accidente cerebrovascular , [1] [2] [3] [4] esclerosis lateral amiotrófica , distrofia muscular , poliomielitis , enfermedad de Charcot-Marie-Tooth , esclerosis múltiple , parálisis cerebral. , paraplejia espástica hereditaria , síndrome de Guillain-Barré , miopatía distal de Welander , ataxia de Friedreich y síndrome compartimental crónico . También puede ocurrir como resultado de una cirugía de reemplazo de cadera o una cirugía de reconstrucción del ligamento de la rodilla.
El pie caído se caracteriza por una marcha en estepa . [5] Mientras caminan, las personas que padecen la afección arrastran los dedos de los pies por el suelo o doblan las rodillas para levantar el pie más alto de lo habitual para evitar el arrastre. [6] Esto sirve para elevar el pie lo suficiente como para evitar que el dedo se arrastre y evita las bofetadas. [7] [8] Para acomodar la caída del dedo del pie, el paciente puede caminar de puntillas en la pierna opuesta, elevando excesivamente el muslo , como si estuviera subiendo las escaleras, mientras deja caer el dedo del pie. Otros modos de andar, como un amplio movimiento de la pierna hacia afuera (para evitar levantar excesivamente el muslo o girar las esquinas en la dirección opuesta a la extremidad afectada) también pueden indicar pie caído. [9]
Los pacientes con trastornos dolorosos de la sensación ( disestesia ) de las plantas de los pies pueden tener una marcha similar pero no tener pie caído. Debido al dolor extremo que provoca incluso la más mínima presión en los pies, el paciente camina como si caminara descalzo sobre arena caliente. [ cita necesaria ]
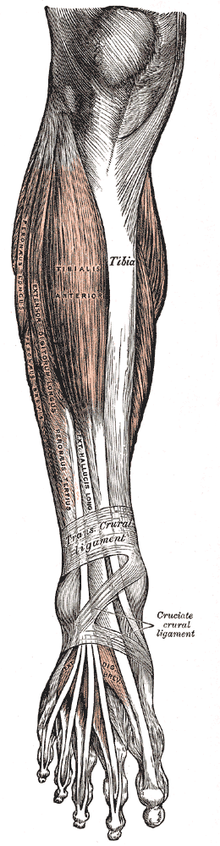
Las causas del pie caído, como ocurre con todas las causas de lesiones neurológicas, deben abordarse mediante un enfoque centrado en la localización antes de considerar las etiologías. La mayoría de las veces, el pie caído es el resultado de un trastorno neurológico; sólo en raras ocasiones el músculo está enfermo o no funciona. La fuente del deterioro neurológico puede ser central (médula espinal o cerebro) o periférica (nervios ubicados que se conectan desde la médula espinal a un músculo o receptor sensorial). [ cita necesaria ]
El pie caído rara vez es el resultado de una patología que afecte a los músculos o huesos que forman la parte inferior de la pierna. El tibial anterior es el músculo que levanta el pie. Aunque el tibial anterior desempeña un papel importante en la dorsiflexión, está asistido por el peroné tercero , el extensor largo de los dedos y el extensor largo del dedo gordo . Si el pie caído es causado por un trastorno neurológico, todos estos músculos podrían verse afectados porque todos están inervados por el nervio peroneo profundo (peroneo) , que se ramifica desde el nervio ciático . El nervio ciático sale del plexo lumbar y su raíz surge del quinto espacio del nervio lumbar. [ cita necesaria ]
Ocasionalmente, la espasticidad en los músculos opuestos al tibial anterior , el gastrocnemio y el sóleo, existe en presencia de pie caído, lo que hace que la patología sea mucho más compleja que el pie caído. El pie caído aislado suele ser una condición flácida. Hay gradaciones de debilidad que se pueden observar con el pie caído, de la siguiente manera según el MRC: [ cita necesaria ]
El golpe del pie es una anomalía del golpe del talón, que es el golpe audible del pie contra el suelo con cada paso que se produce cuando el pie toca el suelo por primera vez en cada paso. A veces no es visible y el diagnóstico se hace al escuchar la bofetada.
Tratados sistemáticamente, los posibles sitios de lesión que causan pie caído incluyen (yendo de periféricos a centrales):
Si la raíz nerviosa L5 está involucrada, la causa más común es una hernia de disco . Otras causas del pie caído son la diabetes (debido a una neuropatía periférica generalizada ), un traumatismo, una enfermedad de la neurona motora (EMN), una reacción adversa a una droga o al alcohol y la esclerosis múltiple. [ cita necesaria ]
Pie caído y pie caído son términos intercambiables que describen un trastorno neuromuscular anormal que afecta la capacidad del paciente para levantar el pie a la altura del tobillo. El pie caído se caracteriza además por la incapacidad de apuntar los dedos del pie hacia el cuerpo (dorsiflexión) o mover el pie a la altura del tobillo hacia adentro o hacia afuera. Por lo tanto, el ciclo normal de la marcha se ve afectado por el síndrome del pie caído.
El ciclo normal de la marcha es el siguiente:
El ciclo de la marcha con el pie caído requiere fases más exageradas.
Pie caído es la incapacidad de dorsiflexión, everción o inversión del pie. Entonces, al observar el ciclo de la marcha, la parte del ciclo de la marcha que involucra la mayor acción de dorsiflexión sería el contacto del talón del pie al 10 % del ciclo de la marcha y toda la fase de balanceo, o 60-100 % del ciclo de la marcha. Esto también se conoce como anomalías de la marcha. [ cita necesaria ]
El diagnóstico inicial a menudo se realiza durante un examen físico de rutina. Dicho diagnóstico puede ser confirmado por un profesional médico como un fisiatra , neurólogo , cirujano ortopédico o neurocirujano . Una persona con pie caído tendrá dificultades para caminar sobre los talones porque no podrá levantar la parte delantera del pie (puntas y dedos) del suelo. Por lo tanto, una simple prueba de pedirle al paciente que realice una dorsiflexión puede determinar el diagnóstico del problema. Esto se mide en una escala de 0 a 5 que observa la movilidad. El punto más bajo, 0, determinará la parálisis completa y el punto más alto, 5, determinará la movilidad completa. [ cita necesaria ]
Existen otras pruebas que pueden ayudar a determinar la etiología subyacente de este diagnóstico. Dichas pruebas pueden incluir MRI , MRN o EMG para evaluar las áreas circundantes de los nervios dañados y los propios nervios dañados, respectivamente. El nervio que comunica con los músculos que levantan el pie es el nervio peroneo . Este nervio inerva los músculos anteriores de la pierna que se utilizan durante la dorsiflexión del tobillo. Los músculos que se utilizan en la flexión plantar están inervados por el nervio tibial y, a menudo, desarrollan tensión en presencia de pie caído. Los músculos que impiden que el tobillo supine (como en un esguince de tobillo) también están inervados por el nervio peroneo, y no es raro encontrar debilidad en esta área también. La parestesia en la parte inferior de la pierna, particularmente en la parte superior del pie y el tobillo, también puede acompañar al pie caído, aunque no ocurre en todos los casos.
Un ejercicio común de yoga de rodillas, el Varjrasana , bajo el nombre de "yoga foot drop", se ha relacionado con el pie caído. [10] [11]
Se debe tratar el trastorno subyacente. Por ejemplo, si una hernia de disco espinal en la parte baja de la espalda afecta el nervio que va a la pierna y causa síntomas de pie caído, entonces se debe tratar la hernia de disco. Si el pie caído es el resultado de una lesión de un nervio periférico, a menudo se recomienda un período de recuperación de 18 meses a 2 años. Si es evidente que no se produce recuperación de la función nerviosa, se puede considerar una intervención quirúrgica para reparar o injertar el nervio, aunque los resultados de este tipo de intervención son mixtos. [ cita necesaria ]
Los tratamientos no quirúrgicos para la estenosis espinal incluyen un programa de ejercicio adecuado desarrollado por un fisioterapeuta, modificación de la actividad (evitando actividades que causen síntomas avanzados de estenosis espinal), inyecciones epidurales y medicamentos antiinflamatorios como ibuprofeno o aspirina. Si es necesario, se puede utilizar una cirugía de descompresión que destruya mínimamente las estructuras normales para tratar la estenosis espinal. [ cita necesaria ]
Los tratamientos no quirúrgicos para esta afección son muy similares a los métodos no quirúrgicos descritos anteriormente para la estenosis espinal. Es posible que se requiera cirugía de fusión espinal para tratar esta afección, y muchos pacientes mejoran su función y experimentan menos dolor.
Casi la mitad de todas las fracturas vertebrales ocurren sin ningún dolor de espalda significativo. Si los analgésicos, la actividad progresiva o un aparato ortopédico o soporte no ayudan con la fractura, dos procedimientos mínimamente invasivos ( vertebroplastia o cifoplastia ) pueden ser opciones.

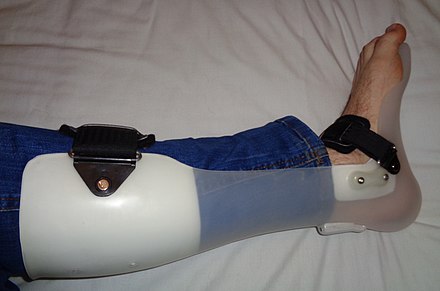
Los tobillos se pueden estabilizar con ortesis livianas , disponibles en plásticos moldeados y en materiales más blandos que utilizan propiedades elásticas para evitar la caída del pie. Además, los zapatos pueden equiparse con tirantes tradicionales con resorte para evitar la caída del pie al caminar. Generalmente se prescribe ejercicio regular. [ cita necesaria ]
La estimulación eléctrica funcional (FES) es una técnica que utiliza corrientes eléctricas para activar los nervios que inervan las extremidades afectadas por parálisis resultante de una lesión de la médula espinal (LME), una lesión en la cabeza, un derrame cerebral y otros trastornos neurológicos. FES se utiliza principalmente para restaurar la función en personas con discapacidades. A veces se la denomina estimulación eléctrica neuromuscular (NMES). Los tratamientos más recientes incluyen la estimulación del nervio peroneo, que levanta el pie cuando se pisa. Muchos pacientes con accidente cerebrovascular y esclerosis múltiple con pie caído han tenido éxito con este tratamiento. A menudo, las personas con pie caído prefieren utilizar una técnica compensatoria como la marcha en estepa o el movimiento de la cadera en lugar de un aparato ortopédico o una férula.
FES se aplica a las extremidades inferiores para mejorar la marcha funcional en pacientes con accidente cerebrovascular; para la corrección del pie caído. Han beneficiado a los pacientes al mejorar la velocidad de la marcha, la fuerza muscular y otras funciones. [12]
Para algunos, el tratamiento puede ser tan sencillo como un soporte de tobillo con el pie hacia arriba en forma de L en la parte inferior ( órtesis de tobillo y pie ). Otro método utiliza un brazalete colocado alrededor del tobillo del paciente y un resorte y un gancho en la parte superior instalados debajo de los cordones de los zapatos. El gancho se conecta al tobillo y levanta el zapato cuando el paciente camina.
Ambas técnicas muestran una mejora significativa en el uso. [12]
En diciembre de 2021, la policía de Toronto, Canadá, dijo que estaban buscando a una persona con un andar distintivo como sospechoso del asesinato de Barry Sherman y Honey Sherman. Profesionales médicos citados por el Toronto Star dijeron que la marcha distintiva podría deberse a la caída del pie. [13]