

Una aguja hipodérmica (del griego ὑπο- ( hipo- = debajo) y δέρμα ( derma = piel)), perteneciente a una categoría de herramientas médicas que penetran en la piel, llamadas objetos punzantes , [1] es un tubo hueco muy delgado con una punta afilada. Se utiliza comúnmente con una jeringa , un dispositivo manual con un émbolo, para inyectar sustancias en el cuerpo (p. ej., solución salina , soluciones que contienen diversas drogas o medicamentos líquidos) o extraer fluidos del cuerpo (p. ej., sangre). La intervención hipodérmica de gran calibre es especialmente útil en caso de pérdida de sangre catastrófica o en el tratamiento del shock .
Una aguja hipodérmica se utiliza para la administración rápida de líquidos, o cuando la sustancia inyectada no se puede ingerir, ya sea porque no se absorbería ( como ocurre con la insulina ), o porque dañaría el hígado . También es útil administrar ciertos medicamentos que no se pueden administrar por vía oral debido al vómito. Hay muchas vías posibles para una inyección, siendo las más comunes la intramuscular (en un músculo ) y la intravenosa (en una vena ). Una jeringa hipodérmica tiene la capacidad de retener líquido y sangre hasta años después del último uso y se debe tener mucha precaución al usar una jeringa nueva cada vez.
La aguja hipodérmica también desempeña un papel importante en entornos de investigación donde se requieren condiciones estériles. La aguja hipodérmica reduce significativamente la contaminación durante la inoculación de un sustrato estéril . La aguja hipodérmica reduce la contaminación por dos razones: primero, su superficie es extremadamente lisa, lo que evita que los patógenos transportados por el aire queden atrapados entre las irregularidades de la superficie de la aguja, que posteriormente se transferirían al medio (por ejemplo, agar ) como contaminantes; en segundo lugar, la superficie de la aguja es extremadamente afilada, lo que reduce significativamente el diámetro del orificio que queda después de perforar la membrana y, en consecuencia, evita que microbios más grandes que este orificio contaminen el sustrato. [2] [3] [4] [5]
Los antiguos griegos y romanos conocían la inyección como método de administración medicinal a partir de observaciones de mordeduras de serpientes y armas envenenadas. [6] También hay referencias a la "unción" y la "inunción" en el Antiguo Testamento , así como en las obras de Homero , pero la inyección como herramienta médica legítima no se exploró verdaderamente hasta el siglo XVII. [7]
Christopher Wren realizó los primeros experimentos confirmados con agujas hipodérmicas toscas, realizando inyecciones intravenosas en perros en 1656. [7] Estos experimentos consistieron en usar vejigas de animales (como jeringa) y plumas de ganso (como aguja) para administrar drogas como el opio por vía intravenosa . a los perros. El principal interés de Wren y otros era saber si los medicamentos administrados tradicionalmente por vía oral serían eficaces por vía intravenosa. En la década de 1660, Johann Daniel Major de Kiel y Johann Sigismund Elsholtz de Berlín fueron los primeros en experimentar con inyecciones en humanos. [6] [8] Estos primeros experimentos fueron generalmente ineficaces y en algunos casos fatales. La inyección cayó en desgracia durante dos siglos.

El siglo XIX vio el desarrollo de medicamentos que eran eficaces en pequeñas dosis, como los opiáceos y la estricnina. Esto estimuló un renovado interés en la aplicación directa y controlada de la medicina. "Alguna controversia rodea la cuestión de la prioridad en la medicación hipodérmica". [9] Al médico irlandés Francis Rynd se le atribuye generalmente la primera inyección exitosa en 1844, en el Hospital Meath de Dublín , Irlanda . [10] [11]
La principal contribución de Alexander Wood fue la jeringa totalmente de vidrio en 1851, que permitía al usuario estimar la dosis basándose en los niveles de líquido observados a través del vidrio. [12] Wood usaba agujas y jeringas hipodérmicas principalmente para la aplicación de inyecciones subcutáneas localizadas (anestesia localizada) y, por lo tanto, no estaba tan interesado en dosis precisas. [8]
Simultáneamente al trabajo de Wood en Edimburgo, Charles Pravaz de Lyon también experimentó con inyecciones subdérmicas en ovejas utilizando una jeringa de su propio diseño. Pravaz diseñó una aguja hipodérmica que medía 3 cm (1,18 pulgadas) de largo y 5 mm (0,2 pulgadas) de diámetro; estaba hecho enteramente de plata. [13]
A Charles Hunter , un cirujano londinense, se le atribuye haber acuñado el término "hipodérmico" para describir la inyección subcutánea en 1858. El nombre proviene de dos palabras griegas: hipo , "debajo" y derma , "piel". Además, a Hunter se le atribuye el reconocimiento de los efectos sistémicos de la inyección después de notar que el dolor del paciente se aliviaba independientemente de la proximidad de la inyección al área dolorida. [7] [8] Hunter y Wood estuvieron involucrados en una larga disputa no solo sobre el origen de la aguja hipodérmica moderna, sino también por su desacuerdo en cuanto al efecto del medicamento una vez administrado. [14]
El Dr. Francis Rynd (1801–1861) utilizó la primera "aguja hueca" como jeringa hipodérmica en la Sra. Margaret Cox el 3 de junio de 1844 en Irlanda. Al Dr. Wood se le puede atribuir en gran medida la popularización y aceptación de la inyección como técnica médica, así como el uso y aceptación generalizados de la aguja hipodérmica. La tecnología básica de la aguja hipodérmica se ha mantenido prácticamente sin cambios desde el siglo XIX, pero a medida que pasaron los años y mejoraron los conocimientos médicos y químicos, se hicieron pequeños ajustes para aumentar la seguridad y la eficacia, y las agujas se diseñaron y adaptaron para usos muy particulares. Las agujas hipodérmicas siguen siendo esenciales para la administración o el intercambio de grandes volúmenes en entornos de trauma o diálisis. La tendencia a especificar el uso de agujas comenzó en la década de 1920, particularmente para la administración de insulina a diabéticos. [15]
El inicio de la Segunda Guerra Mundial impulsó el desarrollo temprano de jeringas parcialmente desechables para la administración de morfina y penicilina en el campo de batalla. El desarrollo de la aguja hipodérmica totalmente desechable fue impulsado en la década de 1950 por varias razones. La Guerra de Corea provocó escasez de sangre y, en respuesta, se desarrollaron jeringas estériles desechables para recolectar sangre. La inmunización generalizada contra la polio durante el período requirió el desarrollo de un sistema de jeringas totalmente desechable. [15]
La década de 1950 también vio el aumento y el reconocimiento de la contaminación cruzada por agujas usadas. Esto llevó al desarrollo de la primera jeringa de plástico totalmente desechable por parte del farmacéutico neozelandés Colin Murdoch en 1956. [16] Este período también marcó un cambio en el interés de las especificaciones de las agujas a la esterilidad y seguridad generales. [15]
La década de 1980 vio el aumento de la epidemia de VIH y con ella una renovada preocupación por la seguridad de la contaminación cruzada por agujas usadas. Se diseñaron nuevos controles de seguridad para las agujas desechables para garantizar la seguridad de los trabajadores médicos en particular. Estos controles se implementaron en las propias agujas, como las agujas retráctiles, pero también en el manejo de agujas usadas, particularmente en el uso de recipientes de eliminación de superficie dura que se encuentran en todos los consultorios médicos en la actualidad. [15]
En 2008, se producían agujas totalmente de plástico y su uso era limitado. Una versión estaba hecha de polímero de cristal líquido aromático Vectra (plástico) que se estrechaba desde 1,2 mm en el centro hasta 0,72 mm en la punta (equivalente a una aguja de metal de calibre 22), con una relación ID/OD del 70 %. [17]
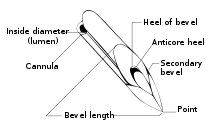
Las agujas hipodérmicas normalmente se fabrican a partir de un tubo de acero inoxidable o de niobio [18] mediante un proceso conocido como trefilado del tubo , en el que el tubo se extrae a través de troqueles progresivamente más pequeños para fabricar la aguja. El extremo de la aguja está biselado para crear una punta puntiaguda, lo que permite que la aguja penetre fácilmente en la piel. [19]


El principal sistema para medir el diámetro de una aguja hipodérmica es el calibre de Birmingham (también conocido como calibre de alambre de hierro Stubs); el calibre francés se utiliza principalmente para catéteres. Hay varias longitudes de aguja disponibles para cualquier calibre determinado. Las agujas de uso médico común varían del calibre 7 (la más grande) al 33 (la más pequeña). Las agujas de calibre 21 se usan con mayor frecuencia para extraer sangre con fines de análisis, y las agujas de calibre 16 o 17 se usan con mayor frecuencia para la donación de sangre, ya que el área de sección transversal luminal más grande da como resultado una menor cizalladura del líquido, lo que reduce el daño a los glóbulos rojos. células y al mismo tiempo permite recolectar más sangre en menos tiempo. [20]
Aunque las agujas reutilizables siguen siendo útiles para algunas aplicaciones científicas, las agujas desechables son mucho más comunes en medicina. Las agujas desechables están incrustadas en un cubo de plástico o aluminio que se fija al cilindro de la jeringa mediante un ajuste a presión o por torsión. A veces se las denomina conexiones "Luer Lock", en referencia a la marca comercial Luer-Lok . El conector y el conector luer macho y hembra, producidos por fabricantes de equipos farmacéuticos, son dos de las partes más críticas de las agujas hipodérmicas desechables. [21]

Las agujas hipodérmicas suelen ser utilizadas por profesionales médicos ( dentistas , flebotomistas , médicos , farmacéuticos , enfermeras , paramédicos ), pero a veces son utilizadas por los propios pacientes. Esto es más común en los diabéticos tipo uno , quienes pueden requerir varias inyecciones de insulina al día. [22] También ocurre en pacientes que tienen asma u otras alergias graves . Es posible que estos pacientes necesiten recibir inyecciones de desensibilización o llevar consigo medicamentos inyectables para utilizarlos como primeros auxilios en caso de una reacción alérgica grave. En el último caso, estos pacientes suelen llevar una jeringa cargada con epinefrina (por ejemplo, EpiPen ), [23] difenhidramina (por ejemplo, Benadryl ) o dexametasona . La inyección rápida de uno de estos medicamentos puede detener una reacción alérgica grave.
Los pacientes con esclerosis múltiple también pueden tratarse ellos mismos mediante inyecciones; Varias terapias para la EM, incluidas diversas preparaciones de interferón , están diseñadas para ser autoadministradas mediante inyección subcutánea o intramuscular. [24] En algunos países, a los pacientes con disfunción eréctil se les puede recetar Alprostadil en forma inyectable, que se autoinyecta directamente en la base o el costado del pene con una aguja hipodérmica muy fina. [ cita necesaria ]
Los usuarios no capacitados también utilizan agujas hipodérmicas en el consumo recreativo de drogas intravenosas (p. ej., inyectando soluciones de heroína y agua). Antes de que los gobiernos alcanzaran los niveles actuales de concienciación sobre la propagación de enfermedades a través de agujas compartidas , en muchos países las jeringas hipodérmicas sólo estaban disponibles con receta médica. Por lo tanto, para limitar la propagación de enfermedades transmitidas por la sangre , como la hepatitis y el VIH , mediante el uso compartido de equipos de inyección, muchos países tienen programas de intercambio de agujas en la mayoría de las ciudades más grandes. En algunos países, estos programas están total o parcialmente subsidiados por el gobierno. [ cita necesaria ]
Las agujas romas, fabricadas sin un bisel afilado y normalmente no estériles, se utilizan industrialmente para llenar pequeños recipientes o aplicar con precisión pequeñas cantidades de disolvente o pegamento.
Las agujas hipodérmicas también se utilizan para jugar con las agujas . [25]
Se estima que entre el 3,5% y el 10% de la población mundial puede tener fobia a las agujas (tripanofobia), [26] y es mucho más común en niños de 5 a 17 años. Se pueden utilizar anestésicos tópicos para desensibilizar el área donde se realizará la inyección para reducir el dolor y el malestar. [27] Para los niños, varias técnicas pueden ser efectivas para reducir la angustia o el dolor relacionado con las agujas. [28] Las técnicas incluyen: distracción, hipnosis , terapia cognitivo-conductual combinada y técnicas de respiración. [28]