
.jpg/440px-Latex_Dental_Dam_far_(cropped).jpg)

El sexo seguro es la actividad sexual utilizando métodos o dispositivos anticonceptivos (como condones ) para reducir el riesgo de transmitir o adquirir infecciones de transmisión sexual (ITS), especialmente el VIH . [1] El "sexo seguro" a veces también se denomina sexo más seguro o sexo protegido para indicar que algunas prácticas sexuales seguras no eliminan los riesgos de ITS. A veces también se usa coloquialmente para describir métodos destinados a prevenir el embarazo que pueden o no reducir también los riesgos de ITS.
El concepto de "sexo seguro" surgió en la década de 1980 como respuesta a la epidemia mundial de SIDA , y posiblemente más específicamente a la crisis del SIDA en Estados Unidos . Promover el sexo seguro es ahora uno de los principales objetivos de la educación sexual y la prevención de las ITS, especialmente la reducción de nuevas infecciones por VIH. El sexo seguro se considera una estrategia de reducción de daños destinada a reducir el riesgo de transmisión de ITS. [2] [3]
Aunque algunas prácticas sexuales seguras (como los condones ) también pueden usarse como método anticonceptivo ( anticoncepción ), la mayoría de los métodos anticonceptivos no protegen contra las ITS. Del mismo modo, algunas prácticas sexuales seguras, como la selección de pareja y las conductas sexuales de bajo riesgo, [ se necesita ejemplo ] podrían no ser métodos anticonceptivos eficaces.
Aunque las estrategias para evitar ITS como la sífilis y la gonorrea han existido durante siglos y el término "sexo seguro" existía en inglés ya en la década de 1930, el uso del término para referirse a la reducción del riesgo de ITS se remonta a mediados de la década de 1980 en los Estados Unidos. Estados. Surgió en respuesta a la crisis del VIH/SIDA . [4] [5]
Un año antes de que se aislara y nombrara el virus del VIH, el capítulo de San Francisco de las Hermanas de la Indulgencia Perpetua publicó un pequeño folleto titulado ¡ Juega limpio! debido a la preocupación por las ITS generalizadas entre la población masculina gay de la ciudad. Nombraba específicamente enfermedades (sarcoma de Kaposi y neumonía por Pneumocystis) que más tarde se entenderían como síntomas de la enfermedad avanzada del VIH (o SIDA ). El folleto abogaba por una variedad de prácticas sexuales seguras, incluida la abstinencia, los condones, la higiene personal, el uso de lubricantes personales y las pruebas y tratamientos de ITS. Se necesitó un enfoque informal y sexualmente positivo y al mismo tiempo se enfatizó la responsabilidad personal y social. En mayo de 1983, el mismo mes en que se aisló y dio nombre al VIH en Francia, los activistas contra el VIH/SIDA radicados en la ciudad de Nueva York, Richard Berkowitz y Michael Callen, publicaron consejos similares en su folleto Cómo tener sexo en una epidemia: un enfoque . Ambas publicaciones incluyeron recomendaciones que ahora son consejos estándar para reducir los riesgos de ITS (incluido el VIH). [6] [7] [8]

El sexo seguro como forma de reducir el riesgo de ITS apareció en el periodismo ya en 1984, en la publicación británica The Daily Intelligencer : "El objetivo es llegar a unos 50 millones de personas con mensajes sobre sexo seguro y educación sobre el SIDA". [5]
Aunque las personas utilizan el sexo seguro para referirse a la protección tanto contra el embarazo como contra el VIH/SIDA u otras transmisiones de ITS, el término nació en respuesta a la epidemia de VIH/SIDA. Se cree que el término sexo seguro se utilizó en la literatura profesional en 1984, en el contenido de un artículo sobre el efecto psicológico que el VIH/SIDA puede tener en hombres homosexuales y bisexuales. [9]

Un año después, el mismo término apareció en un artículo del New York Times . Este artículo enfatizaba que la mayoría de los especialistas aconsejaban a sus pacientes de SIDA que practicaran sexo seguro. El concepto incluía limitar el número de parejas sexuales, usar profilácticos, evitar el intercambio de fluidos corporales y resistir el uso de drogas que redujeran las inhibiciones de conductas sexuales de alto riesgo. [10] Además, en 1985, las primeras directrices sobre sexo seguro fueron establecidas por la 'Coalición para las Responsabilidades Sexuales'. [ ¿OMS? ] Según estas directrices, el sexo seguro se practicaba utilizando condones también al practicar sexo anal u oral . [11]
Aunque el término sexo seguro se utilizó principalmente en referencia a la actividad sexual entre hombres, en 1986 el concepto se extendió a la población general. Se desarrollaron diversos programas con el objetivo de promover prácticas sexuales seguras entre los estudiantes universitarios. Estos programas estaban enfocados a promover el uso del condón, un mejor conocimiento sobre la historia sexual de la pareja y limitar el número de parejas sexuales . El primer libro sobre este tema apareció ese mismo año. El libro se titulaba "Sexo seguro en la era del SIDA" y tenía 88 páginas que describían enfoques tanto positivos como negativos de la vida sexual. [ cita requerida ] El comportamiento sexual podría ser seguro ( besos , abrazos , masajes , frotamiento cuerpo a cuerpo , masturbación mutua , exhibicionismo , sexo telefónico y uso de juguetes sexuales separados ); posiblemente seguro (uso de condones); o inseguro. [10]
En 1997, especialistas en la materia promovieron el uso de condones como el método sexual seguro más accesible (además de la abstinencia) y solicitaron comerciales de televisión en los que aparecieran condones. Durante el mismo año, la Iglesia Católica en los Estados Unidos emitió sus propias directrices sobre "sexo seguro" en las que se incluían los condones, aunque dos años más tarde el Vaticano instó a la castidad y el matrimonio heterosexual , atacando las directrices de los obispos católicos estadounidenses. [ cita necesaria ]
Un estudio realizado en 2006 por especialistas californianos demostró que las definiciones más comunes de sexo seguro son uso de preservativo (68% de los entrevistados), abstinencia (31,1% de los entrevistados), monogamia (28,4% de los entrevistados) y pareja segura (18,7% de los entrevistados). [10]
El término sexo seguro en Canadá y Estados Unidos ha ganado un mayor uso por parte de los trabajadores de la salud, lo que refleja que el riesgo de transmisión de infecciones de transmisión sexual en diversas actividades sexuales es un continuo . El término sexo seguro todavía es de uso común en el Reino Unido, [12] Australia y Nueva Zelanda.
Se cree que "sexo seguro" es un término más agresivo que puede hacer más obvio para las personas que cualquier tipo de actividad sexual conlleva un cierto grado de riesgo.
El término amor seguro también ha sido utilizado, en particular por la Sidaction francesa en la promoción de calzoncillos masculinos que incorporan un bolsillo para condones y el símbolo de la cinta roja en el diseño, que se vendieron para apoyar a la organización benéfica.
Los educadores en salud sexual y las agencias de salud pública suelen recomendar una variedad de prácticas de sexo seguro. Muchas de estas prácticas pueden reducir (pero no eliminar) el riesgo de transmitir o adquirir ITS. [13]
Las actividades sexuales, como el sexo telefónico, el cibersexo y el sexting , que no incluyen el contacto directo con la piel o los fluidos corporales de las parejas sexuales, no conllevan riesgos de ITS y, por lo tanto, son formas de sexo seguro. [14]
Una variedad de actos sexuales llamados "sexo sin penetración" o "coito exterior" pueden reducir significativamente los riesgos de ITS. El sexo sin penetración incluye prácticas como besos, masturbación mutua, sexo manual, frotamientos o caricias. [15] [16] Según el Departamento de Salud de Australia Occidental, esta práctica sexual puede prevenir el embarazo y la mayoría de las ITS. Sin embargo, es posible que las relaciones sexuales sin penetración no protejan contra infecciones que pueden transmitirse mediante el contacto piel a piel, como el herpes y el virus del papiloma humano . [17] La masturbación mutua y el sexo manual conllevan cierto riesgo de ITS, especialmente si hay contacto de la piel o se comparten fluidos corporales con parejas sexuales, aunque los riesgos son significativamente menores que muchas otras actividades sexuales. [14]
Barreras, como condones, protectores dentales y guantes médicos, pueden prevenir el contacto con fluidos corporales (como sangre , fluido vaginal , semen , moco rectal) y otros medios de transmisión de ITS (como piel, cabello y objetos compartidos) durante la actividad sexual. . [18] [19]
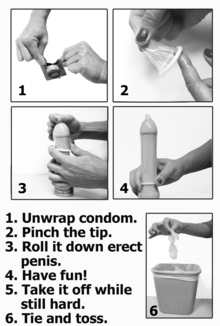
La lubricación a base de aceite puede romper la estructura de los condones, protectores dentales o guantes de látex, reduciendo su eficacia para la protección contra las ITS. [22]
Si bien el uso de condones externos puede reducir los riesgos de ITS durante la actividad sexual, no son 100% efectivos. Un estudio ha sugerido que los condones podrían reducir la transmisión del VIH entre un 85% y un 95%; Se consideró poco probable una efectividad superior al 95% debido a deslizamientos, roturas y uso incorrecto. [23] También decía: "En la práctica, el uso inconsistente puede reducir la efectividad general de los condones hasta un 60-70%". [23] pág. 40.
La profilaxis previa a la exposición (a menudo abreviada como PrEP ) es el uso de medicamentos recetados por parte de personas que no tienen VIH para prevenir la infección por VIH. Los medicamentos PrEP se toman antes de la exposición al VIH para prevenir la transmisión del virus, generalmente entre parejas sexuales. Los medicamentos PrEP no previenen otras infecciones de transmisión sexual ni el embarazo. [24]
A partir de 2018, la forma de PrEP más aprobada combina dos medicamentos (tenofovir y emtricitabina) en una sola pastilla. Gilead Sciences vende esa combinación de medicamentos bajo la marca Truvada . También se vende en formulaciones genéricas en todo el mundo. Se están estudiando otros medicamentos y modalidades para su uso como PrEP. [25] [26]
Diferentes países han aprobado diferentes protocolos para el uso del medicamento combinado tenofovir/emtricitabina como PrEP . Se ha demostrado que esa combinación de dos medicamentos previene la infección por VIH en diferentes poblaciones cuando se toma a diario, de forma intermitente y según demanda. Numerosos estudios han encontrado que la combinación tenofovir/emtricitabina tiene una eficacia superior al 90% para prevenir la transmisión del VIH entre parejas sexuales. [27] AVAC ha desarrollado una herramienta para rastrear las tendencias en la adopción de PrEP en todo el mundo. [28]
El tratamiento como prevención (a menudo abreviado como TasP ) es la práctica de realizar pruebas y tratar la infección por VIH como una forma de prevenir una mayor propagación del virus. Quienes tienen conocimiento de su condición de seropositivos pueden utilizar prácticas sexuales seguras para protegerse a sí mismos y a sus parejas (como usar condones, seleccionar parejas sero o elegir actividades sexuales menos riesgosas). Y, debido a que las personas VIH positivas con cantidades de VIH indetectables o suprimidas de manera duradera en la sangre no pueden transmitir el VIH a sus parejas sexuales , la actividad sexual con parejas VIH positivas que reciben un tratamiento eficaz es una forma de sexo seguro (para prevenir la infección por VIH). Este hecho ha dado lugar al concepto de "U=U" ("Indetectable = Intransmisible"). [29]
Otros métodos que han demostrado ser eficaces para reducir los riesgos de ITS durante la actividad sexual son:
La mayoría de los métodos anticonceptivos no son eficaces para prevenir la propagación de las ITS . Esto incluye píldoras anticonceptivas , vasectomía , ligadura de trompas , abstinencia periódica , DIU y muchos métodos sin barrera para la prevención del embarazo. Sin embargo, los condones , cuando se usan correctamente, reducen significativamente los riesgos de transmisión de ITS y embarazos no deseados. [39]
Se ha afirmado que el espermicida nonoxinol-9 reduce la probabilidad de transmisión de ITS. Sin embargo, un informe técnico de 2001 [40] de la Organización Mundial de la Salud ha demostrado que el nonoxinol-9 es un irritante y puede producir pequeños desgarros en las membranas mucosas, lo que puede aumentar el riesgo de transmisión al ofrecer a los patógenos puntos de entrada más fáciles al sistema. Informaron que el lubricante nonoxinol-9 no tiene suficiente espermicida para aumentar la eficacia anticonceptiva y advirtieron que no deberían promocionarse. No hay evidencia de que los condones con espermicida sean mejores para prevenir la transmisión de ETS en comparación con los condones que no contienen espermicida. Si se usan correctamente, los condones espermicidas pueden prevenir el embarazo, pero aún existe un mayor riesgo de que el nonoxinil-9 pueda irritar la piel, haciéndola más susceptible a las infecciones. [40] [41]
El uso de un diafragma o una esponja anticonceptiva proporciona a algunas mujeres una mejor protección contra ciertas infecciones de transmisión sexual, [42] pero no son efectivos para todas las ITS.
Los métodos hormonales para prevenir el embarazo (como los anticonceptivos orales [es decir, 'la píldora'], la depoprogesterona, los DIU hormonales, el anillo vaginal y el parche) no ofrecen protección contra las ITS. El dispositivo intrauterino de cobre y el dispositivo intrauterino hormonal brindan hasta un 99% de protección contra embarazos, pero ninguna protección contra las ITS. Las mujeres con dispositivo intrauterino de cobre pueden estar sujetas a un mayor riesgo de infección por bacterias infecciosas como gonorrea o clamidia , aunque esto es objeto de debate. [43]
El coitus interruptus (o "sacar"), en el que se retira el pene de la vagina o la boca antes de la eyaculación , puede reducir la transmisión de ITS, pero aún conlleva un riesgo significativo. Esto se debe a que la preeyaculación , un líquido que rezuma de la uretra del pene antes de la eyaculación, puede contener patógenos de ITS. Además, los microbios responsables de algunas enfermedades, incluidas las verrugas genitales y la sífilis , pueden transmitirse a través del contacto de piel a piel o de las membranas mucosas. [44]
La penetración anal sin protección se considera una actividad sexual de alto riesgo porque los tejidos delgados del ano y el recto pueden dañarse fácilmente. [45] [46] Las lesiones leves pueden permitir el paso de bacterias y virus, incluido el VIH. Esto incluye la penetración del ano con los dedos, las manos o juguetes sexuales como consoladores . Además, es más probable que los condones se rompan durante el sexo anal que durante el sexo vaginal, lo que aumenta el riesgo de transmisión de ITS. [47]
El principal riesgo al que se exponen las personas cuando practican sexo anal es la transmisión del VIH . Otras posibles infecciones incluyen hepatitis A , B y C ; infecciones por parásitos intestinales como Giardia ; e infecciones bacterianas como Escherichia coli . [48]
Las parejas en las que a uno de los miembros de la pareja le han diagnosticado una ITS deben evitar el sexo anal hasta que el tratamiento haya demostrado ser eficaz.
Para que el sexo anal sea más seguro, la pareja debe asegurarse de que el área anal esté limpia y el intestino vacío y que la pareja en la que se produce la penetración anal debe poder relajarse. Independientemente de si la penetración anal se produce mediante el uso del dedo o del pene, el condón es el mejor método de barrera para prevenir la transmisión de ITS. No se deben utilizar enemas ya que pueden aumentar el riesgo de infección por VIH [49] y proctitis por linfogranuloma venéreo . [50]
Dado que el recto puede dañarse fácilmente, se recomienda encarecidamente el uso de lubricantes incluso cuando la penetración se produce con el dedo. Especialmente para los principiantes, usar un condón en el dedo es a la vez una medida de protección contra las ITS y una fuente de lubricante. La mayoría de los condones están lubricados y permiten una penetración menos dolorosa y más fácil. Los lubricantes a base de aceite dañan el látex y no deben usarse con condones; [51] En su lugar, se encuentran disponibles lubricantes a base de agua y silicona . Los condones sin látex están disponibles para personas alérgicas al látex hecho de poliuretano o poliisopreno . [52] Los condones de poliuretano se pueden usar de manera segura con lubricantes a base de aceite. [53] El " condón femenino " también puede ser utilizado eficazmente por la pareja receptora anal.
La estimulación anal con un juguete sexual requiere medidas de seguridad similares a las de la penetración anal con un pene, en este caso utilizando un condón sobre el juguete sexual de manera similar.
Es importante que el hombre se lave y limpie el pene después del coito anal si pretende penetrar la vagina. Las bacterias del recto se transfieren fácilmente a la vagina, lo que puede causar infecciones vaginales y del tracto urinario . [54]
Cuando se produce contacto anal-oral se requiere protección ya que se trata de una conducta sexual de riesgo en la que se pueden transmitir fácilmente enfermedades como la hepatitis A o las ITS, así como infecciones entéricas. El protector dental o la envoltura plástica [55] son medios de protección eficaces siempre que se realiza un anilingus.

Poner un condón en un juguete sexual proporciona una mejor higiene sexual y puede ayudar a prevenir la transmisión de infecciones si se comparte el juguete sexual, siempre que el condón se reemplace cuando lo use otra pareja. Algunos juguetes sexuales están hechos de materiales porosos y los poros retienen virus y bacterias, lo que hace necesario limpiarlos a fondo, preferiblemente con el uso de limpiadores específicos para juguetes sexuales. El vidrio no es poroso y los juguetes sexuales de vidrio de grado médico se esterilizan más fácilmente entre usos. [56]
En los casos en que uno de los miembros de la pareja esté siendo tratado por una ITS, se recomienda que la pareja no utilice juguetes sexuales hasta que el tratamiento haya demostrado ser efectivo.
Todos los juguetes sexuales deben limpiarse adecuadamente después de su uso. La forma en que se limpia un juguete sexual varía según el tipo de material del que está hecho. Algunos juguetes sexuales se pueden hervir o lavar en el lavavajillas. La mayoría de los juguetes sexuales vienen con consejos sobre la mejor manera de limpiarlos y almacenarlos, y estas instrucciones deben seguirse cuidadosamente. [57] Un juguete sexual debe limpiarse no sólo cuando se comparte con otras personas sino también cuando se utiliza en diferentes partes del cuerpo (como la boca, la vagina o el ano).
Un juguete sexual debe revisarse periódicamente para detectar rayones o roturas que puedan ser caldo de cultivo para las bacterias . Lo mejor es sustituir el juguete sexual dañado por uno nuevo que no esté dañado. Las mujeres embarazadas deberían considerar una mayor protección de la higiene cuando utilicen juguetes sexuales. No se recomienda y no es seguro compartir ningún tipo de juguete sexual que pueda extraer sangre , como látigos o agujas. [57]
Cuando se utilizan juguetes sexuales en el ano, los juguetes sexuales "... pueden perderse fácilmente" ya que "los músculos rectales se contraen y pueden succionar un objeto hacia arriba y hacia arriba, obstruyendo potencialmente el colon"; Para prevenir este grave problema, se recomienda a los usuarios de juguetes sexuales que utilicen "...juguetes sexuales con una base ensanchada o una cuerda". [58]
La abstinencia sexual reduce las ITS y los riesgos de embarazo asociados con el contacto sexual , pero las ITS también pueden transmitirse por medios no sexuales o por violación . El VIH puede transmitirse a través de agujas contaminadas utilizadas en tatuajes , perforaciones corporales o inyecciones . Los procedimientos médicos o dentales que utilizan instrumentos contaminados también pueden transmitir el VIH, mientras que algunos trabajadores de la salud han adquirido el VIH a través de exposición ocupacional a lesiones accidentales con agujas. [59] La evidencia no respalda el uso de educación sexual basada exclusivamente en la abstinencia . [60] Se ha descubierto que los programas de educación sexual basados únicamente en la abstinencia son ineficaces para disminuir las tasas de infección por VIH en el mundo desarrollado [61] y de embarazos no planificados . [60] La educación sexual basada únicamente en la abstinencia se basa principalmente en las consecuencias del carácter y la moralidad, mientras que los profesionales de la salud se preocupan por cuestiones relacionadas con los resultados y comportamientos de salud. [62] Aunque la abstinencia es el mejor camino para prevenir embarazos e ITS, en realidad deja a los jóvenes sin la información y las habilidades que necesitan para evitar embarazos no deseados e ITS. [62]
En la década de 1540, un médico italiano llamado Gabriele Fallopius, el mismo hombre que descubrió y posteriormente nombró las trompas de Falopio de la anatomía femenina, escribió sobre la sífilis y recomendó el uso de capas de lino durante las relaciones sexuales para los hombres más "aventureros" (léase: promiscuos). . El legendario amante Casanova escribió sobre sus trampas con los condones medievales hechos de tripa seca de oveja, refiriéndose a ellos como "pieles muertas" en sus memorias. Aun así, los condones hechos de intestino animal, conocidos como "letras francesas" en Inglaterra y la capote anglaise (chaquetas de montar inglesas) en Francia, siguieron siendo populares durante siglos, aunque siempre fueron caros y nunca fáciles de conseguir, lo que significa que los dispositivos a menudo se reutilizaban.
El coito exterior es compartir intimidad sexual con comportamientos como besos en la parte privada, caricias y masturbación mutua. Las ventajas del coito exterior incluyen que no hay riesgo de embarazo sin penetración pene-vaginal y los comportamientos permiten la vinculación emocional y la cercanía.
Algunas personas consideran que el coito exterior significa juego sexual sin coito vaginal, mientras que otras consideran que esto significa juego sexual sin penetración alguna (vaginal, oral o anal).
El uso correcto de condones masculinos (también llamados externos) y otras barreras como condones femeninos (también llamados internos) y protectores dentales, en todo momento, puede reducir (aunque no eliminar) el riesgo de enfermedades de transmisión sexual (ETS), incluido el virus de inmunodeficiencia humana (VIH). ) y hepatitis viral. También pueden brindar protección contra otras enfermedades que pueden transmitirse a través del sexo como el Zika y el Ébola. El uso correcto de condones masculinos (externos) y femeninos (internos) en todo momento también puede ayudar a prevenir el embarazo.