La decoloración dental es un color, tono o translucidez anormal de los dientes . [1] La decoloración externa es la acumulación de manchas en la superficie del diente. La decoloración interna se debe a la absorción de partículas de pigmento en la estructura del diente. [2] [3] A veces, hay varios factores coexistentes diferentes responsables de la decoloración. [4]
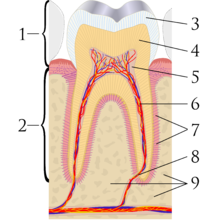


La apariencia y percepción de un diente es el resultado de una interacción compleja de factores como las condiciones de iluminación, la translucidez , la opacidad , la dispersión de la luz , el brillo y el ojo y el cerebro humanos. [5] De estos, la pigmentación intrínseca de un diente es la más influyente, [4] que a su vez está determinada por factores genéticos y naturales. [6] La luz que incide en un diente sufre reflexión , absorción y transmisión en distintos grados en cada capa de tejido de la sustancia dental. [4] La luz reflejada detectada por el ojo humano determina la apariencia percibida de un diente. [4]
Los dientes tienen una fina capa de esmalte en la superficie exterior. La capa de esmalte es más blanca y semitransparente, y aporta tintes azules, rosados y verdes al color del diente. [6] La capa de dentina subyacente es más oscura que el esmalte, de color marrón amarillento y menos transparente. [6] La dentina forma la mayor parte de la sustancia dental, [7] y contribuye en gran medida al color general del diente. [6] En el centro del diente se encuentra el tejido conectivo blando denominado pulpa dental . [8] La pulpa es rosada/roja debido a su vascularidad, pero rara vez es visible a través del esmalte y la dentina suprayacentes a menos que el grosor de estas capas se reduzca por el desgaste del diente (o rara vez por reabsorción interna).
La opinión pública sobre el color normal de los dientes tiende a estar distorsionada. Las representaciones de dientes mejorados cosméticamente son comunes en los medios de comunicación. En un informe, el color de los dientes más común en la población general oscilaba entre A1 y A3 en la guía de colores clásica A1-D4 de VITA. [9]
El color de los dientes varía según la raza, el género y la región geográfica. [4] Las mujeres generalmente tienen dientes ligeramente más blancos que los hombres, en parte porque los dientes de las mujeres son más pequeños y, por lo tanto, hay menos volumen de dentina, parcialmente visible a través de la capa de esmalte. Por la misma razón, los dientes más grandes, como las muelas y los caninos (cúspides), tienden a ser más oscuros. Los dientes de leche ( dientes deciduos ) son generalmente más blancos que los dientes adultos que les siguen, nuevamente debido a las diferencias en la proporción de esmalte a dentina.

Las decoloraciones extrínsecas son comunes y tienen muchas causas diferentes. [10] La misma gama de factores es capaz de manchar la superficie de las restauraciones (por ejemplo, empastes compuestos , coronas de porcelana ). [10] Algunas decoloraciones extrínsecas que se dejan permanecer durante mucho tiempo pueden volverse intrínsecas. [11]
Las causas de la decoloración intrínseca generalmente se dan durante el desarrollo de los dientes y se adquieren más adelante en la vida. A continuación se enumeran las causas conocidas de la decoloración intrínseca, aunque algunas causas son desconocidas. [17]
La caries dental comienza como una mancha blanca opaca en la superficie del esmalte. A medida que avanza la desmineralización, las distintas lesiones acaban por cavitarse y se hace visible el color marrón subyacente. [13]


La fluorosis puede ocurrir cuando hay una exposición crónica y excesiva al flúor durante los años de desarrollo de los dientes. [3] [10] El flúor es un mineral que se encuentra de forma natural en el agua, aunque algunas regiones tienen niveles más altos que otras, y en algunas áreas se agrega flúor a los suministros de agua en niveles bajos para ayudar a prevenir la caries dental. La exposición también puede ocurrir a través del agua embotellada y la pasta de dientes con flúor . En su forma más leve, la fluorosis aparece como pequeñas motas blancas opacas en la superficie del esmalte. [18] Los casos más graves muestran parches de esmalte severamente hipoplásicos, que también son propensos a la acumulación de manchas superficiales. [18] Se pueden ver bandas blancas finas de fluorosis cronológicas que corresponden a los momentos de alta exposición al flúor. [18]
Los traumatismos dentales pueden provocar decoloraciones. [13] Después de una lesión por luxación, puede aparecer una decoloración rojiza casi instantáneamente. Esto se debe a la interrupción de la microcirculación venosa de un diente, mientras que las arterias continúan suministrando sangre a la pulpa. Luego, la sangre se descompone gradualmente y se desarrolla una decoloración de color marrón azulado. [2]
Los dientes pueden volverse grises después de una necrosis pulpar inducida por un traumatismo (muerte de la pulpa). [2] Esta decoloración generalmente se desarrolla semanas o meses después de la lesión y es causada por la incorporación de pigmentos liberados durante la descomposición del tejido pulpar y sangre en la dentina. [2]
La decoloración amarillenta puede ocurrir después de la obliteración del canal pulpar , es decir, el sellado de la pulpa. [2] El traumatismo en un diente adulto en desarrollo (por ejemplo, la intrusión de un diente de leche en el hueso) puede afectar la capa de esmalte del diente adulto. [2] Esto se hace evidente cuando el diente adulto erupciona en la boca. [2]
Los dientes mueren principalmente como resultado de una caries extensa, aunque esto también puede ocurrir después de un traumatismo dental o una perforación intensa del diente durante la preparación del mismo antes de la restauración.

En ocasiones, la reabsorción interna puede seguir a un traumatismo dental (aunque en otros casos parece no estar relacionada). En este caso, la dentina se reabsorbe y se reemplaza por tejido pulpar vascular e hiperplásico . A medida que este proceso comienza a acercarse a la superficie externa del diente, puede hacerse visible un tono rosado de este tejido pulpar de reemplazo a través de la sustancia dental suprayacente restante. [19] Esta apariencia a veces se denomina "diente rosado de Mummery". [19]
Las tinciones internas son comunes después del tratamiento del conducto radicular ; sin embargo, las causas exactas de esto no se comprenden por completo. [1] La falta de limpieza completa del tejido blando necrótico del sistema pulpar puede causar tinciones, y ciertos materiales del conducto radicular (por ejemplo, gutapercha y cementos selladores del conducto radicular) también pueden hacerlo. [1] Otro factor posible es la falta de presión pulpar en los túbulos dentinarios una vez que se elimina la pulpa, lo que lleva a la incorporación de tinciones dietéticas en la dentina. [1]

Los empastes de amalgama suelen manchar el diente en el que se colocan. [11] Esto es más notorio en empastes muy antiguos, ya que el pigmento se desprende lentamente del material de empaste de amalgama y de sus superficies corroídas asociadas. Además, los empastes metálicos proyectan una sombra que puede verse a través del diente y lo hacen parecer más oscuro. [11]
La tetraciclina es un antibiótico de amplio espectro , [20] y su derivado minociclina es común en el tratamiento del acné . [21] El fármaco es capaz de quelar iones de calcio y se incorpora a los dientes, cartílagos y huesos. [20] La ingestión durante los años de desarrollo de los dientes provoca una decoloración verde amarillenta de la dentina, que es visible a través del esmalte y fluorescente bajo luz ultravioleta. Más tarde, la tetraciclina se oxida y la tinción se vuelve más marrón y ya no fluoresce bajo la luz ultravioleta. [12] [22] Otros fármacos derivados de la tetraciclina como la glicilciclina comparten este efecto secundario. [ cita médica necesaria ] Debido a que las tetraciclinas atraviesan la placenta, un niño puede tener manchas en los dientes si los fármacos se administran durante el embarazo de la madre. [23]
Varios trastornos genéticos afectan el desarrollo de los dientes ( odontogénesis ) y dan lugar a una estructura y apariencia anormales. La hipoplasia del esmalte y la hipocalcificación del esmalte son ejemplos de esmalte defectuoso que potencialmente le da un aspecto descolorido al diente. Los dientes afectados de esta manera también suelen ser más susceptibles a sufrir más manchas adquiridas a lo largo de la vida.
La amelogénesis imperfecta es una enfermedad poco frecuente que afecta la formación del esmalte ( amelogénesis ). El esmalte es frágil, los dientes se ven amarillentos o marrones y las manchas superficiales se acumulan con mayor facilidad. [1]
La dentinogénesis imperfecta es un defecto en la formación de la dentina y los dientes pueden adquirir un color marrón amarillento, ámbar oscuro o gris azulado con mayor translucidez. [1] La displasia dentinaria es otro trastorno de la dentina.
La porfiria eritropoyética congénita (enfermedad de Gunther) es una forma congénita rara de porfiria y puede estar asociada con dientes descoloridos de color rojo o marrón. [1] [12]
La hiperbilirrubinemia durante los años de formación de los dientes puede hacer que la bilirrubina se incorpore a los tejidos duros dentales, causando una coloración verde amarillenta o verde azulada. [1] Una de estas afecciones es la enfermedad hemolítica del recién nacido (eritroblastosis fetal). [12]
La talasemia y la anemia de células falciformes pueden estar asociadas con una decoloración azul, verde o marrón de los dientes. [1]
Una gran proporción de niños con fibrosis quística tienen dientes descoloridos. [23] Esto posiblemente sea el resultado de la exposición a la tetraciclina durante la odontogénesis, [23] sin embargo, también se ha demostrado que el regulador transmembrana de la fibrosis quística está involucrado en la formación del esmalte, lo que sugiere que la enfermedad tiene cierta influencia en la decoloración de los dientes independientemente de la exposición a las tetraciclinas.
La decoloración intrínseca tiende a acompañar el envejecimiento. A lo largo de la vida, se produce la deposición de dentina secundaria a lo largo de las paredes internas de la cámara pulpar. La dentina secundaria es más oscura y opaca que la dentina primaria. Esto le da a la dentina un aspecto general más oscuro. [11] Al mismo tiempo, la capa de esmalte se va adelgazando gradualmente por procesos de desgaste dentario como la atrición y la erosión ácida, un grado de los cuales se considera normal. [11] El esmalte también se vuelve menos poroso y deficiente en fosfato. [ cita médica requerida ]
La decoloración de los dientes frontales es una de las razones más comunes por las que las personas buscan atención odontológica. [10] Sin embargo, muchas personas con dientes de tono normal solicitan que se los blanqueen. [10] El tratamiento de la decoloración de los dientes depende de la causa. La mayoría de las decoloraciones son inofensivas y pueden o no ser un problema estético para el individuo. En otros casos, puede indicar una patología subyacente, como necrosis pulpar , o, en raras ocasiones, un trastorno sistémico.
La mayoría de las decoloraciones extrínsecas se eliminan fácilmente con la limpieza de los dientes , ya sea con una pasta dental "blanqueadora" (es decir, abrasiva) en casa o como tratamiento realizado por un profesional (por ejemplo, raspado y/o pulido ). Para evitar la acumulación futura de manchas extrínsecas, es necesario identificar la causa (por ejemplo, fumar).
La decoloración intrínseca generalmente requiere uno de los muchos tipos de blanqueamiento dental . Alternativamente, la apariencia del diente se puede ocultar con restauraciones dentales (por ejemplo, empastes compuestos, carillas , coronas).
La decoloración de los dientes podría ser, en realidad, una indicación, en algunas personas, de que el producto está funcionando: después de que el enjuague mata los gérmenes en la boca, los gérmenes muertos pueden acumularse en la superficie del diente y crear la apariencia de una mancha marrón.
El cloruro de cetilpiridinio, o CPC, es un ingrediente común en varios enjuagues bucales de venta libre que pueden manchar los dientes y perder eficacia cuando se usan inmediatamente después del cepillado.
{{cite journal}}: CS1 maint: nombres numéricos: lista de autores ( enlace )