Lupus eritematoso sistémico
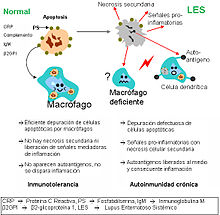
[4][5][6] El LES es la enfermedad autoinmunitaria no organoespecífica por excelencia, ya que el organismo produce numerosos autoanticuerpos dirigidos contra antígenos celulares, cuyo resultado final son lesiones inflamatorias de múltiples órganos y sistemas.
[6][7][8] Su etiología se desconoce; sin embargo, varios estudios señalan ciertas alteraciones genéticas predisponentes que desencadenan la enfermedad frente a estímulos ambientales aún no precisados.
Fue William Oster quien, entre 1872 y 1895, se refirió por primera vez a esta enfermedad como diseminada o sistémica.
En este cajón se encontraban además de las lesiones cutáneas propiamente lúpicas, la tuberculosis, la sífilis o el cáncer cutáneos.
Las describe como lesiones enrojecidas levemente solevantadas del tamaño de una moneda que crecían gradualmente hasta extenderse en gran parte de la cara; los bordes eran prominentes y su centro iba retornando a su color normal, sin dolor ni picor.
Kaposi, al igual que Cazenave, diferencia esta enfermedad de la tuberculosis cutánea (lupus vulgar).
[13] En 1904, Jadassohn realizó un estudio exhaustivo del lupus discoide y sistémico, contribuyendo grandemente al entendimiento de la enfermedad.
George Belote y H. S. Ratner confirmaron que la endocarditis de Libman-Sacks era una manifestación del lupus sin compromiso cutáneo, rompiendo la idea de que el lupus siempre se presentaba con lesiones en la piel.
[13] En 1935, Paul Klemperer, George Baehr y A. D. Pollack describieron la lesión típica en «asa de alambre» presente en la nefritis lúpica.
[21] La causa exacta del lupus eritematoso sistémico es desconocida, aunque parece claramente multifactorial.
[27] Además existen por lo menos cinco regiones cromosómicas, independientemente del HLA, que contienen genes de predisposición, algunos asociados con la inmunidad innata (IRF5, STAT4, IRAK1, TNFAIP3, SPP1, TLR7), la mayoría asociados con la vía del interferón alfa; y otros involucrados en la señalización linfocitaria (PTPN22, OX40L, PD-1, BANK-1, LYN, BLK), que intervienen en la activación o supresión de los linfocitos T o B.
Lo característico de la patogenia del LES es la respuesta inmune dirigida contra los antígenos nucleares endógenos.
Luego comienzan a manifestarse distintos signos y síntomas, en forma muy variable tanto en órganos afectados como en intensidad; además el hecho de que su etapa clínica alterne períodos de remisión y recidivas, hacen que su diagnóstico sea especialmente difícil.
En cualquier caso, el patrón clínico con que la enfermedad se presenta durante los primeros años tiende a prevalecer posteriormente.
Las lesiones cutáneas específicas más frecuentes son: Entre las manifestaciones cutáneas inespecíficas de la enfermedad destacan la fotosensibilidad, la alopecia no cicatricial, Fenómeno de Raynaud —ocurre en más del 50 %— y las úlceras orales y nasales.
Son frecuentes en los pacientes con lupus y se relacionan más con la actividad de la enfermedad.
También es posible encontrar, nódulos subcutáneos, lesiones ampollares, urticariformes, vasculíticas e infartos periungueales.
[61] Se trata del Neuropsychiatric systemic lupus erythematosus o NPSLE, en francés neurolupus.
Las complicaciones neurológicas del LES incluyen disfunción cognitiva, síndrome cerebral orgánico —un estado confusional agudo—, delirio, psicosis, crisis convulsivas de cualquier tipo, cefalea —migrañosa o inespecífica—, corea y neuropatías periféricas.
Otros problemas neurológicos menos frecuentes son trastornos del movimiento, neuropatías craneales, mielitis y meningitis.
Las alteraciones del sistema nervioso central son en algunos casos la causa principal de morbilidad y mortalidad.
[62] En el LES se puede observar pleuritis, con o sin derrame pleural, neumonitis intersticial, hipertensión pulmonar y hemorragia alveolar.
Los pacientes con lupus pueden presentar inflamación en todas las partes del corazón, originándose pericarditis, miocarditis o endocarditis.
Suelen presentarse trastornos gastrointestinales debido a los efectos adversos de la medicación (AINE y corticoides) que por el lupus activo.
En raras ocasiones se desarrolla una hepatitis crónica activa, siendo otras manifestaciones poco frecuentes la pancreatitis, cirrosis biliar primaria, colangitis autoinmune, hiperplasia nodular regenerativa y vasculopatía oclusivo trombótica con síndrome de Budd-Chiari.
Existen dos síndromes caracterizados por citopenias y trastornos de la coagulación que se pueden asociar al LES.
Cuando son la manifestación inicial, puede ser difícil discernir si se trata de una manifestación más en el contexto del lupus o un cuadro independiente: Los pacientes con LES suelen presentar con datos clínicos muy variables, desde una enfermedad articular y cutánea leves, hasta un cuadro grave, con afectación renal, hematológica o del sistema nervioso central y con riesgo para la vida del paciente.
[68] Por otra parte, no existe una prueba única e inequívoca para el diagnóstico del lupus, lo que unido a la variabilidad clínica de esta enfermedad, hace que el diagnóstico sea con frecuencia un reto para el médico.
[68] Los pacientes con lupus eritematosos sistémico padecen una serie de afecciones asociadas con mayor incidencia que la población general, incluyendo infecciones, arteriosclerosis, enfermedad cardiovascular, osteoporosis, cáncer[74] y enfermedad celíaca[75][76] (con la cual comparten genética).
Es importante hacer notar que en esta estadística (10 años) no indica un tiempo de vida media, sino simplemente la duración del estudio referido.