Un trasplante de cara es un procedimiento médico para reemplazar total o parcialmente la cara de una persona utilizando tejido de un donante. Parte de un campo llamado "alotrasplante de tejido compuesto vascularizado" (VCA), implica el trasplante de piel facial , la estructura nasal, la nariz , los labios , los músculos del movimiento facial utilizados para la expresión, los nervios que brindan sensibilidad y, potencialmente, los huesos que sostienen la cara. El receptor de un trasplante de cara tomará medicamentos de por vida para suprimir el sistema inmunológico y combatir el rechazo . [1]
El primer trasplante parcial de cara del mundo en un ser humano vivo se realizó en Francia en 2005. [2] El primer trasplante de cara completo del mundo se completó en España en 2010. [3] Turquía, [4] Francia, Estados Unidos y España (en orden de número total de trasplantes de cara exitosos realizados) se consideran los países líderes en la investigación del procedimiento. [2]
Las personas con rostros desfigurados por traumatismos , quemaduras , enfermedades o defectos de nacimiento podrían beneficiarse estéticamente del procedimiento. [5] El profesor Peter Butler del Royal Free Hospital sugirió por primera vez este enfoque para tratar a personas con desfiguración facial en un artículo de The Lancet en 2002. [6] Esta sugerencia provocó un debate considerable en ese momento sobre la ética de este procedimiento. [5]
Una alternativa al trasplante de cara es la reconstrucción facial, que generalmente implica mover la propia piel del paciente desde su espalda, glúteos, muslos o pecho a su cara en una serie de hasta 50 operaciones para recuperar incluso la funcionalidad limitada, y una cara que a menudo se compara con una máscara o una colcha viviente .
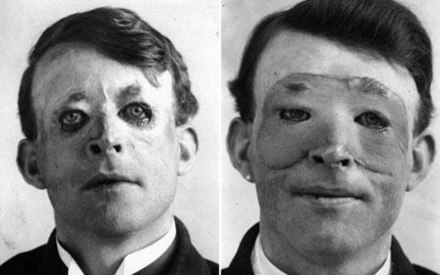
La primera operación de trasplante de rostro completo del mundo se realizó en Sandeep Kaur, de 9 años, a quien le arrancaron el rostro cuando su cabello quedó atrapado en una trilladora . La madre de Sandeep presenció el accidente. Sandeep llegó al hospital inconsciente con su rostro partido en dos dentro de una bolsa de plástico. Un artículo en The Guardian relata: "En 1994, una niña de nueve años en el norte de la India perdió su rostro y cuero cabelludo en un accidente con una trilladora . Sus padres corrieron al hospital con su rostro dentro de una bolsa de plástico y un cirujano logró reconectar las arterias y reimplantar la piel". [12] La operación fue exitosa, aunque la niña quedó con algunos daños musculares, así como cicatrices alrededor del perímetro donde se suturó la piel facial. El médico de Sandeep fue Abraham Thomas , uno de los mejores microcirujanos de la India . En 2004, Sandeep estaba formándose para ser enfermera. [13]
En 1996, se realizó una operación similar en el estado australiano de Victoria , cuando el rostro y el cuero cabelludo de una mujer, arrancados en un accidente similar, fueron empaquetados en hielo y reubicados con éxito. [14]
El primer trasplante parcial de cara del mundo en un ser humano vivo se llevó a cabo el 27 de noviembre de 2005 [15] [16] por Bernard Devauchelle , cirujano oral y maxilofacial , Benoit Lengelé, cirujano plástico belga, y Jean-Michel Dubernard en Amiens , Francia. [17] Isabelle Dinoire [15] se sometió a una cirugía para reemplazar su cara original, que había sido mutilada por su perro. Un triángulo de tejido facial de la nariz y la boca de una mujer con muerte cerebral fue injertado en la paciente. El 13 de diciembre de 2007, el primer informe detallado del progreso de este trasplante después de 18 meses se publicó en el New England Journal of Medicine y documenta que la paciente estaba contenta con los resultados, pero también que el viaje ha sido muy difícil, especialmente con respecto a la respuesta de su sistema inmunológico. [18] [19] Dinoire murió el 22 de abril de 2016 a la edad de 49 años después de un cáncer causado por medicamentos. [20]
Un francés de 29 años se sometió a una cirugía en 2007. Tenía un tumor facial llamado neurofibroma causado por un trastorno genético. El tumor era tan grande que el hombre no podía comer ni hablar correctamente. [ cita requerida ]
En marzo de 2008, el tratamiento de Pascal Coler, un francés de 30 años que padece neurofibromatosis, finalizó después de recibir lo que sus médicos llaman el primer trasplante de cara casi completa exitoso del mundo. [21] [22] La operación, que duró aproximadamente 20 horas, fue diseñada y realizada por Laurent Lantieri y su equipo (Jean-Paul Meningaud, Antonios Paraskevas y Fabio Ingallina).
En abril de 2006, Guo Shuzhong, en el hospital militar Xijing de Xi'an , trasplantó la mejilla, el labio superior y la nariz de Li Guoxing, que fue atacado por un oso negro asiático mientras protegía a sus ovejas. [23] [24] El 21 de diciembre de 2008, se informó de que Li había muerto en julio en su pueblo natal de Yunnan . Antes de su muerte, un documental del Discovery Channel mostró que había dejado de tomar medicamentos inmunosupresores a favor de medicamentos a base de hierbas; una decisión que probablemente fue un factor que contribuyó a su muerte, según su cirujano. [25]
El 17 de marzo de 2012, Selahattin Özmen realizó un trasplante parcial de cara a Hatice Nergis, una mujer de veinte años, en el hospital de la Universidad Gazi en Ankara . Fue el tercero de Turquía, el primero de mujer a mujer y el primero tridimensional con tejido óseo. La paciente de Kahramanmaraş había perdido la mandíbula superior seis años antes en un accidente con arma de fuego, incluida la boca, los labios, el paladar, los dientes y la cavidad nasal, y desde entonces no podía comer. Se había sometido a alrededor de 35 operaciones de cirugía plástica reconstructiva. La donante era una mujer turca de 28 años de origen moldavo en Estambul , que había muerto por suicidio. [26] [27] [28] Nergis murió en Ankara el 15 de noviembre de 2016 después de haber sido hospitalizada dos días antes quejándose de un dolor agudo. [29]
En diciembre de 2011, un hombre de 54 años se sometió a un trasplante parcial de cara en los dos tercios inferiores de la cara (incluido el hueso) tras un accidente balístico. La operación fue realizada por un equipo multidisciplinario dirigido por el cirujano plástico Phillip Blondeel; Hubert Vermeersch, Nathalie Roche y Filip Stillaert fueron otros miembros del equipo quirúrgico. Por primera vez se utilizó la planificación de la TC 3D para planificar la operación que duró 20 horas. A fecha de 2014, el paciente está vivo, con "buena recuperación de la función motora y sensorial y reintegración social". [30]
En septiembre de 2018, una mujer de 49 años afectada por neurofibromatosis tipo I recibió un trasplante parcial de cara de una joven de 21 años en el Hospital Sant'Andrea de la Universidad La Sapienza de Roma. El procedimiento duró 27 horas y fue realizado por dos equipos dirigidos por Fabio Santanelli di Pompeo y Benedetto Longo. [31] La paciente tuvo una complicación y después de dos días los cirujanos tuvieron que reemplazar el injerto facial con tejido autólogo. La paciente todavía está viva y esperando un segundo trasplante de cara. [32]
En mayo de 2018, se realizó el primer trasplante completo de rostro canadiense bajo la dirección del cirujano plástico Daniel Borsuk en el Hospital Maisonneuve Rosemont, en Montreal , Quebec . [33] [34] El trasplante tomó más de 30 horas y reemplazó las mandíbulas superior e inferior, la nariz, los labios y los dientes de Maurice Desjardins, un hombre de 64 años que se disparó en un accidente de caza. En ese momento, el Sr. Desjardins era la persona de mayor edad en beneficiarse de un trasplante de rostro. [35] [36]
El 20 de marzo de 2010, un equipo de 30 médicos españoles dirigido por el cirujano plástico Joan Pere Barret en el Hospital Universitario Vall d'Hebron de Barcelona realizó el primer trasplante de cara completa del mundo a un hombre herido en un accidente de tiro. [37]
El 8 de julio de 2010, los medios de comunicación franceses informaron que se realizó un trasplante de cara completa, incluidos conductos lagrimales y párpados, en el hospital Henri-Mondor en Créteil . [38]
En marzo de 2011, un equipo quirúrgico dirigido por Bohdan Pomahač en el Brigham and Women's Hospital de Boston, Massachusetts , realizó un trasplante de cara completa a Dallas Wiens , quien quedó gravemente desfigurado en un accidente con una línea eléctrica que lo dejó ciego y sin labios, nariz ni cejas. El paciente no pudo recuperar la vista, pero ha podido hablar por teléfono y oler. [39]
En abril de 2011, menos de un mes después de que el hospital realizara el primer trasplante de cara completo en el país, el equipo de trasplante de cara del Brigham and Women's Hospital , dirigido por Bohdan Pomahač, realizó el segundo trasplante de cara completo del país al paciente Mitch Hunter de Speedway, Indiana. Fue el tercer procedimiento de trasplante de cara que se realizó en BWH y el cuarto trasplante de cara en el país. El equipo de más de 30 médicos, enfermeras, anestesiólogos y residentes trabajó durante más de 14 horas para reemplazar el área facial completa del paciente, incluida la nariz, los músculos de la animación facial y los nervios que los impulsan y brindan sensibilidad. Hunter sufrió una descarga severa a causa de un cable eléctrico de alto voltaje después de un accidente automovilístico en 2001. [40]
El 15 de mayo de 2013, en la sucursal del Instituto de Oncología Maria Skłodowska-Curie en Gliwice , Polonia, se trasplantó una cara completa a un paciente masculino, Grzegorz (de 33 años), después de que perdiera la parte frontal de su cabeza en un accidente con una máquina en el trabajo. La cirugía duró 27 horas y estuvo dirigida por el profesor Adam Maciejewski. No hubo mucha planificación ni tiempo de preparación antes de la cirugía, que se realizó aproximadamente un mes después del accidente, porque el trasplante se realizó como una cirugía urgente para salvar la vida del paciente debido a la dificultad para comer y respirar. Poco después de la muerte del donante, se tomó la decisión de realizar la cirugía y su cuerpo fue transportado cientos de kilómetros a Gliwice una vez que sus familiares dieron su consentimiento. Los médicos creen que su paciente tiene una excelente oportunidad de vivir una vida normal y activa después de la cirugía, y que su rostro debería funcionar más o menos normalmente (sus ojos sobrevivieron al accidente intactos). [41]
Siete meses después, el 4 de diciembre, el mismo equipo médico polaco en Gliwice trasplantó un rostro a una paciente de 26 años con neurofibromatosis . Dos meses después de la operación, la paciente abandonó el hospital. [42] [43]
El 21 de enero de 2012, el cirujano turco Ömer Özkan y su equipo realizaron con éxito un trasplante de cara completo en el hospital de la Universidad Akdeniz en Antalya . El paciente, de 19 años, Uğur Acar, sufrió quemaduras graves en un incendio en su casa cuando era un bebé. El donante fue Ahmet Kaya, de 39 años, que murió el 20 de enero. [44] Los médicos turcos declararon que su cuerpo había aceptado el nuevo tejido. [45]
Casi un mes después, el 24 de febrero de 2012, un equipo quirúrgico dirigido por Serdar Nasır realizó el segundo trasplante de rostro completo exitoso del país en el hospital de la Universidad Hacettepe en Ankara a Cengiz Gül, de 25 años. El rostro del paciente sufrió quemaduras graves en un accidente por la implosión de un tubo de televisión cuando tenía dos años. El donante era un hombre de 40 años no identificado (la familia del donante no permitió que se revelara la identidad del donante), que sufrió muerte cerebral dos días antes de la cirugía después de un accidente de motocicleta ocurrido el 17 de febrero. [46]
El 16 de mayo de 2012, el cirujano Ömer Özkan y su equipo del Hospital Universitario de Akdeniz realizaron el cuarto y segundo trasplante de cara completa del país. El paciente de 27 años Turan Çolak, de İzmir, sufrió quemaduras en la cara y las orejas al caer en un horno cuando tenía tres años y medio. El donante fue Tevfik Yılmaz, un joven de 19 años de Uşak que había intentado suicidarse el 8 de mayo. Fue declarado con muerte cerebral en las horas de la tarde del 15 de mayo después de haber estado en cuidados intensivos durante siete días. Sus padres donaron todos sus órganos. [47]
El 18 de julio de 2013, el rostro de un polaco fue donado con éxito a un turco en un trasplante realizado por Özkan, en el hospital de la Universidad de Akdeniz, tras una operación de 6,5 horas, convirtiéndose en la quinta operación de este tipo que se lleva a cabo en el país. Fue la 25.ª operación de trasplante de cara en el mundo. El donante fue Andrzej Kucza, un turista polaco de 42 años que fue declarado con muerte cerebral tras un ataque cardíaco el 14 de julio mientras nadaba en el balneario turco de Muğla . El paciente de 27 años, Recep Sert, llegó inmediatamente de Bursa a Antalya para la cirugía a finales de julio de 2017. [48]
El 23 de agosto de 2013, el cirujano Ömer Özkan y su equipo de la Universidad de Akdeniz realizaron la sexta cirugía de trasplante de cara en Turquía. Salih Üstün (54) recibió el cuero cabelludo, los párpados, la mandíbula y el maxilar superior, la nariz y la mitad de la lengua de Muhittin Turan, de 31 años, que fue declarado con muerte cerebral después de un accidente de motocicleta ocurrido dos días antes. [49]
El 30 de diciembre de 2013, Özkan y su equipo realizaron su quinto trasplante de cara y el séptimo en Turquía en el hospital de la Universidad de Akdeniz. La nariz, el labio superior, la mandíbula superior y el maxilar superior de Ali Emre Küçük, de 34 años, que sufría muerte cerebral, fueron trasplantados con éxito a Recep Kaya, de 22 años, cuyo rostro quedó gravemente deformado en un accidente con escopeta. Mientras que Kaya fue trasladado en avión desde Kırklareli a Antalya vía Estambul en cuatro horas, los órganos del donante fueron transportados desde Edirne en un avión ambulancia. La cirugía duró 4 horas y 10 minutos. [50]
En octubre de 2006, el cirujano Peter Butler del Royal Free Hospital de Londres (Reino Unido) recibió permiso de la junta de ética del NHS para realizar trasplantes de cara. Su equipo seleccionará a cuatro pacientes adultos (no se pueden seleccionar niños debido a preocupaciones sobre el consentimiento), y las operaciones se realizarán en intervalos de seis meses. [51] Hasta 2022, ni Butler ni ningún otro cirujano del Reino Unido ha realizado un trasplante de cara. [52]
En 2004, la Clínica Cleveland se convirtió en la primera institución en aprobar esta cirugía y probarla en cadáveres.
En 2005, la Clínica Cleveland se convirtió en el primer hospital de EE. UU. en aprobar el procedimiento. En diciembre de 2008, un equipo de la Clínica Cleveland, dirigido por Maria Siemionow e incluyendo un grupo de médicos de apoyo y seis cirujanos plásticos (Steven Bernard, Dr Mark Hendrickson, Robert Lohman, Dan Alam y Francis Papay) realizó el primer trasplante de cara en los EE. UU. en una mujer llamada Connie Culp . [53] [54] [55] Fue el primer trasplante facial casi total del mundo y el cuarto trasplante facial conocido que se ha realizado con éxito hasta la fecha. Esta operación fue el primer trasplante facial conocido que incluyó huesos, junto con músculo, piel, vasos sanguíneos y nervios. La mujer recibió una nariz, la mayoría de los senos nasales alrededor de la nariz, la mandíbula superior e incluso algunos dientes de un donante con muerte cerebral. A medida que los médicos recuperaban el tejido facial del donante, prestaron especial atención a mantener las arterias, venas y nervios, así como los tejidos blandos y las estructuras óseas. Los cirujanos conectaron los vasos sanguíneos del injerto facial a los de la paciente para restablecer la circulación sanguínea en el rostro reconstruido antes de conectar las arterias, venas y nervios en el procedimiento de 22 horas. La paciente había quedado desfigurada hasta el punto de no poder comer ni respirar por sí sola como resultado de una lesión traumática sufrida varios años atrás, que la había dejado sin nariz, ojo derecho y mandíbula superior. Los médicos esperaban que la operación le permitiera recuperar el sentido del olfato y la capacidad de sonreír, y dijeron que tenía una "clara comprensión" de los riesgos que implicaba. Connie murió el 29 de julio de 2020. El segundo trasplante parcial de cara en los EE. UU. Se realizó en el Brigham and Women's Hospital de Boston el 9 de abril de 2009. Durante una operación de 17 horas, un equipo quirúrgico dirigido por Bohdan Pomahač reemplazó la nariz, el labio superior, las mejillas y el paladar, junto con los músculos, huesos y nervios correspondientes, de James Maki, de 59 años. La cara de Maki resultó gravemente herida después de caer sobre el tercer riel electrificado en una estación de metro de Boston en 2005. En mayo de 2009, hizo una aparición pública en los medios y declaró que estaba contento con el resultado. [56] Este procedimiento también se mostró en el octavo episodio de la serie documental de ABC Boston Med .
El primer trasplante de cara completo realizado en los EE. UU. se realizó en un trabajador de la construcción llamado Dallas Wiens en marzo de 2011. Se quemó en un accidente eléctrico en 2008. Esta operación, realizada por Bohdan Pomahač y el equipo de cirugía plástica de BWH, [57] se pagó con la ayuda del Departamento de Defensa de los EE. UU. Esperan aprender de este procedimiento y usar lo aprendido para ayudar a los soldados con lesiones faciales. [58] Uno de los principales beneficios de la cirugía fue que Dallas recuperó su sentido del olfato. [59]
El equipo de trasplantes del Brigham and Women's Hospital , dirigido por Bohdan Pomahač, realizó el segundo trasplante de cara completa del país al paciente Mitch Hunter de Speedway, Indiana. Hunter, que es un veterano de guerra de los EE. UU., quedó desfigurado en un accidente automovilístico, quemándose aproximadamente el 94% de su cara. Fue el tercer procedimiento de trasplante de cara realizado en BWH y el cuarto trasplante de cara en el país. El equipo de más de 30 médicos, enfermeras, anestesiólogos y residentes trabajó durante más de 14 horas para reemplazar el área facial completa del paciente Mitch Hunter, incluida la nariz, los párpados, los músculos de la animación facial y los nervios que los impulsan y brindan sensibilidad. Mitch Hunter era un pasajero en una camioneta de cabina simple, al salir del vehículo y sacar a otro pasajero de un cable caído, Hunter fue golpeado por un cable eléctrico de 10,000 voltios y 7 amperios durante poco menos de cinco minutos. La electricidad entró en su parte inferior de la pierna izquierda, y la mayor parte salió por su cara, dejándolo gravemente desfigurado. También perdió parte de la parte inferior de su pierna izquierda, debajo de la rodilla, y perdió dos dedos de su mano derecha (el meñique y el anular). Hunter ha recuperado casi el 100% de su sensibilidad normal en su rostro y su única queja es que se parece demasiado a su hermano mayor. [40]
Charla Nash , de 57 años , fue atacada por un chimpancé llamado Travis en 2009, después de que el dueño le diera Xanax y vino. Se sometió a un trasplante de cara completo de 20 horas en mayo de 2011 en el Brigham and Women's Hospital de Boston . El trasplante de cara completo de Nash fue la tercera cirugía de este tipo realizada en los Estados Unidos, todas en el mismo hospital. [3]
En marzo de 2012, se completó un trasplante de cara en el Centro Médico de la Universidad de Maryland y el Centro de Trauma por Choque R Adams Cowley bajo la dirección del cirujano plástico Eduardo Rodríguez y su equipo (Amir Dorafshar, Michael Christy, Branko Bojovic y Daniel Borsuk [60] ). [61] El receptor fue Richard Norris, de 37 años, quien había sufrido una herida de bala en la cara en 1997. Este trasplante incluyó toda la piel de la cara y la parte anterior del cuello, ambas mandíbulas y la lengua. [62]
En septiembre de 2014, el grupo de la Clínica Cleveland realizó otro trasplante de cara. El paciente había sufrido un traumatismo complejo que enmascaró el desarrollo de un tipo raro de enfermedad autoinmune (granulomatosis con poliangeítis y pioderma gengrenosum) que afectaba la cara. Fue el primer trasplante de cara en un paciente con una enfermedad autoinmune que afectaba la región craneofacial. Antes de la cirugía, se realizó un análisis de los resultados del trasplante renal en la granulomatosis con poliangeítis para evaluar los resultados del aloinjerto en estas cohortes. Esa literatura estableció la viabilidad y alentó al equipo de la Clínica Cleveland a proceder con la cirugía. Se informó que la intervención fue exitosa hasta tres años después del trasplante. [63] [64] [65] [66]
En agosto de 2015, se realizó un trasplante de cara en el Centro Médico Langone de la Universidad de Nueva York bajo la dirección del director de cirugía plástica Eduardo D. Rodríguez y su equipo. Un bombero retirado de 41 años llamado Patrick Hardison recibió el rostro del ciclista David Rodebaugh. [67]
En junio de 2016, un equipo multidisciplinario de cirujanos, médicos y otros profesionales de la salud completó un trasplante de cara casi total en el campus de Mayo Clinic en Rochester. El paciente Andrew Sandness, de 32 años de edad, del este de Wyoming, tenía heridas faciales devastadoras por una herida de bala autoinfligida en 2006. La cirugía, que duró más de 50 horas, restauró la nariz, la mandíbula superior e inferior, el paladar, los dientes, las mejillas, los músculos faciales, la mucosa oral, algunas de las glándulas salivales y la piel de la cara de Sandness (desde debajo de los párpados hasta el cuello y de oreja a oreja). El equipo de atención dirigido por Samir Mardini y Hatem Amer, director quirúrgico y director médico, respectivamente, del Centro de Cirugía Reconstructiva de Trasplante Essam y Dalal Obaid de Mayo Clinic, dedicó más de 50 sábados durante 3+1 ⁄ 2 año para ensayar la cirugía, utilizando conjuntos de cabezas de cadáveres para trasplantar la cara de uno a otro. Utilizaron imágenes en 3-D y cirugía virtual para trazar los cortes óseos de manera que la cara del donante encajara perfectamente en el receptor del trasplante. Hoy, además de su transformación física, Sandness puede oler de nuevo, respirar normalmente y comer alimentos que estaban prohibidos durante una década. [68]
En una operación de 31 horas que comenzó el 4 de mayo de 2017, los cirujanos de la Clínica Cleveland trasplantaron un rostro donado por Adrea Schneider, quien había muerto por una sobredosis de drogas, a Katie Stubblefield, cuyo rostro había sido desfigurado en un intento de suicidio con un rifle el 25 de marzo de 2014. A partir de 2018 [actualizar], Katie es la persona más joven en los Estados Unidos en haber recibido un trasplante de rostro, con 21 años en ese momento. Los cirujanos originalmente planearon dejar sus mejillas, cejas, párpados, la mayor parte de su frente y los lados de su rostro intactos. Sin embargo, debido a que el rostro del donante era más grande y más oscuro que el de Katie, tomaron la decisión de trasplantar el rostro completo del donante. Esto conlleva el riesgo de que en caso de rechazo agudo en el que se deba extirpar el rostro, no tenga suficiente tejido para la cirugía reconstructiva. Katie apareció en la portada de National Geographic en septiembre de 2018 por un artículo titulado "La historia de un rostro". [69] [70]
En julio de 2019, Robert Chelsea, de 68 años, se convirtió en la persona de mayor edad, así como en la primera persona negra del mundo, en recibir un trasplante de cara completo. El 6 de agosto de 2013, Robert estuvo involucrado en un terrible accidente automovilístico, que le dejó quemaduras en el 75% de su cuerpo. El daño severo significó que a Robert le faltaban elementos faciales importantes, como una parte de su nariz, lo que limitaba su capacidad para comer y beber. La funcionalidad era importante para Robert y fue una razón clave detrás de su búsqueda de la cirugía. En 2016, se habló por primera vez de un trasplante de cara. Sin embargo, las disparidades en la atención médica han llevado a una falta de donaciones de órganos de personas negras. Esto significó que Robert esperó dos años para encontrar un rostro que coincidiera con algo parecido a su propia complexión. [71] La cirugía se realizó el 27 de julio de 2019 en el Brigham and Women's Hospital. [72]
En la literatura y en los medios de comunicación se han descrito varios procedimientos combinados de VCA, como trasplantes bilaterales de mano . Estos procedimientos combinados también incluyen intentos de trasplantes de tres miembros [73] [74] y de cuatro miembros [75] , sin embargo, solo se han intentado tres trasplantes de cara en combinación con otros aloinjertos.
En 2009, Laurent Lantieri y su equipo intentaron realizar un trasplante de cara y de mano bilateral a un hombre de 37 años que había sufrido lesiones importantes durante un intento de autoinmolación un año antes. El paciente finalmente murió de una lesión cerebral anóxica dos meses después de su trasplante inicial durante el tratamiento quirúrgico de complicaciones infecciosas y vasculares. La autopsia no reveló signos de rechazo en ninguno de los aloinjertos. [76]
El 12 de agosto de 2020, en NYU Langone Health en Nueva York, Nueva York, Eduardo D. Rodríguez dirigió un equipo de más de 140 personas en el trasplante exitoso de la cara y las manos bilaterales de un donante con muerte cerebral a Joe DiMeo, de 22 años, quien sufrió quemaduras desfigurantes después de un accidente automovilístico en 2018. [77] [78] El procedimiento duró aproximadamente 23 horas e involucró todo el tejido blando facial (que se extiende desde la línea del cabello anterior hasta el cuello, incluidos los párpados, la nariz, los labios y las orejas, junto con componentes esqueléticos estratégicos), así como ambas manos a nivel del antebrazo distal. [79]
El trasplante de cara de Charla Nash, descrito anteriormente, también incluía inicialmente manos bilaterales del mismo donante. La circulación de las manos trasplantadas de Nash se vio comprometida después de que comenzara a tomar vasopresores como parte del tratamiento para la sepsis. [76] Las manos fueron finalmente amputadas, sin embargo, la paciente sobrevivió, al igual que su aloinjerto facial.
En mayo de 2023, un equipo de 140 médicos de NYU Langone Health realizó con éxito el primer trasplante combinado de ojo y trasplante parcial de rostro. El paciente, un liniero de 46 años, fue electrocutado por cables de alto voltaje en 2021, lo que le provocó la pérdida de la parte inferior de la cara y del ojo izquierdo. El ojo, si bien no le devolvió la visión al paciente, recibió con éxito el flujo sanguíneo a la retina. [80]
El procedimiento consiste en una serie de operaciones que requieren equipos rotativos de especialistas. Teniendo en cuenta el tipo de tejido, la edad, el sexo y el color de la piel, se retira y reemplaza el rostro del paciente (a veces incluyendo la grasa subyacente, los nervios, los vasos sanguíneos, los huesos y/o la musculatura). La cirugía puede durar entre 8 y 36 horas, seguida de una hospitalización de 10 a 14 días.
Se ha generado un importante debate ético en torno a la operación y su realización. [81] El problema principal es que, como se señala más adelante, el procedimiento implica someter a personas físicamente sanas a una terapia inmunosupresora de por vida potencialmente mortal. Hasta el momento, cuatro personas han muerto por complicaciones relacionadas con el procedimiento. Citando los comentarios de varios cirujanos plásticos y profesionales médicos de Francia y México, el antropólogo Samuel Taylor-Alexander sugiere que la operación ha estado impregnada de un matiz nacionalista, que en última instancia está influyendo en la toma de decisiones y los juicios éticos de las partes implicadas. [82] Su investigación más reciente sugiere que la comunidad de trasplantes de cara debe hacer más para garantizar que el conocimiento experiencial de los receptores de trasplantes de cara se incluya en la evaluación continua del campo. [83] A partir de octubre de 2019, el Proyecto AboutFace Archivado el 1 de febrero de 2021 en Wayback Machine , financiado por una beca UKRI Future Leaders otorgada al Dr. Fay Bound Alberti , está explorando estos debates como parte de su investigación más amplia sobre la historia emocional y cultural de los trasplantes de rostro. [84] El proyecto AboutFace ha entrado en su segunda fase como Interface, un proyecto de investigación que explora la relación entre la identidad, la emoción y la comunicación, tal como se revela a través del rostro humano.
Después del procedimiento, es necesario un régimen de por vida de medicamentos inmunosupresores para suprimir el sistema inmunológico del propio paciente y prevenir el rechazo. [85] La inmunosupresión a largo plazo aumenta el riesgo de desarrollar infecciones potencialmente mortales, daño renal y cáncer. La cirugía puede dar lugar a complicaciones como infecciones que podrían dañar la cara trasplantada y requerir un segundo trasplante o una reconstrucción con injertos de piel.