La reanimación cardiopulmonar ( RCP ) es un procedimiento de emergencia que consiste en compresiones torácicas a menudo combinadas con ventilación artificial o boca a boca en un esfuerzo por preservar manualmente la función cerebral intacta hasta que se tomen medidas adicionales para restaurar la circulación sanguínea y la respiración espontáneas en una persona que está en paro cardiaco . Se recomienda para quienes no responden, no respiran o respiran anormalmente, por ejemplo, respiraciones agónicas . [1]
La RCP implica compresiones torácicas para adultos de entre 5 cm (2,0 pulgadas) y 6 cm (2,4 pulgadas) de profundidad y a un ritmo de al menos 100 a 120 por minuto. [2] El socorrista también puede proporcionar ventilación artificial exhalando aire en la boca o nariz del sujeto ( reanimación boca a boca ) o utilizando un dispositivo que empuja aire hacia los pulmones del sujeto ( ventilación mecánica ). Las recomendaciones actuales ponen énfasis en las compresiones torácicas tempranas y de alta calidad en lugar de la ventilación artificial; Se recomienda un método de RCP simplificado que incluya únicamente compresiones torácicas para socorristas no capacitados. [3] Sin embargo, en el caso de los niños, las pautas de la Asociación Estadounidense del Corazón de 2015 indican que hacer solo compresiones en realidad puede dar lugar a peores resultados, porque estos problemas en los niños normalmente surgen de problemas respiratorios más que cardíacos, dada su corta edad. [1] La relación entre compresión torácica y respiración se establece en 30 a 2 en adultos.
Es poco probable que la RCP por sí sola reinicie el corazón. Su objetivo principal es restablecer el flujo parcial de sangre oxigenada al cerebro y al corazón . El objetivo es retrasar la muerte del tejido y ampliar la breve ventana de oportunidad para una reanimación exitosa sin daño cerebral permanente . Generalmente se necesita la administración de una descarga eléctrica al corazón del sujeto, denominada desfibrilación , para restaurar un ritmo cardíaco viable o de "perfusión". La desfibrilación es efectiva sólo para ciertos ritmos cardíacos, a saber, fibrilación ventricular o taquicardia ventricular sin pulso , en lugar de asistolia o actividad eléctrica sin pulso , que generalmente requiere el tratamiento de afecciones subyacentes para restaurar la función cardíaca. Se recomienda el shock temprano, cuando sea apropiado. La RCP puede lograr inducir un ritmo cardíaco que puede requerir descargas. En general, la RCP continúa hasta que la persona recupera la circulación espontánea (ROSC) o es declarada muerta. [4]
La RCP está indicada para cualquier persona que no responde, no respira o respira sólo en jadeos agónicos ocasionales , ya que lo más probable es que esté sufriendo un paro cardíaco . [5] : S643 Si una persona todavía tiene pulso pero no respira ( paro respiratorio ), las ventilaciones artificiales pueden ser más apropiadas, pero debido a la dificultad que tienen las personas para evaluar con precisión la presencia o ausencia de pulso, las pautas de RCP recomiendan que No se debe instruir a las personas no profesionales para que controlen el pulso, mientras que se les da a los profesionales de la salud la opción de controlar el pulso. [6] En aquellos con paro cardíaco debido a un traumatismo , la RCP se considera inútil, pero aun así se recomienda. [7] Corregir la causa subyacente, como un neumotórax a tensión o un taponamiento pericárdico, puede ayudar. [7]
La RCP se utiliza en personas con paro cardíaco para oxigenar la sangre y mantener el gasto cardíaco para mantener vivos los órganos vitales. Se requiere circulación sanguínea y oxigenación para transportar oxígeno a los tejidos. La fisiología de la RCP implica generar un gradiente de presión entre los lechos vasculares arterial y venoso; La RCP logra esto a través de múltiples mecanismos. [8]
El cerebro puede sufrir daños después de que se haya detenido el flujo sanguíneo durante unos cuatro minutos y un daño irreversible después de unos siete minutos. [9] [10] [11] [12] [13] Normalmente, si el flujo sanguíneo cesa durante una o dos horas, las células del cuerpo mueren . Por lo tanto, en general la RCP es efectiva sólo si se realiza dentro de los siete minutos posteriores a la interrupción del flujo sanguíneo. [14] El corazón también pierde rápidamente la capacidad de mantener un ritmo normal. Las bajas temperaturas corporales, como se observa a veces en casos de ahogamiento, prolongan el tiempo de supervivencia del cerebro.
Después de un paro cardíaco, una RCP eficaz permite que llegue suficiente oxígeno al cerebro para retrasar la muerte del tronco encefálico y permite que el corazón siga respondiendo a los intentos de desfibrilación . [15] Si se utiliza una frecuencia de compresión incorrecta durante la RCP, en contra de las pautas vigentes de la Asociación Estadounidense del Corazón (AHA) de 100 a 120 compresiones por minuto, esto puede causar una disminución neta en el retorno venoso de la sangre, para lo que se requiere, para llenar el corazón. [16] Por ejemplo, si se utiliza consistentemente una tasa de compresión superior a 120 compresiones por minuto durante todo el proceso de RCP, este error podría afectar negativamente las tasas de supervivencia y los resultados de la víctima. [dieciséis]

En 2010, la AHA y el Comité de Enlace Internacional sobre Reanimación actualizaron sus directrices sobre RCP. [5] : S640 [17] Se enfatizó la importancia de una RCP de alta calidad (frecuencia y profundidad suficientes sin ventilación excesiva). [5] : S640 Se cambió el orden de las intervenciones para todos los grupos de edad, excepto los recién nacidos, de vía aérea, respiración, compresiones torácicas (ABC) a compresiones torácicas, vía aérea, respiración (CAB). [5] : S642 Una excepción a esta recomendación es para aquellos que se cree que están en un paro respiratorio (obstrucción de las vías respiratorias, sobredosis de drogas, etc.). [5] : S642
Los aspectos más importantes de la RCP son: pocas interrupciones de las compresiones torácicas, suficiente velocidad y profundidad de las compresiones, relajar completamente la presión entre compresiones y no ventilar demasiado. [18] No está claro si unos minutos de RCP antes de la desfibrilación producen resultados diferentes a los de la desfibrilación inmediata. [19] Las guías indican llamar a los servicios médicos de emergencia antes de iniciar la RCP, pero en las excepciones de un rescatista que está completamente solo con una víctima de ahogamiento, o con un niño que ya estaba inconsciente cuando llegó el rescatista, el rescatista debe realizar dos minutos. de RCP antes de llamar, y cualquier posible búsqueda de un desfibrilador se realizaría después de la llamada. [20] [21]
Un procedimiento de RCP normal utiliza compresiones torácicas y ventilaciones (respiraciones de rescate, generalmente boca a boca) para cualquier víctima de un paro cardíaco, que no respondería (generalmente inconsciente o aproximadamente inconsciente), no respiraría o solo jadearía debido a la falta de corazón. latidos. [22] Pero las ventilaciones podrían omitirse para los rescatistas no capacitados que ayuden a adultos que sufren un paro cardíaco. [23]
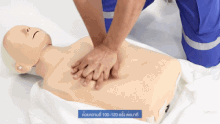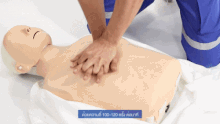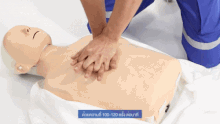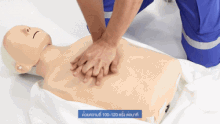
La cabeza del paciente suele estar inclinada hacia atrás (una posición de inclinación de la cabeza y elevación del mentón) para mejorar el flujo de aire si se pueden utilizar ventilaciones. Sin embargo, en el caso de los bebés, la cabeza se deja recta, mirando hacia adelante, lo cual es necesario para las ventilaciones, por el tamaño del cuello del bebé. [24]

En la RCP, las compresiones torácicas empujan la mitad inferior del esternón —el hueso que se encuentra en la mitad del tórax desde el cuello hasta el vientre— y lo dejan elevar hasta recuperar su posición normal. Las respiraciones de rescate se realizan pellizcando la nariz de la víctima y soplando aire boca a boca. Si la víctima es un bebé, el socorrista comprimiría el pecho con sólo 2 dedos y realizaría las ventilaciones utilizando su propia boca para tapar la boca y la nariz del bebé al mismo tiempo. La relación compresión-ventilación recomendada, para todas las víctimas de cualquier edad, es de 30:2 (un ciclo que alterna continuamente 30 series de compresiones torácicas rítmicas y 2 series de respiraciones de rescate). [25] : 8 víctimas de ahogamiento reciben una serie inicial de 5 respiraciones de rescate antes de que comience ese ciclo.
Como excepción a la relación normal de compresión y ventilación de 30:2, si hay al menos dos rescatistas capacitados presentes y la víctima es un niño, la relación preferida es 15:2. [26] : 8 Del mismo modo, en los recién nacidos, la proporción es de 30:2 si hay un rescatista presente y de 15:2 si hay dos rescatistas (según las Directrices de la AHA de 2015). [5] : S647 En un tratamiento avanzado de las vías respiratorias, como un tubo endotraqueal o una mascarilla laríngea , la ventilación artificial debe ocurrir sin pausas en las compresiones a una velocidad de 1 respiración cada 6 a 8 segundos (8 a 10 ventilaciones por minuto).
En todas las víctimas, la velocidad de compresión es de al menos 100 compresiones por minuto. [27] : 8 La profundidad de compresión recomendada en adultos y niños es de 5 cm (2 pulgadas) y en bebés es de 4 cm (1,6 pulgadas). [27] : 8 En adultos, los socorristas deben utilizar dos manos para las compresiones torácicas (una encima de la otra), mientras que en niños podría ser suficiente con una mano (o dos, adaptando las compresiones a la constitución del niño), y con bebés el rescatador debe utilizar sólo dos dedos. [28]
Existen algunos escudos plásticos y respiradores que se pueden utilizar en las respiraciones de rescate entre la boca del socorrista y la víctima, con el fin de sellar un mejor vacío y evitar infecciones. [29]
En algunos casos, el problema es alguna de las fallas en el ritmo del corazón (fibrilación ventricular y taquicardia ventricular) que pueden corregirse con la descarga eléctrica de un desfibrilador. Así, si una víctima está sufriendo un paro cardíaco, es importante que alguien pida un desfibrilador cercano, para intentar con él un proceso de desfibrilación cuando la víctima ya esté inconsciente. El modelo común de desfibrilador (DEA) es una máquina automática portátil que guía al usuario con instrucciones de voz grabadas a lo largo del proceso, analiza a la víctima y aplica las descargas correctas si son necesarias.
El tiempo en el que todavía puede funcionar una reanimación cardiopulmonar no está claro y depende de muchos factores. Muchas guías oficiales recomiendan continuar con la reanimación cardiopulmonar hasta que lleguen los servicios médicos de urgencia (al menos para intentar mantener con vida al paciente). [30] Las mismas guías también indican pedir cualquier desfibrilador de emergencia (DEA) cercano, para intentar una desfibrilación automática lo antes posible antes de considerar que el paciente ha fallecido. [30]
Una reanimación cardiopulmonar normal tiene un orden recomendado denominado 'CAB': primero 'Pecho' (compresiones torácicas), seguido de 'Vía aérea' (intento de abrir las vías respiratorias realizando una inclinación de la cabeza y un levantamiento del mentón) y 'Respiración' (rescate). respiraciones). [5] : S642 A partir de 2010, el Consejo de Resucitación (Reino Unido) todavía recomendaba una orden 'ABC', donde la 'C' significa 'Circulación' (comprobar el pulso), si la víctima es un niño. [31] Puede ser difícil determinar la presencia o ausencia de pulso, por lo que la verificación del pulso se eliminó para los proveedores comunes y los proveedores de atención médica no deben realizarla durante más de 10 segundos. [32] : 8
Para los rescatistas no capacitados que ayudan a víctimas adultas de un paro cardíaco, se recomienda una RCP solo con compresiones (compresiones torácicas solo con las manos o reanimación cardiocerebral, sin ventilación artificial ), ya que es más fácil de realizar y las instrucciones son más fáciles de dar por teléfono. [23] [5] : S643 [5] : S643 [33] : 8 [34] En adultos con paro cardíaco extrahospitalario , la RCP con solo compresiones realizada por el público no especializado tiene una tasa de éxito igual o mayor que la RCP estándar . [34] [35] [36]

El procedimiento de RCP de 'solo compresiones' consiste únicamente en compresiones torácicas que empujan la mitad inferior del hueso que se encuentra en el medio del pecho (el esternón ).
La RCP con sólo compresiones no es tan buena para los niños que tienen más probabilidades de sufrir un paro cardíaco por causas respiratorias. Dos revisiones han encontrado que la RCP con sólo compresiones no tuvo más éxito que ninguna RCP. [35] [5] : S646 La respiración boca a boca para niños y especialmente para bebés debe ser relativamente suave. [35] Se encontró que una proporción de compresiones y respiraciones de 30:2 o 15:2 tenía mejores resultados en los niños. [37] Tanto los niños como los adultos deben recibir 100 compresiones torácicas por minuto. Otras excepciones, además de los niños, incluyen casos de ahogamiento y sobredosis de drogas ; en ambos casos, se recomiendan compresiones y respiración boca a boca si el espectador está capacitado y dispuesto a hacerlo. [38]
Según la AHA, el ritmo de la canción de los Bee Gees " Stayin' Alive " proporciona un ritmo ideal en términos de latidos por minuto para usar en la RCP solo con las manos, que es de 104 latidos por minuto. [39] También se puede tararear " Another One Bites the Dust " de Queen , que tiene 110 latidos por minuto [40] [41] y contiene un patrón de batería que se repite. [42] Para aquellos en paro cardíaco debido a causas no relacionadas con el corazón y en personas menores de 20 años, la RCP estándar es superior a la RCP solo con compresiones. [43] [44]

La RCP estándar se realiza con la víctima en posición supina . La RCP en decúbito prono, o RCP inversa, se realiza a una víctima en decúbito prono , acostada sobre el pecho. Esto se logra girando la cabeza hacia un lado y comprimiendo la espalda. Al girar la cabeza, se puede reducir el riesgo de vómitos y complicaciones causadas por la neumonía por aspiración . [45]
Las pautas actuales de la Asociación Estadounidense del Corazón recomiendan realizar la RCP en posición supina y limita la RCP en decúbito prono a situaciones en las que no se puede girar al paciente. [46]
Durante el embarazo, cuando una mujer está acostada boca arriba, el útero puede comprimir la vena cava inferior y así disminuir el retorno venoso. [7] Por lo tanto, se recomienda empujar el útero hacia la izquierda de la mujer. Esto se puede hacer colocando una almohada o toalla debajo de su cadera derecha de modo que forme un ángulo de 15 a 30 grados y asegurándose de que sus hombros estén planos contra el suelo. Si esto no es efectivo, los profesionales de la salud deben considerar la histerotomía de reanimación de emergencia . [7]
La evidencia generalmente respalda la presencia de la familia durante la RCP. [47] Esto incluye la RCP para niños. [48]
Las compresiones abdominales interpuestas pueden ser beneficiosas en el entorno hospitalario. [49] No hay evidencia de beneficio prehospitalario o en niños. [49]
Se está estudiando el enfriamiento durante la RCP, ya que actualmente los resultados no están claros si mejora o no los resultados. [50]
El masaje cardíaco interno es la compresión manual del corazón expuesto que se lleva a cabo a través de una incisión quirúrgica en la cavidad torácica , generalmente cuando el tórax ya está abierto para una cirugía cardíaca.
No se ha demostrado que los métodos activos de compresión-descompresión que utilizan descompresión mecánica del tórax mejoren los resultados en el paro cardíaco. [51]

Los desfibriladores producen una desfibrilación (descargas eléctricas) que pueden restaurar la función cardíaca normal de la víctima.

Sólo están indicados para algunas arritmias (latidos cardíacos anormales), concretamente la fibrilación ventricular (FV) y la taquicardia ventricular (TV) sin pulso . La desfibrilación no está indicada si el paciente está consciente o tiene pulso normal. La desfibrilación tampoco está indicada en asistolia o actividad eléctrica sin pulso (PEA) , en esos casos se utilizaría una RCP normal para oxigenar el cerebro hasta que se pueda restablecer la función cardíaca. Las descargas eléctricas administradas incorrectamente pueden provocar arritmias peligrosas , como la fibrilación ventricular (FV) . [19]
Cuando un paciente no tiene latidos (o presenta una especie de arritmia que detiene el corazón inmediatamente), se recomienda que alguien pida un desfibrilador (porque son bastante comunes en la actualidad), [20] para intentar con ello una desfibrilación a la víctima ya inconsciente, en caso de que tenga éxito.
El dispositivo de desfibrilación estándar, preparado para un uso rápido fuera de los centros médicos, es el desfibrilador externo automático (DEA), una máquina portátil de pequeño tamaño (similar a un maletín) que puede ser utilizada por cualquier usuario sin formación previa. Esa máquina produce instrucciones de voz grabadas que guían al usuario a lo largo del proceso de desfibrilación. También comprueba el estado de la víctima para aplicar automáticamente descargas eléctricas al nivel correcto, en caso de ser necesarias. Otros modelos son semiautomáticos y requieren que el usuario presione un botón antes de recibir una descarga eléctrica.
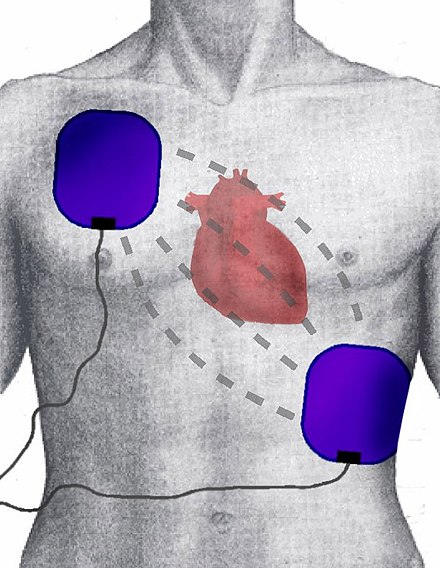
Se debe utilizar un desfibrilador inmediatamente, lo antes posible, y cualquier socorrista haría las maniobras de RCP (compresiones torácicas y respiraciones de rescate) mientras llega. [52] El propio desfibrilador indicaría si se requieren más maniobras de RCP. Como ligera variación de esa secuencia, si el rescatista está completamente solo con una víctima de ahogamiento, o con un niño que ya estaba inconsciente cuando llegó el rescatista, el rescatista haría las maniobras de RCP durante 2 minutos (aproximadamente 5 ciclos de ventilaciones y compresiones); después de eso, el socorrista llamaría a los servicios médicos de emergencia y luego podría intentar buscar un desfibrilador cercano (se supone que las maniobras de RCP son la prioridad para los niños ahogados y la mayoría de los niños que ya han colapsado). [53] [52] [20] [21]
Es conveniente secar las zonas húmedas antes de colocar el desfibrilador. Los parches con electrodos se colocan en las posiciones que aparecen a la derecha. En cuerpos muy pequeños: niños entre 1 y 8 años, y en general cuerpos similares de hasta 25 kg aproximadamente, se recomienda el uso de parches de talla infantil con dosis eléctricas reducidas. Si eso no fuera posible, se utilizarían tamaños y dosis para adultos, y, si los parches fueran demasiado grandes, se colocarían uno en el pecho y otro en la espalda (sin importar cuál de ellos).
Existen varios dispositivos para mejorar la RCP, pero solo los desfibriladores (a partir de 2010) [54] han demostrado ser mejores que la RCP estándar para un paro cardíaco extrahospitalario. [5]
Los dispositivos de cronometraje pueden incluir un metrónomo (un elemento que llevan muchos equipos de ambulancia) para ayudar al rescatista a alcanzar el ritmo correcto. Algunas unidades también pueden brindar recordatorios de tiempo para realizar compresiones, ventilar y cambiar de operador. [55]
No se ha descubierto que los dispositivos mecánicos de compresión torácica sean mejores que las compresiones manuales estándar. [56] Su uso es razonable en situaciones donde las compresiones manuales no son seguras, como en un vehículo en movimiento. [56]
Las indicaciones audibles y visuales pueden mejorar la calidad de la RCP y prevenir la disminución de la frecuencia y profundidad de las compresiones que ocurre naturalmente con la fatiga, [57] [58] y para abordar esta posible mejora, se han desarrollado varios dispositivos para ayudar a mejorar la técnica de RCP. .
Estos elementos pueden ser dispositivos que se colocan encima del pecho, con las manos del socorrista sobre el dispositivo, y una pantalla o retroalimentación de audio que brinda información sobre la profundidad, la fuerza o la velocidad, [59] o en un formato portátil como un guante. . [60] Varias evaluaciones publicadas muestran que estos dispositivos pueden mejorar el rendimiento de las compresiones torácicas. [61] [62]
Además de su uso durante la RCP real en una víctima de paro cardíaco, que depende de que el socorrista lleve consigo el dispositivo, estos dispositivos también se pueden utilizar como parte de programas de entrenamiento para mejorar las habilidades básicas para realizar compresiones torácicas correctas. [63]
La RCP mecánica no ha tenido tanta utilidad como la ventilación mecánica ; sin embargo, su uso en el ámbito prehospitalario está aumentando. [64] Los dispositivos en el mercado incluyen el dispositivo LUCAS , [65] desarrollado en el Hospital Universitario de Lund, [66] y AutoPulse . Ambos usan correas alrededor del pecho para asegurar al paciente. La primera generación de LUCAS utiliza un pistón accionado por gas y una banda constrictora accionada por motor, mientras que las versiones posteriores funcionan con baterías. [67]
Los dispositivos automatizados tienen varias ventajas: permiten a los rescatistas concentrarse en realizar otras intervenciones; no se fatigan y comienzan a realizar compresiones menos efectivas, como lo hacen los humanos; son capaces de realizar compresiones efectivas en entornos con espacio limitado, como las ambulancias aéreas , [68] donde las compresiones manuales son difíciles, y permiten que los trabajadores de las ambulancias estén sujetos de manera segura en lugar de permanecer de pie junto a un paciente en un vehículo a alta velocidad. [69] Sin embargo, las desventajas son el costo de compra, el tiempo para capacitar al personal de emergencia para usarlos, la interrupción de la implementación de la RCP, la posibilidad de una aplicación incorrecta y la necesidad de dispositivos de múltiples tamaños. [70] [71]
Varios estudios han mostrado poca o ninguna mejora en las tasas de supervivencia [72] [73] [74] pero reconocen la necesidad de realizar más estudios. [75]
Para apoyar la formación y la gestión de incidentes, se han publicado aplicaciones móviles en los mercados de aplicaciones más grandes. Una evaluación de 61 aplicaciones disponibles ha revelado que un gran número no sigue las directrices internacionales para el soporte vital básico y muchas aplicaciones no están diseñadas de manera fácil de usar. [76] Como resultado, la Cruz Roja actualizó y respaldó su aplicación de preparación para emergencias, que utiliza imágenes, texto y videos para ayudar al usuario. [77] El Consejo de Resucitación del Reino Unido tiene una aplicación, llamada Lifesaver, que muestra cómo realizar RCP. [78]
La RCP oxigena el cuerpo y el cerebro, lo que favorece la realización de una posterior desfibrilación y el soporte vital avanzado . Incluso en el caso de un ritmo "que no requiere descargas", como la actividad eléctrica sin pulso (PEA), donde no está indicada la desfibrilación, una RCP eficaz no es menos importante. Utilizada sola, la RCP producirá pocas recuperaciones completas, aunque el resultado sin RCP es casi siempre fatal. [79]
Los estudios han demostrado que la RCP inmediata seguida de desfibrilación dentro de los 3 a 5 minutos posteriores a un paro cardíaco repentino por FV mejora drásticamente la supervivencia. En ciudades como Seattle, donde la capacitación en RCP está muy extendida y la desfibrilación por parte del personal de los servicios médicos de emergencia sigue rápidamente, la tasa de supervivencia es de aproximadamente el 20 por ciento para todas las causas y hasta el 57 por ciento para un paro presenciado "descargable". [80] En ciudades como Nueva York, sin esas ventajas, la tasa de supervivencia es sólo del 5 por ciento para un arresto impactante presenciado. [81] De manera similar, la RCP en el hospital tiene más éxito cuando los paros son presenciados, ocurren en la UCI o ocurren en pacientes que usan monitores cardíacos. [82] [83]
\* Los datos de DEA aquí excluyen los centros de salud y los hogares de ancianos, donde los pacientes están más enfermos que el promedio.
En adultos, la RCP realizada únicamente con compresiones por parte de transeúntes parece ser mejor que las compresiones torácicas con respiración boca a boca. [90] La RCP con solo compresiones puede ser menos efectiva en niños que en adultos, ya que es más probable que el paro cardíaco en niños tenga una causa no cardíaca . En un estudio prospectivo de 2010 sobre paro cardíaco en niños (de 1 a 17 años) por causas no cardíacas, la administración de RCP convencional con respiración de rescate por parte de transeúntes produjo un resultado neurológico favorable al mes con más frecuencia que la RCP solo con compresiones. ( O 5,54). Para los paros con causa cardíaca en esta cohorte, no hubo diferencias entre las dos técnicas (OR 1,20). [91] Esto es consistente con las pautas de la Asociación Estadounidense del Corazón para padres. [92]
Cuando las realizan socorristas capacitados, 30 compresiones interrumpidas por dos respiraciones parecen tener un resultado ligeramente mejor que las compresiones torácicas continuas con respiraciones administradas mientras las compresiones están en curso. [90]
La medición del dióxido de carbono al final de la espiración durante la RCP refleja el gasto cardíaco [93] y puede predecir las posibilidades de ROSC. [94]
En un estudio sobre RCP hospitalaria realizado entre 2000 y 2008, el 59 % de los supervivientes de RCP vivieron más de un año después del alta hospitalaria y el 44 % vivió más de 3 años. [95]
Tasas de supervivencia: en los hospitales de EE. UU. en 2017, el 26 % de los pacientes que recibieron RCP sobrevivieron hasta el alta hospitalaria. [96] : e381, e390 [97] En 2017 en los EE. UU., fuera de los hospitales, el 16% de las personas cuyo paro cardíaco fue presenciado sobrevivieron hasta el alta hospitalaria. [98]
Desde 2003, el enfriamiento generalizado de los pacientes después de la RCP [99] y otras mejoras han aumentado la supervivencia y reducido las discapacidades mentales.
La donación de órganos suele ser posible gracias a la RCP, incluso si la RCP no salva al paciente. Si hay retorno de la circulación espontánea (ROSC), se pueden considerar todos los órganos para la donación. Si el paciente no logra un ROSC y la RCP continúa hasta que haya un quirófano disponible, aún se puede considerar la donación de los riñones y el hígado. [100] En los EE. UU. se trasplantan 1.000 órganos por año de pacientes que recibieron RCP. [101] Se pueden tomar donaciones del 40% de los pacientes que tienen ROSC y luego sufren muerte cerebral. [102] Se pueden extraer hasta 8 órganos de cada donante, [103] y se extraen un promedio de 3 órganos de cada paciente que dona órganos. [101]
Las capacidades mentales son aproximadamente las mismas para los sobrevivientes antes y después de la RCP para el 89% de los pacientes, según los recuentos antes y después de los códigos de la Categoría de Rendimiento Cerebral (CPC [104] ) de 12.500 pacientes estadounidenses en un estudio de RCP en hospitales realizado entre 2000 y 2009. . Un 1% más de supervivientes estaban en coma que antes de la RCP. Un 5% más necesita ayuda con las actividades diarias. Un 5% más tenía problemas mentales moderados y aún podía ser independiente. [105]
Para la RCP fuera de los hospitales, un estudio de Copenhague de 2.504 pacientes entre 2007 y 2011 encontró que el 21% de los supervivientes desarrollaron problemas mentales moderados pero aún podían ser independientes, y el 11% de los supervivientes desarrollaron problemas mentales graves, por lo que necesitaban ayuda diaria. Dos pacientes de 2.504 entraron en coma (0,1% de los pacientes, o 2 de 419 supervivientes, 0,5%), y el estudio no registró cuánto duraron los comas. [106]
La mayoría de las personas en coma comienzan a recuperarse en 2 a 3 semanas. [107] Las directrices de 2018 sobre trastornos de la conciencia dicen que ya no es apropiado utilizar el término "estado vegetativo permanente". [108] Las capacidades mentales pueden seguir mejorando en los seis meses posteriores al alta, [109] y en los años siguientes. [107] Para problemas a largo plazo, el cerebro crea nuevos caminos para reemplazar las áreas dañadas. [110] [111]
Las lesiones por RCP varían. El 87% de los pacientes no resultan heridos por la RCP. [112] En general, las lesiones son causadas en el 13% (datos de 2009-2012) de los pacientes, incluyendo fractura de esternón o costillas (9%), lesiones pulmonares (3%) y hemorragias internas (3%). [112] Las lesiones internas contadas aquí pueden incluir contusión cardíaca, [113] hemopericardio , [114] [115] [116] complicaciones de las vías respiratorias superiores , daño a las vísceras abdominales - laceraciones del hígado y el bazo, embolias grasas, complicaciones pulmonares - neumotórax, hemotórax, contusiones pulmonares. [117] [118] La mayoría de las lesiones no afectaron la atención; sólo el 1% de los que recibieron RCP sufrieron lesiones potencialmente mortales. [112] [118]
Las costillas rotas están presentes en el 3% [112] de los que sobreviven hasta el alta hospitalaria y en el 15% de los que mueren en el hospital, para una tasa promedio del 9% (datos de 2009-12) [112] al 8% (1997). –99). [119] En el estudio de 2009-2012, el 20 % de los supervivientes tenían más de 75 años. [112] Un estudio de la década de 1990 encontró que el 55 % de los pacientes de RCP que murieron antes del alta tenían costillas rotas, y un estudio de la década de 1960 encontró que el 97 % hizo; Los niveles de formación y experiencia han mejorado. [120] Se produjeron lesiones pulmonares en el 3% de los pacientes y otras hemorragias internas en el 3% (2009-12).
Los huesos sanan en 1 a 2 meses. [121] [122]
El cartílago costal también se rompe en un número desconocido de casos adicionales, lo que puede parecer como si se rompiera un hueso. [123] [124]
El tipo y la frecuencia de la lesión pueden verse afectados por factores como el sexo y la edad. Un estudio austriaco de 1999 sobre RCP en cadáveres, utilizando una máquina que alternativamente comprimiba el pecho y luego lo tiraba hacia afuera, encontró una mayor tasa de fracturas de esternón en cadáveres femeninos (9 de 17) que en cadáveres masculinos (2 de 20), y descubrió el riesgo de las fracturas de costillas aumentaron con la edad, aunque no dijeron en qué medida. [125] Los niños y los bebés tienen un riesgo bajo de fracturas costales durante la RCP, con una incidencia inferior al 2%, aunque, cuando ocurren, suelen ser anteriores y múltiples. [120] [126] [127]
Cuando la RCP es realizada por error por un transeúnte, en una persona que no está en paro cardíaco, alrededor del 2% sufre lesiones como resultado (aunque el 12% experimentó molestias). [128]
Una revisión de 2004 decía: "La lesión torácica es un precio que vale la pena pagar para lograr la eficacia óptima de las compresiones torácicas. Una compresión torácica cautelosa o débil puede salvar los huesos en el caso individual, pero no la vida del paciente". [120]
El efecto secundario más común es el vómito, que requiere limpiar la boca para que los pacientes no lo respiren. [129] Ocurrió en 16 de 35 intentos de RCP en un estudio de 1989 en el condado de King, Washington. [130]

Las directrices de la Asociación Estadounidense del Corazón dicen que las tasas de supervivencia inferiores al 1% son "inútiles", [131] pero todos los grupos tienen una supervivencia mejor que eso. Incluso entre pacientes muy enfermos, al menos el 10% sobrevive: un estudio de RCP en una muestra de hospitales de EE. UU. entre 2001 y 2010, [82] donde la supervivencia general fue del 19%, encontró una supervivencia del 10% entre los pacientes con cáncer, del 12% entre los pacientes de diálisis, 14% mayores de 80 años, 15% entre los negros, 17% entre los pacientes que vivían en residencias de ancianos, 19% entre los pacientes con insuficiencia cardíaca y 25% entre los pacientes con monitorización cardíaca fuera de la UCI. Otro estudio, de pacientes con cáncer avanzado, encontró la misma supervivencia del 10% mencionada anteriormente. [132] Un estudio de pacientes suecos realizado entre 2007 y 2015 con monitores de ECG encontró que el 40 % sobrevivió al menos 30 días después de la RCP entre los 70 y 79 años, el 29 % entre los 80 y 89 años y el 27 % por encima de los 90 años. [133]
Un estudio anterior de pacientes de Medicare en hospitales entre 1992 y 2005, donde la supervivencia general fue del 18%, encontró una supervivencia del 13% en los vecindarios más pobres, una supervivencia del 12% en mayores de 90 años, una supervivencia del 15% entre las edades de 85 a 89 años y una supervivencia del 17% entre las edades. 80–84. [134] Los pacientes suecos de 90 años o más tuvieron una supervivencia del 15 % hasta el alta hospitalaria, 80 a 89 tuvieron una supervivencia del 20 % y 70 a 79 tuvieron una supervivencia del 28 %. [133]
Un estudio de pacientes del condado de King, WA, que recibieron RCP fuera de los hospitales entre 1999 y 2003, donde el 34% sobrevivió hasta el alta hospitalaria en general, encontró que entre los pacientes con 4 o más afecciones médicas importantes, el 18% sobrevivió; con 3 afecciones importantes, el 24% sobrevivió y el 33% de aquellos con 2 afecciones médicas importantes sobrevivieron. [135]
Varios autores han estudiado la supervivencia de los residentes de hogares de ancianos, [82] [134] [106] [136] [137] [138] [139] y se mide anualmente mediante el Cardiac Arrest Registry to Enhance Survival (CARES). CARES informa resultados de RCP de un área de influencia de 115 millones de personas, incluidos 23 registros estatales, y comunidades individuales en otros 18 estados a partir de 2019. [140] Los datos de CARES muestran que en los centros de atención médica y hogares de ancianos donde hay DEA disponibles y Utilizado, las tasas de supervivencia son el doble de la supervivencia promedio encontrada en hogares de ancianos en general. [98]
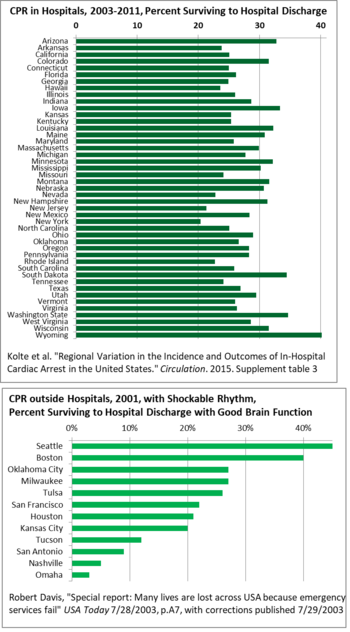
Geográficamente, existe una amplia variación de un estado a otro en la supervivencia después de la RCP en los hospitales de EE. UU., desde el 40% en Wyoming hasta el 20% en Nueva York, por lo que hay espacio para que se difundan las buenas prácticas, elevando los promedios. [141] Para la RCP fuera de los hospitales , la supervivencia varía aún más en los EE. UU., del 3% en Omaha al 45% en Seattle en 2001. Este estudio sólo contó los ritmos cardíacos que pueden responder a las descargas del desfibrilador (taquicardia). [142] Una razón importante para la variación ha sido el retraso en algunas áreas entre la llamada a los servicios de emergencia y la salida de los médicos, y luego la llegada y el tratamiento. Los retrasos fueron causados por la falta de monitoreo y el desajuste entre el reclutamiento de personas como bomberos, aunque la mayoría de las llamadas de emergencia a las que están asignados son médicas, por lo que el personal se resistió y retrasó las llamadas médicas. [142] Los códigos de construcción han reducido el número de incendios, pero el personal todavía se considera bomberos.
En algunos casos, la RCP puede considerarse una forma de distanasia . [144] [145]
Varios estudios muestran que, en caso de paro cardíaco fuera del hogar, los transeúntes en los EE. UU. intentan realizar la RCP entre el 14% [146] y el 45% [147] de las veces, con una mediana del 32%. [148] A nivel mundial, las tasas de RCP por parte de transeúntes fueron tan bajas como el 1 % y tan altas como el 44 %. [149] Sin embargo, la efectividad de esta RCP es variable y los estudios sugieren que solo alrededor de la mitad de la RCP realizada por transeúntes se realiza correctamente. [150] [151] Un estudio encontró que los miembros del público que han recibido capacitación en RCP en el pasado carecen de las habilidades y la confianza necesarias para salvar vidas. Los autores del informe sugirieron que se necesita una mejor capacitación para mejorar la voluntad de responder a un paro cardíaco. [148] Los factores que influyen en la RCP por parte de transeúntes en un paro cardíaco extrahospitalario incluyen:
Existe una relación entre la edad y la posibilidad de que se inicie la RCP. Es mucho más probable que se les intente realizar RCP a las personas más jóvenes antes de la llegada de los servicios médicos de emergencia. [146] [153] Los transeúntes administran RCP con mayor frecuencia cuando están en público que cuando están en el hogar de la persona, aunque los profesionales de la salud son responsables de más de la mitad de los intentos de reanimación fuera del hospital. [147] Las personas sin conexión con la persona tienen más probabilidades de realizar RCP que un miembro de su familia. [154]
También existe una relación clara entre la causa del arresto y la probabilidad de que un transeúnte inicie la RCP. Es más probable que los legos administren RCP a personas más jóvenes con un paro cardíaco en un lugar público cuando tiene una causa médica; aquellos detenidos por traumatismo, desangramiento o intoxicación tienen menos probabilidades de recibir RCP. [154]
Se cree que existe una mayor probabilidad de que se realice la RCP si se le dice al espectador que realice sólo el elemento de compresión torácica de la reanimación. [36] [155]
El primer estudio formal sobre el sesgo de género al recibir RCP por parte del público versus profesionales fue realizado por la Asociación Estadounidense del Corazón y los Institutos Nacionales de Salud (NIH), y examinó casi 20,000 casos en los EE. UU. El estudio encontró que las mujeres tienen un seis por ciento menos de probabilidades que los hombres recibir RCP por parte de un transeúnte cuando sufren un paro cardíaco en un lugar público, citando la disparidad como "probablemente debido al temor de ser acusados falsamente de agresión sexual ". [156] [157]
Es probable que la RCP sea eficaz sólo si se inicia dentro de los 6 minutos posteriores a la interrupción del flujo sanguíneo [158] porque se produce daño permanente a las células cerebrales cuando la sangre fresca infunde las células después de ese tiempo, ya que las células del cerebro quedan inactivas en tan solo 4 a 4 minutos. 6 minutos en un ambiente privado de oxígeno y, por lo tanto, no puede sobrevivir a la reintroducción de oxígeno en una reanimación tradicional. La investigación que utilizó infusión de sangre cardiopléjica dio como resultado una tasa de supervivencia del 79,4 % con intervalos de paro cardíaco de 72 ± 43 minutos; en comparación, los métodos tradicionales logran una tasa de supervivencia del 15 % en este escenario. Actualmente se necesitan nuevas investigaciones para determinar qué papel tendrán la RCP, la desfibrilación y las nuevas técnicas avanzadas de reanimación gradual con este nuevo conocimiento. [159]
Una excepción notable es el paro cardíaco que ocurre junto con la exposición a temperaturas muy frías. La hipotermia parece proteger al ralentizar los procesos metabólicos y fisiológicos , disminuyendo en gran medida la necesidad de oxígeno de los tejidos. [160] Hay casos en los que la RCP, la desfibrilación y técnicas avanzadas de calentamiento han revivido a las víctimas después de períodos sustanciales de hipotermia. [161]
La RCP a menudo se tergiversa gravemente en las películas y la televisión como si fuera muy eficaz para reanimar a una persona que no respira y no tiene circulación. [162]
Un estudio de 1996 publicado en el New England Journal of Medicine demostró que las tasas de éxito de la RCP en programas de televisión eran del 75% para la circulación inmediata y del 67% de supervivencia hasta el alta. [162] Esto le da al público en general una expectativa poco realista de un resultado exitoso. [162] Cuando se les informa sobre las tasas de supervivencia reales, la proporción de pacientes mayores de 60 años que desean RCP en caso de sufrir un paro cardíaco cae del 41% al 22%. [163]
.jpg/440px-CPR_Training_(49386549467).jpg)
Es peligroso realizar RCP a una persona que respira normalmente. Estas compresiones torácicas crean un importante traumatismo local contundente , con riesgo de hematomas o fractura del esternón o las costillas . [164] Si un paciente no respira, estos riesgos aún existen, pero quedan eclipsados por la amenaza inmediata a la vida. Por este motivo, el entrenamiento siempre se realiza con un maniquí , como el conocido modelo Resusci Anne . [165]
La representación de la técnica de RCP en la televisión y el cine a menudo es deliberadamente incorrecta. Los actores que simulan la realización de RCP pueden doblar los codos mientras parecen comprimir, para evitar que la fuerza llegue al pecho del actor que interpreta al paciente. [166]
Una forma de "auto-RCP" denominada " RCP para la tos " fue el tema de una cadena de correos electrónicos engañosos titulado "Cómo sobrevivir a un ataque cardíaco cuando está solo", que citaba erróneamente al "ViaHealth Rochester General Hospital" como la fuente de la técnica. . El Hospital General de Rochester ha negado cualquier conexión con la técnica. [167] [168]
La "RCP con tos" en el sentido de reanimarse uno mismo es imposible porque un síntoma destacado del paro cardíaco es la pérdida del conocimiento, lo que imposibilita la tos. [169]
La Asociación Estadounidense del Corazón (AHA) y otros organismos de reanimación [170] no respaldan la "RCP para la tos", que califica como un nombre inapropiado ya que no es una forma de reanimación . La AHA reconoce un uso legítimo limitado de la técnica de la tos: "Esta técnica de tos para mantener el flujo sanguíneo durante arritmias breves ha sido útil en el hospital, particularmente durante el cateterismo cardíaco . En tales casos, el ECG del paciente se monitorea continuamente y un médico es presente." [171] Cuando se utiliza la tos en pacientes capacitados y monitoreados en hospitales, se ha demostrado que es eficaz sólo durante 90 segundos. [170]
Al menos en un caso, se ha alegado que la RCP aprendida en una película se utilizó para salvar la vida de una persona. En abril de 2011, se afirmó que Tristin Saghin, de nueve años, salvó la vida de su hermana administrándole RCP después de que cayera a una piscina, utilizando únicamente el conocimiento de RCP que había aprendido de una película, Black Hawk Down. . [172]
A menos de 1/3 de las personas que sufren un paro cardíaco en casa, en el trabajo o en un lugar público se les realiza RCP. La mayoría de los espectadores temen poder hacer algo mal. [173] El 28 de octubre de 2009, la American Heart Association y el Ad Council lanzaron un anuncio de servicio público y un sitio web sobre RCP solo con manos como medio para abordar este problema. [174] En julio de 2011, se agregó nuevo contenido al sitio web, incluida una aplicación digital que ayuda al usuario a aprender cómo realizar RCP con las manos únicamente. [175]
En el siglo XIX, el doctor HR Silvester describió un método (el método Silvester) de ventilación artificial en el que el paciente se acuesta boca arriba y se levantan los brazos por encima de la cabeza para ayudar a la inhalación y luego se presionan contra el pecho para ayudar a la exhalación. [176] La técnica de respiración artificial de Holger Nielsen, desarrollada por el médico danés Holger Nielsen , revolucionó el campo de la atención médica de emergencia. Introducida a principios del siglo XX, esta técnica implicaba colocar al paciente en posición supina (acostado boca arriba) y el ejecutante de la técnica arrodillado al lado o encima del paciente. La técnica de Holger Nielsen utilizó un resucitador manual, comúnmente conocido como "bolsa de Holger Nielsen", para administrar respiraciones de rescate. El artista colocaría una máscara o la boquilla de la bolsa sobre la boca y la nariz del paciente mientras comprimía manualmente la bolsa. Esta acción entregaría un flujo controlado de aire a los pulmones del paciente, ayudando en la oxigenación y facilitando el intercambio de gases. [177] [178]
No fue hasta mediados del siglo XX que la comunidad médica en general comenzó a reconocer y promover la ventilación artificial en forma de reanimación boca a boca combinada con compresiones torácicas como parte clave de la reanimación después de un paro cardíaco . La combinación se vio por primera vez en un vídeo de entrenamiento de 1962 llamado "The Pulse of Life" creado por James Jude , Guy Knickerbocker y Peter Safar . Jude y Knickerbocker, junto con William Kouwenhoven y Joseph S. Redding habían descubierto recientemente el método de compresiones torácicas externas, mientras que Safar había trabajado con Redding y James Elam para demostrar la eficacia de la reanimación boca a boca. El primer intento de probar la técnica lo realizaron Redding, Safar y JW Pearson en un perro. Poco después, la técnica se utilizó para salvar la vida de un niño. [179] Sus hallazgos combinados se presentaron en la reunión anual de la Sociedad Médica de Maryland el 16 de septiembre de 1960, en Ocean City, y obtuvieron una amplia aceptación durante la década siguiente, ayudados por el video y la gira de conferencias que emprendieron. Peter Safar escribió el libro ABC of Resuscitation en 1957. En los EE. UU., se promovió por primera vez como una técnica para que el público la aprendiera en la década de 1970. [180]
La reanimación boca a boca se combinó con compresiones torácicas basándose en el supuesto de que la ventilación activa es necesaria para mantener oxigenada la sangre circulante, y la combinación se aceptó sin comparar su eficacia con las compresiones torácicas solas. Sin embargo, una investigación realizada en la década de 2000 demostró que esa suposición era errónea, lo que dio lugar a que la Asociación Estadounidense del Corazón reconociera la eficacia de las compresiones torácicas por sí solas (consulte Compresión únicamente en este artículo). [181]
Los métodos de RCP continuaron avanzando, con avances en la década de 2010 que incluyeron un énfasis en la estimulación cardíaca rápida y constante y un menor énfasis en el aspecto de la respiración. Los estudios han demostrado que las personas que recibieron una compresión torácica rápida y constante sólo del corazón tienen un 22% más de probabilidades de sobrevivir que aquellas que recibieron RCP convencional que incluía respiración. Debido a que las personas tienden a ser reacias a realizar reanimación boca a boca, la RCP sólo de tórax casi duplica las posibilidades de supervivencia en general, al aumentar las probabilidades de recibir RCP en primer lugar. [182]
Es factible realizar RCP en animales, incluidos perros y gatos. [183] Los principios y prácticas son similares a la RCP para humanos, excepto que la reanimación generalmente se realiza a través de la nariz del animal, no por la boca. La RCP sólo debe realizarse en animales inconscientes para evitar el riesgo de ser mordidos; un animal consciente no requeriría compresiones torácicas. Los animales, dependiendo de la especie, pueden tener una densidad ósea más baja que los humanos, por lo que la RCP puede debilitar los huesos después de realizarse. [184]
La categoría de rendimiento cerebral (puntuaciones CPC) se utiliza como herramienta de investigación para describir resultados "buenos" y "malos". El nivel 1 está consciente y alerta con función normal. El nivel 2 es sólo una discapacidad leve. El nivel 3 es discapacidad moderada. El nivel 4 es discapacidad grave. El nivel 5 es estado comatoso o vegetativo persistente. El nivel 6 es muerte cerebral o muerte por otras causas. [185]
El siguiente es un resumen de las recomendaciones basadas en evidencia para la realización de soporte vital básico: Los rescatistas comienzan la RCP si la víctima está inconsciente, no se mueve y no respira (ignorando los jadeos ocasionales).[...]
Cuando no se puede colocar al paciente en decúbito supino, puede ser razonable que los rescatistas realicen RCP con el paciente en decúbito prono, especialmente en pacientes hospitalizados con una vía aérea avanzada colocada (Clase IIb, LOE C).
Un análisis de 3.700 paros cardíacos publicado el viernes en la revista Lancet encontró que la RCP con sólo las manos salvó un 22% más de vidas que el método convencional. En total, el cambio podría salvar hasta 3.000 vidas adicionales al año en Estados Unidos y entre 5.000 y 10.000 en América del Norte y Europa, dice el autor principal, Peter Nagele, de la Universidad de Washington en St. Louis. Un estudio publicado el 6 de octubre en el Journal of the American Medical Association encontró que los transeúntes que aplicaron RCP solo con las manos pudieron aumentar la supervivencia del 18% al 34% para aquellos que recibieron RCP convencional o ninguna. Además, el porcentaje de personas dispuestas a realizar RCP aumentó del 28% en 2005 al 40% en 2009.