El bloqueo auriculoventricular de tercer grado (bloqueo AV) es una afección médica en la que el impulso eléctrico generado en el nódulo sinoauricular (nódulo SA) en la aurícula del corazón no puede propagarse a los ventrículos . [1]
Como el impulso está bloqueado, un marcapasos accesorio en las cámaras inferiores normalmente activará los ventrículos. Esto se conoce como ritmo de escape . Como este marcapasos accesorio también se activa independientemente del impulso generado en el nódulo SA, se pueden observar dos ritmos independientes en el electrocardiograma (ECG).
Las personas con bloqueo AV de tercer grado generalmente experimentan bradicardia grave (una frecuencia cardíaca anormalmente baja), hipotensión y, a veces, inestabilidad hemodinámica . [2]

Muchas enfermedades pueden causar un bloqueo cardíaco de tercer grado, pero la causa más común es la isquemia coronaria . La degeneración progresiva del sistema de conducción eléctrica del corazón puede provocar un bloqueo cardíaco de tercer grado. Esto puede estar precedido por un bloqueo AV de primer grado , un bloqueo AV de segundo grado , un bloqueo de rama del haz de His o un bloqueo bifascicular . Además, el infarto agudo de miocardio puede presentarse con un bloqueo AV de tercer grado. [3]
Un infarto de miocardio de la pared inferior puede dañar el nódulo auriculoventricular y causar un bloqueo cardíaco de tercer grado. En este caso, el daño suele ser transitorio. Los estudios han demostrado que el bloqueo cardíaco de tercer grado en el contexto de un infarto de miocardio de la pared inferior suele resolverse en un plazo de dos semanas. [4] El ritmo de escape suele originarse en la unión auriculoventricular y producir un ritmo de escape de complejo estrecho. [ cita requerida ]
Un infarto de miocardio de la pared anterior puede dañar el sistema de conducción distal del corazón, causando un bloqueo cardíaco de tercer grado. Inicialmente demostrado en estudios con animales, esto se debe a una marcada reducción en la subunidad β Kv de los canales de K+ dependientes del voltaje en las células marcapasos de la unión auriculoventricular, lo que causa una propagación significativamente reducida de iones a través de las uniones comunicantes entre las células cardíacas y, por lo tanto, prolonga el intervalo PR. [5] Esto suele ser un daño extenso y permanente al sistema de conducción, lo que hace necesario colocar un marcapasos permanente. [6] El ritmo de escape generalmente se origina en los ventrículos, lo que produce un ritmo de escape complejo y amplio.
El bloqueo cardíaco de tercer grado también puede ser congénito y se ha relacionado con la presencia de lupus en la madre. [7] Se cree que los anticuerpos maternos pueden atravesar la placenta y atacar el tejido cardíaco durante la gestación . Se desconoce la causa del bloqueo cardíaco de tercer grado congénito en muchos pacientes. Los estudios sugieren que la prevalencia del bloqueo cardíaco de tercer grado congénito es de entre 1 en 15.000 y 1 en 22.000 nacidos vivos. [ cita requerida ]
La hipercalemia en aquellos con enfermedad cardíaca previa [8] y enfermedad de Lyme también puede provocar un bloqueo cardíaco de tercer grado. [9]
El bloqueo AV puede observarse en pacientes con hipermagnesemia que reciben dosis intravenosas excesivas de sulfato de magnesio . [10] : 281
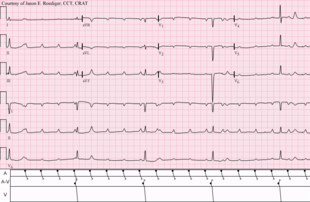
El diagnóstico se centra principalmente en el análisis del ECG de 12 derivaciones del paciente. Es probable que un paciente con un bloqueo AV de tercer grado presente ondas p que no se corresponden con complejos QRS junto con bradicardia.
La atropina se utiliza a menudo como tratamiento de primera línea de un bloqueo cardíaco de tercer grado en presencia de un QRS estrecho que indica un bloqueo nodal, pero puede tener poco o ningún efecto en un bloqueo infranodal. [11] La atropina actúa reduciendo la estimulación vagal a través del nodo AV, pero no será eficaz en aquellos que hayan tenido un trasplante cardíaco previo. [12] Se pueden utilizar otros fármacos, como la epinefrina o la dopamina, que tienen efectos cronotrópicos positivos y pueden aumentar la frecuencia cardíaca. [13] El tratamiento en situaciones de emergencia puede implicar una estimulación eléctrica transcutánea en aquellos que están hemodinámicamente inestables de forma aguda y se puede utilizar independientemente del nivel de conciencia de la persona. [14] Se pueden utilizar agentes sedantes, como una benzodiazepina o un opiáceo, junto con la estimulación transcutánea para reducir el dolor causado por la intervención. [13] [14]
En caso de sospecha de sobredosis de betabloqueantes , el bloqueo cardíaco puede tratarse con agentes farmacológicos para revertir la causa subyacente con el uso de glucagón . En caso de sobredosis de bloqueantes de los canales de calcio tratada con cloruro de calcio y la toxicidad digitálica puede tratarse con digoxina, un fármaco inmunosupresor . [15]
El bloqueo AV de tercer grado se puede tratar de forma más permanente con el uso de un marcapasos artificial de doble cámara . [16] Este tipo de dispositivo normalmente escucha un pulso del nódulo SA a través de un cable en la aurícula derecha y envía un pulso a través de un cable al ventrículo derecho con un retraso apropiado, activando tanto el ventrículo derecho como el izquierdo. Los marcapasos en esta función suelen estar programados para imponer una frecuencia cardíaca mínima y registrar casos de aleteo auricular y fibrilación auricular , dos afecciones secundarias comunes que pueden acompañar al bloqueo AV de tercer grado. Dado que la corrección del bloqueo de tercer grado con marcapasos requiere una estimulación continua de los ventrículos, un posible efecto secundario es el síndrome del marcapasos , y puede requerir el uso de un marcapasos biventricular , que tiene un tercer cable adicional colocado en una vena en el ventrículo izquierdo, lo que proporciona una estimulación más coordinada de ambos ventrículos. [ cita requerida ]
Las directrices del Consejo Europeo Conjunto de Resucitación y Reanimación (Reino Unido) de 2005 [17] establecen que la atropina es el tratamiento de primera línea, especialmente si hay signos adversos, a saber: 1) frecuencia cardíaca < 40 lpm, 2) presión arterial sistólica < 100 mm Hg, 3) signos de insuficiencia cardíaca y 4) arritmias ventriculares que requieran supresión. Si no responden a la atropina o existe un riesgo potencial de asistolia, está indicada la estimulación transvenosa. Los factores de riesgo de asistolia incluyen 1) asistolia previa, 2) bloqueo cardíaco completo con complejos anchos y 3) pausa ventricular durante > 3 segundos. El bloqueo AV tipo 2 de Mobitz es otra indicación para la estimulación.
Al igual que con otras formas de bloqueo cardíaco, la prevención secundaria también puede incluir medicamentos para controlar la presión arterial y la fibrilación auricular, así como cambios en el estilo de vida y la dieta para reducir los factores de riesgo asociados con el ataque cardíaco y el accidente cerebrovascular .
El tratamiento temprano del bloqueo auriculoventricular se basa en la presencia y la gravedad de los síntomas y signos asociados con el ritmo de escape ventricular. Los pacientes hemodinámicamente inestables requieren medicación inmediata y, en la mayoría de los casos, marcapasos temporal para aumentar la frecuencia cardíaca y el gasto cardíaco.
Una vez que el paciente se encuentra hemodinámicamente estable, se debe evaluar y tratar una causa potencialmente reversible. Si no se identifica una causa reversible, se inserta un marcapasos permanente. [ cita requerida ] La mayoría de los pacientes estables tienen síntomas persistentes relacionados con la bradicardia y requieren la identificación y el tratamiento de cualquier causa reversible o un marcapasos implantable permanente.
Antes de insertar un marcapasos permanente se deben descartar causas reversibles de bloqueo AV completo, como medicamentos que disminuyen la frecuencia cardíaca y que inducen hipercalemia.
El bloqueo auriculoventricular completo en el infarto agudo de miocardio debe tratarse con marcapasos temporal y revascularización. [18] [ cita requerida ]
El bloqueo auriculoventricular completo causado por hipercalemia debe tratarse para reducir los niveles séricos de potasio y los pacientes con hipotiroidismo también deben recibir hormona tiroidea. [18]
Si no existe una causa reversible, el tratamiento claro del bloqueo auriculoventricular completo es en la mayoría de los casos la colocación de un marcapasos permanente. [ cita requerida ]
El pronóstico de los pacientes con bloqueo cardíaco completo es generalmente malo sin tratamiento. Los pacientes con bloqueo cardíaco de primer y segundo grado suelen ser asintomáticos. [19]
{{cite book}}: CS1 maint: falta la ubicación del editor ( enlace ) CS1 maint: otros ( enlace ){{cite book}}: CS1 maint: falta la ubicación del editor ( enlace ) CS1 maint: otros ( enlace ){{cite book}}: CS1 maint: falta la ubicación del editor ( enlace ) CS1 maint: otros ( enlace ){{cite book}}: CS1 maint: falta la ubicación del editor ( enlace ) CS1 maint: otros ( enlace )