La disección espontánea de la arteria coronaria ( SCAD , por sus siglas en inglés) es una afección poco común pero potencialmente letal en la que una de las arterias coronarias que irrigan el corazón desarrolla espontáneamente una acumulación de sangre, o hematoma , dentro de la pared de la arteria debido a un desgarro en la pared. La SCAD es una de las disecciones arteriales que pueden ocurrir. [1]
La disección espontánea de las arterias coronarias es una de las principales causas de infarto de miocardio en mujeres jóvenes y sanas que, por lo general, carecen de los factores de riesgo cardiovascular típicos. Aunque todavía no se conoce la causa exacta, es probable que la disección espontánea de las arterias coronarias esté relacionada con cambios que se producen durante y después del embarazo, o posiblemente con la genética, influencias hormonales, problemas inflamatorios o cambios debidos a enfermedades. Estos cambios provocan la disección de la pared, lo que restringe el flujo sanguíneo al corazón y provoca síntomas. La disección espontánea de las arterias coronarias suele diagnosticarse en el laboratorio de cateterismo mediante una angiografía , aunque existen pruebas de confirmación más avanzadas. Aunque el riesgo de muerte debido a la disección espontánea de las arterias coronarias es bajo, tiene una tasa de recurrencia relativamente alta, lo que provoca más síntomas similares a los de un infarto de miocardio en el futuro.
La SCAD a menudo se presenta como un ataque cardíaco en mujeres jóvenes o de mediana edad, sanas. [2] Este patrón generalmente incluye dolor en el pecho, ritmo cardíaco acelerado, dificultad para respirar, sudoración, cansancio extremo, náuseas y mareos. [3] Una minoría de personas con SCAD también pueden presentar shock cardiogénico (2-5%), arritmias ventriculares (3-11%) o después de muerte cardíaca súbita . [4] La SCAD asociada al embarazo y al posparto generalmente tiene peores resultados en comparación con otros casos. [4]
Los factores de riesgo incluyen el embarazo y el período posparto . La evidencia sugiere que los cambios vasculares relacionados con el estrógeno y la progesterona afectan las arterias coronarias durante este período, lo que contribuye a la SCAD. [4] Algunos informes de casos y series de casos sugieren asociaciones con enfermedades inflamatorias autoinmunes, pero no ha habido estudios más amplios para explorar esta relación. [4] Las condiciones hereditarias subyacentes como la displasia fibromuscular [5] y los trastornos del tejido conectivo (p. ej., síndrome de Marfan , síndrome de Ehlers-Danlos y síndrome de Loeys-Dietz ) están asociadas con la SCAD, [6] [4] Los desencadenantes de la SCAD pueden incluir estrés físico o emocional severo, pero muchos casos no tienen una causa obvia. [7] [8]
Los síntomas de SCAD son el resultado de una restricción en el tamaño del lumen de la arteria coronaria afectada. Un sangrado dentro de la pared de la arteria ( túnica íntima ) que se origina de los microvasos que perfunden esta capa muscular ( vasa vasorum ) conduce a una acumulación de sangre, o hematoma , entre las capas de la pared de la arteria. [1] El hematoma empuja el lumen hacia adentro, impidiendo que la sangre fluya al músculo cardíaco ( miocardio ). En algunos casos (~30%) este hematoma (también conocido como hematoma intramural) también está acompañado por un desgarro en la capa más interna de la arteria, una monocapa de células endoteliales llamada túnica íntima . No está claro si esto precede o sigue a un sangrado dentro de la pared de la arteria. [9] El seguimiento de la sangre dentro de la pared de la arteria (tanto en presencia como en ausencia de un desgarro de la íntima) se conoce como "falso lumen ". [10] [11] [12] La restricción del flujo sanguíneo en el lumen "verdadero" limita la disponibilidad de oxígeno y nutrientes para el músculo cardíaco o miocardio . Como resultado, el miocardio continúa demandando oxígeno pero no es adecuadamente suministrado por la arteria coronaria. Este desequilibrio conduce a isquemia , daño y en algunos casos puede provocar la muerte del tejido del miocardio, causando un ataque cardíaco ( infarto de miocardio ).

Aunque los mecanismos moleculares que sustentan la SCAD aún no se comprenden bien, los estudios han implicado que la disfunción de los vasa vasorum , los microvasos que perfunden la capa muscular de la arteria coronaria, conducen al sangrado. Existe una correlación inversa entre la cantidad de vasa vasorum presente en las regiones de la arteria coronaria y la probabilidad de que un área se vea afectada por una SCAD. [1] Se ha planteado la hipótesis de que las alteraciones en la resistencia de la pared vascular, debido a la disfunción en la vía TGF-β , la matriz extracelular y la contractilidad de las células del músculo liso vascular , alteran la capacidad de los vasa vasorum para perfundir la pared vascular, lo que conduce a (1) un posible microtrombo y sangrado, o (2) un área de hipoxia, que probablemente induciría la angiogénesis de la formación de nuevos microvasos de nuevos vasos inmaduros (y, por lo tanto, con fugas). [1]
Es probable que tanto la genética como el medio ambiente desempeñen un papel en la aparición de la disección espontánea de la arteria coronaria. Se ha vinculado una serie de variantes genéticas con un mayor riesgo de padecerla. Al igual que con la disección (médica) en general, los genes identificados implican una disfunción en cuatro vías moleculares celulares principales: la vía del TGF-β , [13] la vía de la matriz extracelular , la contractilidad de las células musculares lisas vasculares y el metabolismo celular. [1] En un estudio de 91 casos no relacionados de disección espontánea de la arteria coronaria se implicaron variantes en genes como ALDH18A1, COL3A1, COL4A1, FBN1 y ACVR1 . [13]

Dadas las características demográficas de la disección espontánea de la arteria coronaria, es importante mantener un alto índice de sospecha de la enfermedad en mujeres con bajo riesgo que presentan síntomas de síndrome coronario agudo . La evaluación inicial puede mostrar cambios en el ECG de elevación del segmento ST, como ataques cardíacos debidos a otras causas. La disección espontánea de la arteria coronaria comprende entre el 2 y el 4 % de todos los casos de síndrome coronario agudo. [14]
Con biomarcadores cardíacos y cambios en el ECG típicamente elevados, las personas a menudo se someterán a una evaluación de angiografía coronaria . [4] [15] [16] Es importante reconocer la SCAD a través de la angiografía ya que otras medidas confirmatorias conllevan mayores riesgos. [17]
Existen 3 tipos de SCAD según criterios angiográficos y anatómicos; las designaciones se basan en la ubicación y extensión del hematoma dentro de las paredes de las arterias coronarias. [18] La SCAD tipo 1 resulta de un desgarro de la íntima de la arteria coronaria (un desgarro de la capa más interna de la pared arterial) que crea una luz falsa a medida que la sangre fluye hacia el nuevo espacio. [18] Una lesión de SCAD tipo 1 se ve en la angiografía o en las imágenes intravasculares como un colgajo radiolúcido que separa los dos canales de flujo; separando la luz falsa de la luz verdadera de la arteria coronaria. [18] La SCAD tipo 2, el tipo más común de lesiones de SCAD, vista en el 60-75% de los pacientes, ocurre debido a un hematoma intramural o una acumulación de sangre en la capa muscular de la pared de la arteria coronaria con ausencia de desgarro de la íntima. [18] Esto se ve en la angiografía coronaria como un cambio abrupto en el calibre coronario con un segmento largo de una arteria difusamente estrecha (típicamente más largo de 20 mm). [18] La SCAD tipo 2 se subdivide en tipo 2A donde el segmento estrecho de la arteria coronaria está flanqueado por segmentos de calibre normal y tipo 2B donde la estenosis continúa hasta el extremo de una arteria coronaria. [18] La SCAD tipo 3, el tipo menos común, también se debe a un hematoma intramural que causa estenosis coronaria, pero las lesiones son más cortas que las observadas en la SCAD tipo 2, siendo de menos de 20 mm de longitud. [18] Debido al segmento corto de estenosis coronaria en la SCAD tipo 3, a menudo es difícil diferenciar las lesiones de SCAD tipo 3 de la estenosis coronaria debido a placas ateroscleróticas y a menudo se necesitan imágenes intracoronarias para distinguir entre las dos. [18] Algunos autores han propuesto una cuarta designación de SCAD, SCAD tipo 4, en la que hay una oclusión intraluminal completa de la arteria coronaria debido a cualquiera de los tipos mencionados anteriormente (Tipo 1-3). [18]
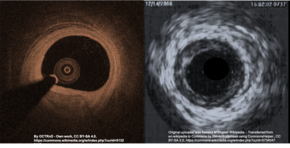
Las imágenes intracoronarias (ICI), que consisten en tomografía de coherencia óptica intracoronaria (OCT) y ecografía intravascular (IVUS), pueden ayudar a distinguir la SCAD de una lesión aterosclerótica cuando es difícil hacerlo con angiografía. [19] Las técnicas ICI proporcionan una visión directa de las paredes de la arteria coronaria para confirmar la SCAD, pero en realidad pueden empeorar la disección a medida que las sondas se insertan en el área dañada. [4] La ICI confiere un riesgo del 3,4 % de disección iatrogénica en personas con SCAD en comparación con el riesgo del 0,2 % en la población general. [4] Entre los dos métodos ICI, la OCT, una técnica más nueva, tiene una resolución espacial superior a la IVUS y es la técnica preferida si se requiere ICI, [4] pero la necesidad de inyectar contraste adicional con OCT plantea el riesgo de empeorar la disección. [14]
Algunos estudios proponen la angiografía coronaria por TC para evaluar la SCAD en personas con menor riesgo, y se están realizando investigaciones sobre este enfoque. [4] [17]
El tratamiento depende de los síntomas que se presenten. En la mayoría de las personas hemodinámicamente estables sin compromiso coronario de alto riesgo, se recomienda un tratamiento médico conservador con control de la presión arterial. [4] [20] [21] En estas personas, especialmente si la angiografía demuestra un flujo coronario adecuado, la evolución más probable suele conducir a la curación espontánea, a menudo en el plazo de 30 días. [22] La anticoagulación debe suspenderse tras el diagnóstico de disección espontánea de arteria coronaria mediante angiografía coronaria, ya que la continuación de la anticoagulación puede provocar la propagación del hematoma y la disección. [18]
En los casos que involucran coronarias de alto riesgo, inestabilidad hemodinámica o falta de mejoría o empeoramiento después de los intentos iniciales de tratamiento, puede ser necesario un tratamiento urgente con stents coronarios o cirugía de bypass de la arteria coronaria . [17] Los stents conllevan el riesgo de empeorar la disección o tienen un mayor riesgo de otras complicaciones ya que las paredes de los vasos en la SCAD ya están débiles debido a la enfermedad antes de introducir el stent. [4] Faltan estudios amplios sobre la cirugía de bypass de la arteria coronaria, pero este enfoque se utiliza para redirigir la sangre al corazón alrededor del área afectada para los casos que involucran la arteria coronaria principal izquierda o cuando otros enfoques fallan. [4] [23] [24]
La angina o el dolor torácico debido a insuficiencia coronaria puede persistir durante meses después de una SCAD, a veces incluso cuando la angiografía repetida muestra curación del vaso. Los agentes antianginosos como los nitratos , los bloqueadores de los canales de calcio y la ranolazina están indicados como agentes farmacológicos antianginosos después de una SCAD. [18] El control de la hipertensión también está indicado después de una SCAD, y los betabloqueantes muestran especialmente una reducción en la recurrencia de la SCAD. [18] Las estatinas no se recomiendan en el tratamiento posterior a una SCAD (en ausencia de otras indicaciones para las estatinas) ya que los infartos de miocardio en la SCAD no son el resultado de placas ateroscleróticas. [18] La rehabilitación cardíaca se recomienda para todos los pacientes después de un infarto de miocardio debido a una SCAD y se asocia con una reducción de los síntomas anginosos y un mayor bienestar psicológico. [18] La terapia antiplaquetaria dual debe iniciarse después de que se utilice una intervención coronaria percutánea (stents) para tratar la SCAD y continuar durante al menos 1 año después. [18] También se puede utilizar una terapia antiplaquetaria dual durante la fase aguda y durante al menos 1 año después de una SCAD tratada médicamente, según el consenso de expertos. [18]
El estrés físico se asocia con la recurrencia de la disección espontánea de la arteria coronaria, pero no existen parámetros de frecuencia cardíaca, presión arterial o ejercicio con pesas establecidos en aquellos con disección espontánea de la arteria coronaria. En general, se recomienda que aquellos con disección espontánea de la arteria coronaria eviten el ejercicio isométrico , el entrenamiento de resistencia de alta intensidad, el ejercicio hasta el punto de agotamiento y las actividades que impliquen una maniobra de Valsalva prolongada para reducir el riesgo de recurrencia de la disección espontánea de la arteria coronaria. [18]
Después de abordar la SCAD, las personas a menudo reciben el tratamiento típico posterior a un ataque cardíaco, aunque las mujeres embarazadas pueden necesitar una terapia modificada debido a la posibilidad de que algunos medicamentos cardíacos teratogénicos afecten el desarrollo fetal . [17] Dependiendo de la situación clínica, los proveedores pueden realizar pruebas de detección de enfermedades del tejido conectivo asociadas. [17]
Las personas con SCAD tienen una baja mortalidad hospitalaria después del tratamiento. Sin embargo, la lesión puede empeorar después de salir del hospital dentro del primer mes. [17] [25] Un estudio sugirió una tasa de mortalidad del 1,2% después de SCAD pero un riesgo del 19,9% de muerte, ataques cardíacos o accidentes cerebrovasculares. [26] Incluso después, SCAD tiene un alto riesgo de recurrencia del 30% dentro de los 10 años, a menudo en un sitio diferente al de la lesión inicial, lo que significa que los stents colocados en el lugar de la primera lesión pueden no proteger contra una segunda. [17] Dada la falta de consenso sobre la causa de SCAD, la prevención de SCAD futura puede incluir terapia médica, asesoramiento sobre volver a quedar embarazada (para aquellas que tuvieron SCAD asociada al embarazo) o evitar la terapia con estrógenos. [ cita requerida ]
Actualmente se están llevando a cabo investigaciones para identificar las causas de la disección espontánea de la arteria coronaria, con el fin de prevenir la recurrencia o la posible aparición en familiares de pacientes con disección espontánea de la arteria coronaria en riesgo. Por ejemplo, los investigadores australianos del Instituto de Investigación Cardíaca Victor Chang han generado líneas de células madre pluripotentes inducidas (iPSC) a partir de pacientes para modelar la disección espontánea de la arteria coronaria "en un plato". [27]
La disección espontánea de arteria coronaria (SCAD) es la causa más común de ataques cardíacos en mujeres embarazadas y en posparto . Más del 90 % de las personas que desarrollan SCAD son mujeres. [25] Es especialmente común entre mujeres de 43 a 52 años. [17] Con la angiografía y un mejor reconocimiento de la afección, el diagnóstico de SCAD ha mejorado desde principios de la década de 2010. Si bien estudios anteriores habían informado una prevalencia de SCAD de menos del 1 % en pacientes que presentaban síndrome coronario agudo, datos más recientes sugieren que la prevalencia de SCAD en pacientes con síndrome coronario agudo puede estar entre el 2 y el 4 %. [28]
La SCAD se describió por primera vez en el año 1931, en un examen post mortem, en una mujer de 42 años. [29] [28] Sin embargo, debido a la falta de reconocimiento y tecnología de diagnóstico, hasta el siglo XXI la literatura sobre SCAD incluía solo informes de casos y series. [28] Con el advenimiento reciente de la angiografía coronaria y la obtención de imágenes intracoronarias, el reconocimiento y el diagnóstico de la SCAD ha aumentado considerablemente, especialmente en la década de 2010. [28]