La tortícolis espasmódica es un trastorno neurológico crónico del movimiento extremadamente doloroso que hace que el cuello gire involuntariamente hacia la izquierda, la derecha, hacia arriba y/o hacia abajo. La afección también se conoce como " distonía cervical ". Tanto los músculos agonistas como los antagonistas se contraen simultáneamente durante el movimiento distónico. [1] Las causas del trastorno son predominantemente idiopáticas . Un pequeño número de pacientes desarrolla el trastorno como resultado de otro trastorno o enfermedad. La mayoría de los pacientes experimentan los primeros síntomas en la mediana edad. El tratamiento más común para la tortícolis espasmódica es el uso de toxina botulínica tipo A.
Los síntomas iniciales de la tortícolis espasmódica suelen ser leves. Algunas personas sienten un temblor invisible en la cabeza durante unos meses al principio. Luego, la cabeza puede girar, tirar o inclinarse en movimientos bruscos, o mantener una posición prolongada de forma involuntaria. Con el tiempo, el espasmo involuntario de los músculos del cuello aumentará en frecuencia y fuerza hasta alcanzar una meseta. Los síntomas también pueden empeorar mientras el paciente camina o durante períodos de mayor estrés. Otros síntomas incluyen hipertrofia muscular , dolor de cuello, disartria y temblor. [2] Los estudios han demostrado que más del 75% de los pacientes informan dolor de cuello, [1] y entre el 33% y el 40% experimentan temblor de cabeza. [3]
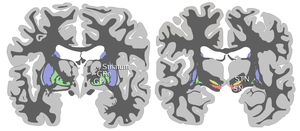
La fisiopatología de la tortícolis espasmódica es todavía relativamente desconocida. La tortícolis espasmódica se considera de naturaleza neuroquímica y no produce cambios neurodegenerativos estructurales. Aunque no hay lesiones presentes en los ganglios basales en la tortícolis espasmódica primaria, los estudios fMRI y PET han mostrado anomalías de los ganglios basales e hiperactivación de las áreas corticales . [4] Los estudios han sugerido que existe un desequilibrio funcional en el control estriatal del globo pálido , específicamente la pars reticulata de la sustancia negra . Los estudios plantean la hipótesis de que la hiperactivación de las áreas corticales se debe a la inhibición pálida reducida del tálamo , lo que conduce a una sobreactividad de las áreas corticales medial y prefrontal y una subactividad de la corteza motora primaria durante el movimiento. [5] También se ha sugerido que el desequilibrio funcional se debe a un desequilibrio de neurotransmisores como la dopamina , la acetilcolina y el ácido gamma-aminobutírico . Estos neurotransmisores son secretados por los ganglios basales y viajan a los grupos musculares del cuello. Un aumento de los neurotransmisores provoca espasmos en el cuello, lo que da lugar a una tortícolis espasmódica. [6] Los estudios de potenciales de campo locales también han demostrado un aumento de la actividad oscilatoria de 4 a 10 Hz en el globo pálido interno durante episodios mioclónicos y un aumento de la actividad de 5 a 7 Hz en los músculos distónicos en comparación con otras distonías primarias. Esto indica que la actividad oscilatoria en estas bandas de frecuencia puede estar implicada en la fisiopatología de la tortícolis espasmódica. [7]
La escala más utilizada para evaluar la gravedad de la tortícolis espasmódica es la Escala de Evaluación de la Tortícolis Espasmódica de Toronto (TWSTRS, por sus siglas en inglés). Se ha demostrado que este sistema de evaluación tiene una amplia aceptación para su uso en ensayos clínicos y que tiene una “buena confiabilidad interobservador”. [8] La TWSTRS consta de tres escalas: la escala de gravedad de la tortícolis, la escala de discapacidad y la escala de dolor. Estas escalas se utilizan para representar la gravedad, el dolor y el estilo de vida general de la tortícolis espasmódica. [ cita requerida ]
La tortícolis espasmódica es una forma de distonía focal , un trastorno neuromuscular que consiste en contracciones musculares sostenidas que provocan movimientos repetitivos y de torsión y posturas anormales en una sola región del cuerpo. [9] Hay dos formas principales de categorizar la tortícolis espasmódica: edad de aparición y causa. El trastorno se clasifica como de aparición temprana si el paciente es diagnosticado antes de los 27 años y de aparición tardía a partir de entonces. Las causas se clasifican como primarias ( idiopáticas ) o secundarias ( sintomáticas ). La tortícolis espasmódica se puede clasificar además por la dirección y rotación del movimiento de la cabeza. [ cita requerida ]
La tortícolis espasmódica primaria se define como la ausencia de otra anomalía que el movimiento distónico y temblores ocasionales en el cuello. [1] Este tipo de tortícolis espasmódica suele ser hereditaria. Los estudios han demostrado que el locus DYT7 en el cromosoma 18p en una familia alemana y el locus DYT13 en el cromosoma 1p 36 en una familia italiana están asociados con la tortícolis espasmódica. La herencia de ambos loci es autosómica dominante . Todos estos loci se heredan de forma autosómica dominante con penetrancia reducida . Aunque se han encontrado estos loci, todavía no está claro el grado de influencia que tienen en la tortícolis espasmódica. [6]
Cuando otras afecciones provocan tortícolis espasmódica, se dice que la tortícolis espasmódica es secundaria. Una variedad de afecciones pueden causar lesión cerebral, desde factores externos hasta enfermedades. Estas afecciones se enumeran a continuación: [1]
La tortícolis espasmódica secundaria se diagnostica cuando está presente cualquiera de los siguientes factores: antecedentes de agresión o exposición exógena , anomalías neurológicas distintas de la distonía, anomalías en las imágenes cerebrales, particularmente en los ganglios basales . [1]
Para clasificar aún más la tortícolis espasmódica, se puede observar la posición de la cabeza.
Es común una combinación de estas posiciones de la cabeza; muchos pacientes experimentan movimientos de giro e inclinación de la cabeza. [10]
Existen varios tratamientos para la tortícolis espasmódica, siendo el más común la inyección de toxina botulínica en el músculo distónico del cuello. Otros tratamientos incluyen trucos sensoriales para una punzada leve ocasional, medicamentos orales y estimulación cerebral profunda. Se han utilizado combinaciones de estos tratamientos para controlar la tortícolis espasmódica. [7] Además, la denervación quirúrgica selectiva de los nervios que desencadenan las contracciones musculares puede ofrecer alivio de los espasmos y el dolor, y limitar el daño a la columna vertebral como resultado de una postura torcida. La fibrosis espinal (es decir, el bloqueo de las facetas espinales debido a la contorsión muscular que resulta en vértebras fusionadas) puede ocurrir rápidamente.
Esto sugiere que la desincronización del rango de frecuencia está relacionada con el movimiento. [5] Obtener alivio a través de un "truco sensorial", también conocido como gesto antagonista , es una característica común presente en las distonías focales, más prevalentemente en la distonía cervical ; sin embargo, también se ha visto en pacientes con blefaroespasmo . [11] Los trucos sensoriales ofrecen solo un alivio temporal y a menudo parcial de la tortícolis espasmódica. El 74% de los pacientes informan solo un alivio parcial de la tortícolis espasmódica en comparación con el 26% que informa un alivio completo. El truco sensorial también debe ser aplicado por el propio paciente. Cuando el truco sensorial lo aplica un examinador, solo el 32% de los pacientes informa un alivio comparable al alivio durante la autoaplicación. [7] Dado que la raíz del problema es neurológica, los médicos han explorado actividades de reentrenamiento sensoriomotor para permitir que el cerebro se "recablee" a sí mismo y elimine los movimientos distónicos. [12] [13] [14] [15]
En el pasado, los agentes bloqueadores de la dopamina se han utilizado en el tratamiento de la tortícolis espasmódica. El tratamiento se basaba en la teoría de que existe un desequilibrio del neurotransmisor dopamina en los ganglios basales. Estos medicamentos han pasado de moda debido a varios efectos secundarios graves: sedación, parkinsonismo y discinesia tardía . [16] Se pueden utilizar otros medicamentos orales en dosis bajas para tratar las etapas tempranas de la tortícolis espasmódica. El alivio de la tortícolis espasmódica es mayor en aquellos pacientes que toman agentes anticolinérgicos en comparación con otros medicamentos orales. Muchos han informado un manejo completo con gabapentina sola o en combinación con otro fármaco como el clonazepam. [ cita requerida ] El 50% de los pacientes que usan agentes anticolinérgicos informan alivio, el 21% de los pacientes informan alivio con clonazepam , el 11% de los pacientes informan alivio con baclofeno y el 13% con otras benzodiazepinas . [17]
Se pueden utilizar dosis más altas de estos medicamentos para las etapas más avanzadas de la tortícolis espasmódica; sin embargo, la frecuencia y la gravedad de los efectos secundarios asociados con los medicamentos no suelen tolerarse. Los efectos secundarios incluyen sequedad de boca, alteración cognitiva, somnolencia, diplopía, glaucoma y retención urinaria. [18]

El tratamiento más comúnmente utilizado para la tortícolis espasmódica es el uso de la inyección de toxina botulínica en la musculatura distónica. La toxina botulínica tipo A es la más utilizada; evita la liberación de acetilcolina del axón presináptico de la placa motora terminal , paralizando el músculo distónico. [16] Al deshabilitar el movimiento del músculo antagonista, se permite que el músculo agonista se mueva libremente. Con las inyecciones de toxina botulínica, los pacientes experimentan alivio de la tortícolis espasmódica durante aproximadamente 12 a 16 semanas. [19] Hay varias preparaciones de tipo A disponibles en todo el mundo y en los Estados Unidos. [20]
Algunos pacientes presentan o desarrollan inmunorresistencia a la toxina botulínica tipo A y deben utilizar la toxina botulínica tipo B. Aproximadamente entre el 4% y el 17% de los pacientes desarrollan anticuerpos contra la toxina botulínica tipo A. La única toxina botulínica tipo B disponible en los Estados Unidos es Myobloc. El tratamiento con toxina botulínica tipo B es comparable al tipo A, con una mayor frecuencia del efecto secundario de boca seca. [10] [21]
Los efectos secundarios comunes incluyen dolor en el lugar de la inyección (hasta un 28%), disfagia debido a la propagación a los músculos adyacentes (11% a 40%), sequedad de boca (hasta un 33%), fatiga (hasta un 17%) y debilidad del músculo inyectado o adyacente (hasta un 56%). [16] Una revisión Cochrane publicada en 2016 informó evidencia de calidad moderada de que una sola sesión de tratamiento con toxina botulínica B podría mejorar los síntomas de distonía cervical entre un 10% y un 20%, aunque con un mayor riesgo de sequedad de boca y dificultades para tragar. [22] Otra revisión Cochrane publicada en 2020 para la toxina botulínica A encontró resultados similares. [23]

La estimulación cerebral profunda de los ganglios basales y el tálamo se ha utilizado recientemente como un tratamiento exitoso para los temblores de los pacientes con enfermedad de Parkinson . Esta técnica se está probando actualmente, a partir de 2007, en pacientes con tortícolis espasmódica. Los pacientes son sometidos a estimulación del globo pálido interno, o el núcleo subtalámico . El dispositivo es análogo a un marcapasos : se coloca una batería externa subcutáneamente, con cables debajo de la piel que ingresan al cráneo y una región del cerebro. Para estimular el globo pálido interno, se colocan microelectrodos en el globo pálido interno de forma bilateral. Después de que se realiza la cirugía, se requieren múltiples visitas para programar los ajustes del estimulador. La estimulación del globo pálido interno interrumpe el patrón de descarga anormal en el globo pálido interno, lo que da como resultado la inhibición de la actividad cortical hiperactiva. La estimulación cerebral profunda del globo pálido interno es el procedimiento quirúrgico preferido, debido a la menor frecuencia de efectos secundarios. [16] Las ventajas de la estimulación cerebral profunda incluyen la reversibilidad del procedimiento y la capacidad de ajustar la configuración de la estimulación. [17]
En un estudio, los pacientes que habían desarrollado inmunorresistencia a la toxina botulínica se sometieron a una estimulación cerebral profunda del globo pálido interno, mostrando una mejoría del 54,4% después de tres a seis meses. [ cita requerida ]
Los efectos secundarios que se presentan en los pacientes sometidos a estimulación cerebral profunda son bajos. El efecto secundario más común es el dolor de cabeza, que se presenta en el 15 % de los pacientes, seguido de la infección (4,4 %) y la disfunción cognitiva (4 %). Los efectos secundarios graves son las convulsiones (1,2 %), la hemorragia intracerebral (0,6 %), la hemorragia intraventricular (0,6 %) y el hematoma subdural de gran tamaño (0,3 %). [16]
Las opciones de tratamiento físico para la distonía cervical incluyen biofeedback, aparatos ortopédicos mecánicos, así como la realización por parte del paciente de un gesto antagonista . La fisioterapia también tiene un papel importante en el manejo de la tortícolis espasmódica al proporcionar ejercicios de estiramiento y fortalecimiento para ayudar al paciente a mantener la cabeza en la alineación adecuada con el cuerpo. [19] Los pacientes con distonía cervical clasificaron la intervención de fisioterapia en segundo lugar, después de las inyecciones de toxina botulínica, en cuanto a la efectividad general para reducir los síntomas [24] y los pacientes que recibieron fisioterapia junto con inyecciones de toxina botulínica informaron efectos mejorados del tratamiento en comparación con las inyecciones solas. [25] Un estudio examinó a pacientes con distonía cervical que fueron tratados con un programa de fisioterapia que incluía estiramiento y relajación muscular, entrenamiento de equilibrio y coordinación, y ejercicios para el fortalecimiento y la resistencia muscular. Se encontró una reducción significativa del dolor y la gravedad de la distonía, así como una mayor conciencia postural y calidad de vida. [26]
La tortícolis espasmódica es una de las formas más comunes de distonía que se observan en las clínicas de neurología, y se presentó en aproximadamente el 0,390 % de la población de los Estados Unidos en 2007 (390 por 100 000). [3] A nivel mundial, se ha informado que la tasa de incidencia de la tortícolis espasmódica es de al menos 1,2 por 100 000 personas al año, [27] y una tasa de prevalencia de 57 por 1 millón. [28] No se conoce la prevalencia exacta del trastorno; varios estudios familiares y poblacionales muestran que hasta el 25 % de los pacientes con distonía cervical tienen familiares que no están diagnosticados. [29] [30] Los estudios han demostrado que la tortícolis espasmódica no se diagnostica de inmediato; muchos pacientes son diagnosticados bien después de un año de buscar atención médica. [1] Una encuesta de 59 pacientes diagnosticados con tortícolis espasmódica muestra que el 43% de los pacientes visitaron al menos a cuatro médicos antes de que se hiciera el diagnóstico. [31]
La prevalencia de tortícolis espasmódica es mayor en mujeres; las mujeres tienen 1,5 veces más probabilidades de desarrollar tortícolis espasmódica que los hombres. La tasa de prevalencia de tortícolis espasmódica también aumenta con la edad; la mayoría de los pacientes presentan síntomas entre los 50 y los 69 años. La edad promedio de aparición de la tortícolis espasmódica es de 41 años. [1]