La ventilación mecánica o ventilación asistida es el término médico que se utiliza para el uso de un respirador para proporcionar ventilación artificial total o parcial . La ventilación mecánica ayuda a mover el aire dentro y fuera de los pulmones, con el objetivo principal de ayudar a la entrega de oxígeno y la eliminación de dióxido de carbono. La ventilación mecánica se utiliza por muchas razones, entre ellas, para proteger las vías respiratorias debido a una causa mecánica o neurológica, para garantizar una oxigenación adecuada o para eliminar el exceso de dióxido de carbono de los pulmones. Varios proveedores de atención médica participan en el uso de la ventilación mecánica y las personas que requieren respiradores suelen ser monitoreadas en una unidad de cuidados intensivos .
La ventilación mecánica se denomina invasiva si implica un instrumento para crear una vía aérea que se coloca dentro de la tráquea . Esto se hace a través de un tubo endotraqueal o un tubo nasotraqueal. [1] Para la ventilación no invasiva en personas conscientes, se utilizan máscaras faciales o nasales. Los dos tipos principales de ventilación mecánica incluyen la ventilación con presión positiva, en la que el aire se empuja hacia los pulmones a través de las vías respiratorias, y la ventilación con presión negativa, en la que el aire se introduce en los pulmones. Hay muchos modos específicos de ventilación mecánica , y su nomenclatura se ha revisado a lo largo de las décadas a medida que la tecnología se ha desarrollado continuamente.

El médico griego Galeno fue probablemente el primero en describir la ventilación mecánica: "Si tomas un animal muerto y soplas aire a través de su laringe [a través de una caña], llenarás sus bronquios y verás que sus pulmones alcanzan la máxima distensión". En el siglo XVII, Robert Hooke realizó experimentos con perros para demostrar este concepto. Vesalio también describe la ventilación mediante la inserción de una caña o junco en la tráquea de los animales. [2] Estos experimentos son anteriores al descubrimiento del oxígeno y su papel en la respiración. En 1908, George Poe demostró su respirador mecánico asfixiando perros y aparentemente devolviéndoles la vida. Todos estos experimentos demuestran la ventilación con presión positiva.
Para lograr la ventilación con presión negativa, debe haber una presión subatmosférica para atraer aire hacia los pulmones. Esto se logró por primera vez a fines del siglo XIX cuando John Dalziel y Alfred Jones desarrollaron de forma independiente ventiladores de tanque, en los que la ventilación se lograba colocando a un paciente dentro de una caja que encerraba el cuerpo en una caja con presiones subatmosféricas. [3] Esta máquina llegó a ser conocida coloquialmente como el pulmón de acero , que pasó por muchas iteraciones de desarrollo. El uso del pulmón de acero se generalizó durante la epidemia de polio de la década de 1900.
Los primeros respiradores eran de tipo control, sin respiraciones de apoyo integradas y estaban limitados a una relación inspiración-espiración de 1:1. En la década de 1970, se introdujo la ventilación obligatoria intermitente , así como la ventilación obligatoria intermitente sincronizada. Estos estilos de ventilación tenían respiraciones de control entre las cuales los pacientes podían respirar. [4]

La ventilación mecánica está indicada cuando la respiración espontánea del paciente es insuficiente para mantenerlo con vida. Puede estar indicada en previsión de una insuficiencia respiratoria inminente, insuficiencia respiratoria aguda, hipoxemia aguda o como medida profiláctica. Dado que la ventilación mecánica sólo sirve para proporcionar asistencia respiratoria y no cura una enfermedad, se debe identificar y tratar la afección subyacente del paciente para liberarlo del respirador.
Las indicaciones médicas específicas comunes para la ventilación mecánica incluyen: [5] [6]
La ventilación mecánica se utiliza normalmente como medida a corto plazo, pero también puede utilizarse en el hogar o en una institución de enfermería o rehabilitación para pacientes con enfermedades crónicas que requieren asistencia respiratoria a largo plazo.
La ventilación mecánica es a menudo una intervención que salva vidas, pero conlleva posibles complicaciones. Una complicación común de la ventilación con presión positiva que se deriva directamente de los ajustes del ventilador incluye volutrauma y barotrauma . [11] [12] Otras incluyen neumotórax , enfisema subcutáneo , neumomediastino y neumoperitoneo . [12] [13] Otra complicación bien documentada es la lesión pulmonar asociada al ventilador que se presenta como síndrome de dificultad respiratoria aguda. [14] [15] [16] Otras complicaciones incluyen atrofia del diafragma, [17] [18] [19] disminución del gasto cardíaco, [20] y toxicidad del oxígeno. Una de las principales complicaciones que se presenta en pacientes con ventilación mecánica es la lesión pulmonar aguda (LPA)/síndrome de dificultad respiratoria aguda (SDRA). La LPA/SDRA se reconocen como contribuyentes significativos a la morbilidad y mortalidad del paciente. [21] [22]
En muchos sistemas de atención sanitaria, la ventilación prolongada como parte de los cuidados intensivos es un recurso limitado. Por este motivo, las decisiones de iniciar y retirar la ventilación pueden generar debates éticos y, a menudo, implican órdenes legales, como las de no reanimar . [23]
La ventilación mecánica suele estar asociada a muchos procedimientos dolorosos y la ventilación en sí puede resultar incómoda. En el caso de los bebés que necesitan opioides para aliviar el dolor, los posibles efectos secundarios de los opioides incluyen problemas de alimentación, problemas de movilidad gástrica e intestinal , potencial dependencia de opioides y tolerancia a los opioides. [24]
El momento de la retirada de la ventilación mecánica (también conocida como destete) es un factor importante a tener en cuenta. En el caso de las personas que requieren ventilación mecánica, se debe considerar la retirada de la misma si son capaces de mantener su propia ventilación y oxigenación, y esto se debe evaluar de forma continua. [25] [5] Hay varios parámetros objetivos que se deben tener en cuenta al considerar la retirada, pero no hay criterios específicos que se generalicen a todos los pacientes.
El índice de respiración rápida y superficial (RSBI, la relación entre la frecuencia respiratoria y el volumen corriente (f/VT), anteriormente denominado "índice Yang Tobin" o "índice Tobin" en honor al Dr. Karl Yang y al Prof. Martin J. Tobin del Centro Médico de la Universidad de Loyola ) es uno de los predictores de destete mejor estudiados y más utilizados, y ningún otro predictor ha demostrado ser superior. Se describió en un estudio de cohorte prospectivo de pacientes con ventilación mecánica que encontró que un RSBI > 105 respiraciones/min/L se asoció con el fracaso del destete, mientras que un RSBI < 105 respiraciones/min/L. [26]
Se realizan pruebas de respiración espontánea para evaluar la probabilidad de que un paciente pueda mantener la estabilidad y respirar por sí solo sin el respirador. Esto se hace cambiando el modo a uno en el que deben activarse las respiraciones y el soporte ventilatorio solo se administra para compensar la resistencia adicional del tubo endotraqueal. [27]
Se realiza una prueba de fuga del manguito para detectar si hay edema en las vías respiratorias y así mostrar las probabilidades de estridor posterior a la extubación. Esto se hace desinflando el manguito para verificar si comienza a filtrarse aire alrededor del tubo endotraqueal. [27]
La función de los pulmones es proporcionar intercambio de gases a través de la oxigenación y la ventilación. Este fenómeno de la respiración implica los conceptos fisiológicos de flujo de aire, volumen corriente, distensibilidad, resistencia y espacio muerto . [6] [28] Otros conceptos relevantes incluyen ventilación alveolar, PaCO2 arterial, volumen alveolar y FiO2 . La ventilación alveolar es la cantidad de gas por unidad de tiempo que llega a los alvéolos y participa en el intercambio de gases. [29] PaCO2 es la presión parcial de dióxido de carbono de la sangre arterial, que determina qué tan bien el dióxido de carbono puede salir del cuerpo. [30] El volumen alveolar es el volumen de aire que entra y sale de los alvéolos por minuto. [31] El espacio muerto mecánico es otro parámetro importante en el diseño y la función del ventilador, y se define como el volumen de gas respirado nuevamente como resultado del uso en un dispositivo mecánico.
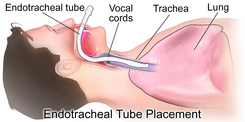
Debido a la anatomía de la faringe , la laringe y el esófago humanos y las circunstancias en las que se necesita ventilación, se requieren medidas adicionales para asegurar la vía aérea durante la ventilación con presión positiva a fin de permitir el paso sin obstáculos del aire hacia la tráquea y evitar que el aire pase al esófago y al estómago. El método común es mediante la inserción de un tubo en la tráquea . La intubación, que proporciona una ruta despejada para el aire, puede ser un tubo endotraqueal , insertado a través de las aberturas naturales de la boca o la nariz, o una traqueotomía insertada a través de una abertura artificial en el cuello. En otras circunstancias, se pueden emplear maniobras simples de la vía aérea , una vía aérea orofaríngea o una vía aérea con máscara laríngea . Si se utiliza ventilación no invasiva o ventilación con presión negativa , entonces no se necesita un complemento de la vía aérea .
En ocasiones, se utilizan analgésicos como los opioides en adultos y lactantes que requieren ventilación mecánica. En el caso de los lactantes prematuros o de término que requieren ventilación mecánica, no hay pruebas sólidas para recetar opioides o sedación de forma rutinaria para estos procedimientos; sin embargo, algunos lactantes seleccionados que requieren ventilación mecánica pueden necesitar analgésicos como opioides. No está claro si la clonidina es segura o eficaz para su uso como sedante en lactantes prematuros o de término que requieren ventilación mecánica.
Cuando el oxígeno es del 100% (1,00 Fi O
2) se utiliza inicialmente para un adulto, es fácil calcular el siguiente Fi O
2para ser utilizado, y fácil de estimar la fracción de derivación. [32] La fracción de derivación estimada se refiere a la cantidad de oxígeno que no se absorbe en la circulación. [32] En la fisiología normal, el intercambio de gases de oxígeno y dióxido de carbono ocurre a nivel de los alvéolos en los pulmones. La existencia de una derivación se refiere a cualquier proceso que obstaculiza este intercambio de gases, lo que lleva a un desperdicio de oxígeno inspirado y al flujo de sangre no oxigenada de regreso al corazón izquierdo, que finalmente suministra al resto del cuerpo sangre desoxigenada. [32] Cuando se usa oxígeno al 100%, el grado de derivación se estima en 700 mmHg - Pa O medida
2. Por cada diferencia de 100 mmHg, el shunt es del 5%. [32] Un shunt de más del 25% debe motivar la búsqueda de la causa de esta hipoxemia, como la intubación del tronco principal o el neumotórax , y debe tratarse en consecuencia. Si no existen tales complicaciones, se deben buscar otras causas y se debe utilizar presión positiva al final de la espiración (PEEP) para tratar este shunt intrapulmonar. [32] Otras causas de shunt incluyen:
La ventilación mecánica utiliza varios sistemas separados para la ventilación, denominados modo. Los modos vienen en muchos conceptos de entrega diferentes, pero todos los modos de ventilación de presión positiva convencionales caen en una de dos categorías: ciclado por volumen o ciclado por presión. [33] [25] Un modo de ventilación relativamente nuevo es la ventilación controlada por flujo (FCV). [34] La FCV es un modo completamente dinámico sin períodos significativos de "sin flujo". Se basa en la creación de un flujo de gas estable dentro o fuera de los pulmones del paciente para generar una inspiración o espiración, respectivamente. Esto da como resultado aumentos y disminuciones lineales en la presión intratraqueal. A diferencia de los modos convencionales de ventilación, no hay caídas abruptas de presión intratorácica, debido a la espiración controlada. [35] Además, este modo permite utilizar tubos endotraqueales delgados (~2 - 10 mm de diámetro interno) para ventilar a un paciente mientras se apoya activamente la espiración. [36] En general, la selección del modo de ventilación mecánica a utilizar para un paciente determinado se basa en la familiaridad de los médicos con los modos y la disponibilidad de equipos en una institución particular. [37]

El diseño de los respiradores de presión positiva modernos se basó principalmente en los avances técnicos que se realizaron en el ámbito militar durante la Segunda Guerra Mundial para suministrar oxígeno a los pilotos de combate en grandes altitudes. Estos respiradores reemplazaron a los pulmones de acero cuando se desarrollaron tubos endotraqueales seguros con manguitos de alto volumen y baja presión. La popularidad de los respiradores de presión positiva aumentó durante la epidemia de polio en la década de 1950 en Escandinavia [38] [39] y los Estados Unidos y fue el comienzo de la terapia de ventilación moderna. La presión positiva mediante el suministro manual de oxígeno al 50% a través de un tubo de traqueotomía condujo a una tasa de mortalidad reducida entre los pacientes con polio y parálisis respiratoria. Sin embargo, debido a la gran cantidad de mano de obra necesaria para dicha intervención manual, los respiradores mecánicos de presión positiva se volvieron cada vez más populares. [2]
Los respiradores de presión positiva funcionan aumentando la presión de las vías respiratorias del paciente a través de un tubo endotraqueal o de traqueotomía. La presión positiva permite que el aire fluya hacia las vías respiratorias hasta que se termina la respiración del respirador. Luego, la presión de las vías respiratorias cae a cero y la retracción elástica de la pared torácica y los pulmones impulsa el volumen corriente (la exhalación pasiva).
Los ventiladores mecánicos de presión negativa se producen en formatos pequeños, de tipo campo y más grandes. [40] El diseño prominente de los dispositivos más pequeños se conoce como coraza , una unidad similar a una concha que se utiliza para crear presión negativa solo en el pecho utilizando una combinación de una carcasa ajustada y una vejiga blanda. En los últimos años, este dispositivo se ha fabricado utilizando carcasas de policarbonato de varios tamaños con múltiples sellos y una bomba de oscilación de alta presión para realizar ventilación de coraza bifásica . [41] Su uso principal ha sido en pacientes con trastornos neuromusculares que tienen alguna función muscular residual. [42] Estos últimos formatos más grandes se utilizan, en particular en los hospitales del ala de polio en Inglaterra, como el Hospital St Thomas en Londres y el John Radcliffe en Oxford . [2]
Las unidades más grandes tienen su origen en el pulmón de acero , también conocido como tanque Drinker y Shaw, que fue desarrollado en 1928 por JH Emerson Company y fue una de las primeras máquinas de presión negativa utilizadas para la ventilación a largo plazo. [4] [41] Se perfeccionó y utilizó en el siglo XX en gran medida como resultado de la epidemia de polio que azotó al mundo en la década de 1940. La máquina es, en efecto, un gran tanque alargado , que encierra al paciente hasta el cuello. [3] El cuello está sellado con una junta de goma para que la cara (y las vías respiratorias) del paciente estén expuestas al aire de la habitación. Si bien el intercambio de oxígeno y dióxido de carbono entre el torrente sanguíneo y el espacio aéreo pulmonar funciona por difusión y no requiere trabajo externo, el aire debe entrar y salir de los pulmones para que esté disponible para el proceso de intercambio de gases . En la respiración espontánea, los músculos respiratorios crean una presión negativa en la cavidad pleural y el gradiente resultante entre la presión atmosférica y la presión dentro del tórax genera un flujo de aire. En el pulmón de acero, mediante una bomba, el aire se extrae mecánicamente para producir un vacío dentro del tanque, creando así una presión negativa. [41] Esta presión negativa conduce a la expansión del tórax, lo que provoca una disminución de la presión intrapulmonar y aumenta el flujo de aire ambiental hacia los pulmones. A medida que se libera el vacío, la presión dentro del tanque se iguala a la presión ambiental y la retracción elástica del tórax y los pulmones conduce a una exhalación pasiva. Sin embargo, cuando se crea el vacío, el abdomen también se expande junto con el pulmón, cortando el flujo venoso de regreso al corazón, lo que lleva a la acumulación de sangre venosa en las extremidades inferiores. Los pacientes pueden hablar y comer normalmente y pueden ver el mundo a través de una serie de espejos bien ubicados. Algunos podrían permanecer en estos pulmones de acero durante años seguidos con bastante éxito. [3]
Algunos de los problemas con el diseño de cuerpo completo eran, por ejemplo, la imposibilidad de controlar la relación inspiración-espiración y el caudal. Este diseño también provocaba la acumulación de sangre en las piernas. [4]
Otro tipo es el ventilador de presión abdominal intermitente que aplica presión externamente a través de una vejiga inflada, forzando la exhalación, a veces denominada exsuflación . El primer aparato de este tipo fue el Bragg-Paul Pulsator . [43] [44] El nombre de uno de estos dispositivos, el Pneumobelt fabricado por Puritan Bennett, se ha convertido hasta cierto punto en un nombre genérico para el tipo. [44] [45]

El respirador de alta frecuencia más utilizado y el único aprobado en los Estados Unidos es el 3100A de Vyaire Medical. Funciona utilizando volúmenes corrientes muy pequeños mediante el ajuste de la amplitud y una frecuencia alta establecida en hercios. Este tipo de ventilación se utiliza principalmente en neonatos y pacientes pediátricos que no responden a la ventilación convencional. [46]
El primer tipo de respirador de alta frecuencia fabricado para neonatos y el único tipo de chorro es fabricado por Bunnell Incorporated. Funciona junto con un respirador CMV independiente para agregar pulsos de aire a las respiraciones de control y a la PEEP. [46]

Una de las principales razones por las que un paciente ingresa en una UCI es para recibir ventilación mecánica. El seguimiento de un paciente con ventilación mecánica tiene muchas aplicaciones clínicas: mejora la comprensión de la fisiopatología, ayuda con el diagnóstico, guía el tratamiento del paciente, evita complicaciones y evalúa tendencias.
En pacientes ventilados, la oximetría de pulso se utiliza comúnmente para titular la FIO2. Un objetivo confiable de SpO2 es mayor del 95 %. [47]
La PEEP total del paciente se puede determinar mediante una pausa espiratoria en el respirador. Si es mayor que la PEEP establecida, esto indica atrapamiento de aire.
La presión de meseta se puede determinar mediante una pausa inspiratoria. Esto muestra la presión real que experimentan los pulmones del paciente.
Se pueden utilizar bucles para ver lo que está ocurriendo en los pulmones del paciente. Estos incluyen bucles de flujo-volumen y de presión-volumen. Pueden mostrar cambios en la compliancia y la resistencia.
La capacidad residual funcional se puede determinar al utilizar GE Carestation.
Los respiradores modernos cuentan con herramientas de monitorización avanzadas. También hay monitores que funcionan independientemente del respirador y que permiten realizar mediciones a los pacientes después de que se les haya retirado el respirador, como por ejemplo una prueba del tubo traqueal .

Los respiradores se presentan en muchos estilos diferentes y con diferentes métodos para proporcionar un soplo de aire para mantener la vida. [6] Existen respiradores manuales, como las mascarillas con bolsa y válvula y las bolsas de anestesia, que requieren que los usuarios sujeten el respirador en la cara o en una vía aérea artificial y mantengan la respiración con las manos. Los respiradores mecánicos son respiradores que no requieren esfuerzo del operador y generalmente están controlados por computadora o neumáticamente. [25] Los respiradores mecánicos generalmente requieren energía de una batería o de una toma de pared (CC o CA), aunque algunos respiradores funcionan con un sistema neumático que no requiere energía. Existe una variedad de tecnologías disponibles para la ventilación, que se dividen en dos categorías principales (y luego menores), las dos son la tecnología más antigua de mecanismos de presión negativa y los tipos de presión positiva más comunes.
Los ventiladores mecánicos de presión positiva más comunes incluyen:
El factor desencadenante, ya sea el flujo o la presión, es lo que hace que un respirador mecánico suministre una respiración. Las respiraciones pueden ser activadas por el propio paciente, por el operador del respirador que presiona un botón de respiración manual o en función de la frecuencia respiratoria establecida.
El ciclo es lo que hace que la respiración pase de la fase inspiratoria a la fase exhalativa. Un respirador mecánico puede ciclar las respiraciones cuando se alcanza un tiempo determinado o cuando se alcanza un flujo preestablecido o un porcentaje del flujo máximo suministrado durante una respiración, según el tipo de respiración y los ajustes. Las respiraciones también pueden ciclarse cuando se alcanza una condición de alarma, como un límite de presión alta.
El límite es la forma en que se controla la respiración. Las respiraciones pueden limitarse a una presión o volumen máximos establecidos.
La exhalación en la ventilación mecánica es casi siempre completamente pasiva. Se abre la válvula espiratoria del respirador y se permite el flujo espiratorio hasta que se alcanza la presión basal ( PEEP ). El flujo espiratorio está determinado por factores del paciente, como la compliancia y la resistencia.
Existen diversos procedimientos y dispositivos mecánicos que brindan protección contra el colapso de las vías respiratorias, la fuga de aire y la aspiración :