La Administración de Salud para Veteranos ( VHA ) es el componente del Departamento de Asuntos de Veteranos de los Estados Unidos (VA) dirigido por el Subsecretario de Asuntos de Veteranos para la Salud [2] que implementa el programa de atención médica del VA a través de un servicio de atención médica nacionalizado en los Estados Unidos, brindando atención médica y servicios adyacentes a la atención médica a los veteranos a través de la administración y operación de 146 Centros Médicos de VA (VAMC) con clínicas ambulatorias integradas, 772 Clínicas Ambulatorias Basadas en la Comunidad (CBOC) y 134 Programas de Centros de Vida Comunitarios de VA (Hogares de Ancianos de VA). Es la división más grande del departamento y la segunda más grande de todo el gobierno federal, empleando a más de 350,000 empleados. Todos los hospitales, clínicas y centros médicos de VA son propiedad y están operados por el Departamento de Asuntos de Veteranos (a diferencia de empresas privadas), y todo el personal empleado en los hospitales de VA son empleados federales. [3] Debido a esto, los veteranos que califican para la atención médica de VHA no pagan primas ni deducibles por su atención médica, pero pueden tener que hacer copagos dependiendo del procedimiento médico. [4] [5] VHA no es parte del Sistema de Salud Militar del Departamento de Defensa de los EE. UU .
Muchas evaluaciones han determinado que, en la mayoría de los casos, la atención que brinda VHA es igual, y a veces mejor, que la que brinda el sector privado, cuando se juzga según las pautas estándar basadas en evidencia. [16] Un informe de la Oficina de Presupuesto del Congreso de 2009 sobre VHA determinó que "la atención brindada a los pacientes de VHA se compara favorablemente con la que se brinda a los pacientes que no son de VHA en términos de cumplimiento de las pautas clínicas ampliamente reconocidas, en particular las que VHA ha enfatizado en su sistema interno de medición del desempeño. Esa investigación se complica por el hecho de que la mayoría de los usuarios de los servicios de VHA reciben al menos parte de su atención de proveedores externos". [17]
La primera agencia federal que brindó atención médica a los veteranos fue el Naval Home en Filadelfia , Pensilvania . El hogar se creó en 1812 y fue seguido por la creación del Soldiers Home en 1853 y el St. Elizabeth's Hospital en 1855. El Congreso creó el National Home for Disabled Volunteer Soldiers en 1865 en respuesta al alto número de bajas de la Guerra Civil . Estos hogares fueron inicialmente pensados para brindar alojamiento y comida a los veteranos discapacitados. Sin embargo, a fines de la década de 1920, los hogares brindaban un nivel de atención comparable a la atención hospitalaria.
El presidente Hoover creó la Administración de Veteranos (VA) en 1930 para consolidar todos los servicios para veteranos. El general Omar N. Bradley fue designado administrador de la VA y Bradley designó al mayor general Paul Hawley como director de medicina de la VA, ambos en 1945. Hawley estableció con éxito una política que afiliaba los nuevos hospitales de la VA a las escuelas de medicina. Hawley también promovió becas para residentes y profesores en los hospitales de la VA. Finalmente, Hawley fue responsable de iniciar el programa de investigación en hospitales de la VA. Bradley renunció en 1947. Sin embargo, al momento de su renuncia, 97 hospitales estaban en funcionamiento y se habían construido 29 nuevos hospitales. Como resultado, el sistema de salud de la VA pudo atender a una población de veteranos mucho mayor que la que había atendido en años anteriores.
En 1988, el presidente Reagan firmó la Ley del Departamento de Asuntos de Veteranos , que elevó el VA al nivel de Gabinete , pasando a ser conocido entonces como el Departamento de Asuntos de Veteranos. El Departamento de Asuntos de Veteranos supervisa la Administración de Salud de Veteranos. [19]
A mediados de los años 1980, la VHA fue criticada por su alta mortalidad operatoria. Con ese fin, el Congreso aprobó la Ley Pública 99-166 en diciembre de 1985, que obligaba a la VHA a informar sus resultados en comparación con los promedios nacionales y la información debía ajustarse al riesgo para tener en cuenta la gravedad de la enfermedad de la población de pacientes quirúrgicos de la VHA. En 1991, el Estudio Nacional de Riesgo Quirúrgico de VA (NVASRS) comenzó en 44 Centros Médicos de la Administración de Veteranos. Para el 31 de diciembre de 1993, había información sobre 500.000 procedimientos quirúrgicos no cardíacos. En 1994, el NVASRS se amplió a los 128 hospitales de la VHA que realizaban cirugías. Luego, el nombre se cambió a Programa Nacional de Mejora de la Calidad Quirúrgica. [20]
A mediados de los años 1990, la VHA atravesó lo que la agencia caracteriza como una importante transformación destinada a mejorar la calidad y la eficiencia de la atención que brinda a sus pacientes. Esa transformación incluyó la eliminación de camas y centros de internación infrautilizados, la expansión de las clínicas ambulatorias y la reestructuración de las normas de elegibilidad. Un objetivo principal de la transformación fue el seguimiento de una serie de indicadores de desempeño (incluidas las medidas de calidad de la atención) y la exigencia de responsabilidades a los altos directivos por las mejoras en esas medidas. [17]
El Plan de Salud de Clinton fue una reforma de la atención médica propuesta por la Administración Clinton. Aunque la reforma no tuvo éxito, se creó un grupo de trabajo en respuesta a la propuesta de Reforma de la Atención Médica de Clinton para determinar si el VA estaba listo para la atención administrada. [21] Los resultados negativos de la investigación de mercado obligaron al sistema del VA a reevaluar sus operaciones actuales. La investigación reveló que tres de cada cuatro veteranos abandonarían la red del VA si se adoptara un sistema nacional de atención médica. También descubrieron que había una gran demanda de atención primaria en todo el sistema del VA. La investigación mostró que muchas instalaciones del VA creían que el 55 por ciento de los pacientes elegirían recibir atención primaria en las instalaciones del VA si se implementaba completamente un sistema de atención primaria en 1993. El estudio también mostró que las instalaciones del VA creían que el 83 por ciento de los veteranos elegirían recibir atención primaria en el VA si se implementaba completamente en 1998. Estos resultados dejaron en claro a la administración que era hora de una reforma. [22] Como resultado, el VA emitió una directiva en 1994, que requería que todos los centros de atención médica del VA tuvieran equipos de atención primaria para el año 1996. [23] Como resultado, el porcentaje de pacientes que recibían atención primaria en el VA aumentó del 38 por ciento al 45 por ciento al 95 por ciento, durante 1993, 1996 y 1999. [22] Este mandato sirvió como base para la reorganización del VA bajo el Dr. Kenneth W. Kizer.
El Dr. Kizer, médico formado en medicina de urgencias y salud pública, fue nombrado por el presidente Bill Clinton como director de la Administración de Salud de Veteranos de Estados Unidos en 1994. Fue contratado para actualizar y modernizar el sistema de salud de la VA con el fin de eliminar la percepción negativa y alinear el sistema con las tendencias actuales del mercado. Los temas centrales incluían los avances en tecnología y conocimiento biomédico, el envejecimiento y los pacientes de Medicare con desventajas socioeconómicas, la coordinación de la atención y el aumento de los costos de la atención médica. Hubo mucha oposición a una reforma importante. Muchos legisladores preferían un cambio gradual a una reforma a gran escala. Sin embargo, Kizer era conocido por ser muy innovador. Para dar a conocer su visión, expresó su misión y visión de la "nueva VHA" y esbozó siete principios clave para guiar el cambio. Su objetivo final era proporcionar atención coordinada de alta calidad a un bajo costo.
En 1995, puso en marcha su plan de reorganización descentralizando el sistema del VA. Organizó todas las unidades operativas del VA en 22 redes geográficas conocidas como Redes de Servicios Integrados para Veteranos (VISN, por sus siglas en inglés). Esto permitió que las redes se autogestionaran y se adaptaran a la demografía de su ubicación. Luego, se asignó a los pacientes a un grupo de médicos que les brindarían atención coordinada. Se contrató a un director para cada red VISN. En lugar de contratar a todos los directores internamente, se contrató a un tercio de los nuevos directores de VISN fuera del sistema del VA. Los directores eran responsables de cumplir con los objetivos de desempeño y mejorar los indicadores clave de eficiencia y calidad mensurables. Los directores monitoreaban el desempeño y se generaban informes para mostrar el desempeño de cada red. Algunos de estos indicadores incluían la calidad de las enfermedades crónicas, el desempeño en materia de prevención, las calificaciones de satisfacción de los pacientes y la gestión de la utilización.
La reforma también modificó el procedimiento de asignación de fondos a las distintas redes de salud. Históricamente, los fondos se distribuían entre los hospitales en función de los costos históricos. Sin embargo, se encontró que este método afectaba la eficiencia y la calidad de los servicios. Por lo tanto, los fondos para cada red de salud se distribuían en función del número de veteranos atendidos en cada red, en lugar de en función de los valores históricos. [24]
El New England Journal of Medicine realizó un estudio entre 1994 y 2000 para evaluar la eficacia de la reforma de la atención sanitaria. Recopiló los resultados de los indicadores clave evaluados de cada una de las redes e interpretó los resultados. Se observaron mejoras notables, en comparación con los mismos indicadores clave utilizados para el sistema de pago por servicio de Medicare, tan solo dos años después de la reorganización. Estas mejoras continuaron hasta el año 2000. Estos resultados indican que los cambios realizados en todo el sistema de atención sanitaria del VA, bajo el liderazgo de Kizer, mejoraron la eficiencia y la calidad de la atención en el sistema de atención sanitaria del VA. [25]
En 2014, el Congreso aprobó la Ley de Acceso, Elección y Responsabilidad de los Veteranos , comúnmente conocida simplemente como la Ley de Elección. El Secretario de Asuntos de Veteranos, Robert Wilkie, aseguró a los veteranos que el VA no se privatizaría y que los veteranos aún podrían obtener la misma calidad de atención que habían estado recibiendo. [26] En mayo de 2014, se hicieron públicos los principales problemas con la programación del acceso oportuno a la atención médica. Según un médico jubilado del centro entrevistado por CNN, al menos 40 veteranos murieron esperando atención en las instalaciones de la Administración de Salud para Veteranos de Phoenix, Arizona . El Inspector General de Asuntos de Veteranos realizó una investigación sobre los retrasos en el tratamiento en todo el sistema de la Administración de Salud para Veteranos, pero solo encontró seis muertes durante el retraso. [27] [28] El 30 de mayo de 2014, el Secretario de Asuntos de Veteranos Eric Shinseki renunció a su cargo debido a las consecuencias del escándalo. [29] A pesar de la exposición negativa y las promesas posteriores de los legisladores de Washington de tomar medidas, los principales problemas aún existen. [30] [31] [ ¿cuándo? ]
El 24 de junio de 2014, el senador Tom Coburn, republicano por Oklahoma y médico, publicó un informe titulado Fuego amigo: muerte, demora y consternación en el VA, en el que se detallaban las acciones y la mala conducta de los empleados del Departamento de Asuntos de Veteranos. El informe se basa en investigaciones de un año de duración realizadas por la oficina del senador Coburn sobre las instalaciones de la Administración de Salud para Veteranos en todo el país. El informe detalla los numerosos veteranos que han muerto esperando atención médica como resultado de la mala conducta del VA. En el informe también se detallan las listas de espera secretas, la mala atención a los pacientes, los millones de dólares destinados a la atención médica que no se han gastado cada año y los informes sobre bonificaciones pagadas a empleados que han mentido y ocultado estadísticas. [32]
Sin embargo, un informe del Inspector General del VA emitido el 26 de agosto de 2014 informó que seis, no cuarenta, veteranos habían muerto experimentando “demoras clínicamente significativas” mientras estaban en listas de espera para ver a un médico del VA, y en cada uno de estos seis casos, “no podemos afirmar de manera concluyente que la ausencia de atención oportuna y de calidad causó las muertes de estos veteranos”. [33] [34]
Con la Ley Choice, los tiempos de espera (y en última instancia la atención) en los centros de VHA comenzaron a mejorar. Según un estudio realizado por el Journal of the American Medical Association (JAMA) en 2014, los tiempos de espera promedio para recibir atención médica fueron de 22,5 para VHA y de 18,7 días para el sector privado. Sin embargo, para 2017, los tiempos de espera de VHA fueron significativamente más cortos que los tiempos de espera para ver a un médico privado, cayendo a 17,7 días para VHA, mientras que la espera para un médico privado aumentó a 29,8 días. [35] Con base en los éxitos del programa original, el Congreso amplió la elegibilidad del programa al aprobar la Ley John S. McCain III, Daniel K. Akaka y Samuel R. Johnson VA Maintaining Internal Systems and Strengthening Integrated Outside Networks (MISSION) Act of 2018 Pub. L. 115–182 (texto) (PDF), S. 2372, 132 Stat. 1393), que codificó permanentemente las características de la Ley de Elección de estándares de acceso (tiempo de espera y distancia de viaje) en un nuevo Programa de Atención Comunitaria para Veteranos. También estableció varios criterios adicionales que califican al Veterano para recibir atención comunitaria, como si un Veterano necesita un servicio que no está disponible en ninguna instalación de VA (es decir, atención de maternidad para mujeres), un Veterano vive en un estado de EE. UU. (Alaska, Hawái, New Hampshire) o territorio (Guam, Samoa Americana, Islas Marianas del Norte, Islas Vírgenes de EE. UU.) sin una instalación médica de VA de servicio completo, o es en el mejor interés médico del Veterano, según el acuerdo del Veterano y el proveedor. Las regulaciones adicionales emitidas por VA también cambiaron los estándares de acceso que harían que un Veterano fuera elegible reduciendo el tiempo de 30 días a 20 días desde una solicitud o en una instalación dentro de los 30 minutos de conducción promedio para una cita de atención primaria o 28 días y 60 minutos para una cita de especialidad. [36]
En 2018, como resultado de la aprobación de la Ley de Asignaciones Consolidadas de 2018 , se le permitió a VHA combatir a los veteranos y víctimas de trauma sexual militar que fueron dados de baja administrativamente con una baja distinta a la honorable (OTH) para que accedieran a un tratamiento de salud mental en instalaciones de VA o de atención comunitaria. También permitió que todos los veteranos con una baja que normalmente impediría la atención médica y los beneficios de los veteranos solicitaran al Secretario (a través de la Administración de Beneficios para Veteranos ) que determinara si el carácter de su baja es o no un impedimento total para los beneficios. Incluso si VBA determina que no son elegibles para los beneficios monetarios y educativos, aún pueden determinar que dicho veterano es elegible para los beneficios de atención médica por cualquier discapacidad relacionada con el servicio. [37]

El sistema está dividido en 21 regiones de servicio distintas, llamadas Red de Servicios Integrados para Veteranos (VISN, por sus siglas en inglés) , que brindan financiamiento y atención a los 1293 centros médicos del sistema y sus clínicas asociadas. El financiamiento para cada VISN se basa en el número previsto de veteranos inscritos para recibir atención dentro de la región cubierta. Cuando una VISN ve una gran afluencia de veteranos, los niveles de financiamiento para esa región aumentarán proporcionalmente, mientras que otras áreas pueden ver una disminución (especialmente si están perdiendo población de veteranos). En 2021, la Red del Pacífico Desértico (VISN 22) era la región más grande por población, con más de 1,7 millones de veteranos en total (estimación de 2018), [38] mientras que la Red del Noroeste del Pacífico (VISN 20) es la más grande por geografía: 817 417 millas cuadradas (2 117 100 km 2 ), incluido el estado altamente rural de Alaska. [39]
Los médicos que trabajan en el sistema VHA suelen recibir menos remuneración básica que sus homólogos en la práctica privada. Sin embargo, la remuneración de VHA incluye beneficios que generalmente no están disponibles para los médicos en la práctica privada, como una menor amenaza de demandas por mala praxis, la libertad de facturación y administración de pagos de la compañía de seguros y la disponibilidad del sistema de registros electrónicos de código abierto del gobierno VistA . [40] Actualmente, la VHA está experimentando una escasez de médicos y, a partir de 2018, el 10% de los puestos de trabajo en la VHA siguen sin cubrirse. [41] Esta escasez puede ser especialmente perjudicial para los veteranos, ya que una cuarta parte de ellos vive en zonas rurales. Estas son el tipo de áreas que son más vulnerables a una escasez, ya que ya están aisladas y puede ser difícil acceder a la atención médica que necesitan. [42] Sin embargo, desde 2018, esta escasez ha ido disminuyendo de forma constante, y la mayor necesidad son los proveedores de salud mental y el cuerpo de enfermería. [43]
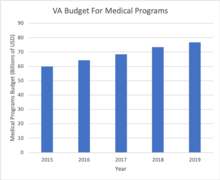
La financiación que recibe el VA se divide en obligatoria, que es una cantidad de gasto dictada por ley, y discrecional, que es un gasto que se puede ajustar de un año a otro. El presupuesto de VHA es parte del gasto discrecional y es, con mucho, la porción más grande del departamento, alcanzando casi el 90% de la cantidad anual del departamento asignada anualmente por el Congreso en el año fiscal 2022. [18] Para el año fiscal 2022, el presupuesto del departamento solicitó un total de $ 269,9 mil millones de dólares , de los cuales $ 97,5 mil millones de dólares se asignaron a varios programas de VHA, incluidos $ 58,8 mil millones para apoyar la atención directa en las instalaciones de VA y $ 23,4 mil millones en apoyo de reclamos de atención comunitaria. Esto fue un aumento del 10% con respecto a las asignaciones del año fiscal 2021, que fueron inferiores a $ 250 mil millones de dólares. [18]
La VHA ha ampliado sus esfuerzos de extensión para incluir a hombres y mujeres veteranos y veteranos sin hogar.
La VHA, a través de sus afiliaciones académicas, ha ayudado a capacitar a miles de médicos, dentistas y otros profesionales de la salud. Varios de los centros médicos más nuevos de la VA se han ubicado deliberadamente junto a las facultades de medicina.
El apoyo de VHA a los programas de investigación y de formación de residencias/becas ha convertido al sistema de VA en un líder en los campos de geriatría , [44] [45] lesiones de la médula espinal , [46] enfermedad de Parkinson [1] y cuidados paliativos .
La VHA tiene iniciativas en marcha para proporcionar una "transición sin problemas" a los veteranos recientemente dados de baja que pasan de la atención médica del Departamento de Defensa a la atención del VA por condiciones contraídas en la guerra de Irak o la guerra de Afganistán .
También se destacan las investigaciones de la Oficina de Investigación y Desarrollo de la Administración de Salud de Veteranos para el desarrollo de miembros protésicos que funcionen mejor y el tratamiento del trastorno de estrés postraumático . La VHA ha dedicado muchos años a la investigación de los efectos sobre la salud del herbicida Agente Naranja utilizado por las fuerzas militares en la guerra de Vietnam .
La VHA también ha adoptado el programa Proyecto RED de la Universidad de Boston, [47] diseñado para mejorar el proceso de alta de los veteranos con la esperanza de que, al educar a los pacientes, la VHA experimente una reducción en el número de readmisiones entre los veteranos y proporcione más información sobre la telerehabilitación . [48]
La VHA ha sido especialmente elogiada por sus esfuerzos en el desarrollo de un sistema de registros médicos electrónicos de código abierto y bajo costo, VistA [49], al que los proveedores de atención médica pueden acceder de forma remota (con contraseñas seguras). Con este sistema, los pacientes y las enfermeras reciben pulseras con códigos de barras, y todos los medicamentos también tienen códigos de barras. Las enfermeras reciben varitas que usan para escanearse a sí mismas, al paciente y el frasco del medicamento antes de dispensar medicamentos. Esto ayuda a prevenir cuatro de los errores de dispensación más comunes: medicamento equivocado, dosis equivocada, hora equivocada y paciente equivocado. El sistema, que ha sido adoptado por todos los hospitales y clínicas de veteranos y mejorado continuamente por los usuarios, ha reducido a la mitad el número de errores de dispensación en algunas instalaciones y ha salvado miles de vidas. [50]
En algunas instalaciones médicas de la VHA, los médicos utilizan computadoras portátiles inalámbricas, ingresando información y obteniendo firmas electrónicas para los procedimientos. Los médicos pueden acceder a los registros de los pacientes, solicitar recetas, ver radiografías o hacer un gráfico de los factores de riesgo y los medicamentos para decidir los tratamientos. Los pacientes tienen una página de inicio que tiene casillas para alergias y medicamentos, registra cada visita, llamada y nota, y emite avisos que recuerdan a los médicos que realicen controles de rutina. Esta tecnología ha ayudado a la VHA a lograr controles de costos y una calidad de atención que la mayoría de los proveedores privados no pueden lograr. [40] La investigación de la Oficina de Investigación y Desarrollo de la Administración de Salud de Veteranos para desarrollar miembros protésicos que funcionen mejor y el tratamiento del TEPT también se anuncia. La VHA ha dedicado muchos años de investigación a los efectos sobre la salud del herbicida Agente Naranja utilizado por las fuerzas militares en Vietnam .

Para ser elegible para los programas de beneficios de atención médica del VA, uno debe haber servido en el servicio militar, naval o aéreo activo y haber sido separado del servicio por cualquier condición que no sea deshonrosa. Los miembros actuales y anteriores de las Reservas o la Guardia Nacional que fueron llamados al servicio activo (excepto para entrenamiento únicamente) por una orden federal y completaron el período completo para el cual fueron llamados u ordenados al servicio activo también pueden ser elegibles para la atención médica del VA. [51]
Los requisitos mínimos de servicio son que los veteranos que se alistaron después del 7 de septiembre de 1980 o que ingresaron al servicio activo después del 16 de octubre de 1981 deben haber servido 24 meses continuos o el período completo para el cual fueron llamados al servicio activo para ser elegibles. El requisito mínimo de servicio puede no aplicarse a los veteranos que fueron dados de baja por una discapacidad contraída en el cumplimiento del deber, por una dificultad o por "salida anticipada". El VA determina los requisitos mínimos cuando el veterano se inscribe para recibir los beneficios de atención médica del VA.
Para solicitar el ingreso al sistema de atención médica del VA, el veterano debe completar el Formulario 10-10EZ del VA, Solicitud de beneficios de atención médica.
Los veteranos elegibles recibirán una Tarjeta de Identificación de Salud para Veteranos del VA (VHIC), anteriormente tarjeta de identificación de veterano (VIC), para usar en todas las instalaciones médicas del VA .
Según la ley federal, la elegibilidad para recibir beneficios se determina mediante un sistema de ocho grupos de prioridad. Los jubilados del servicio militar, los veteranos con lesiones o afecciones relacionadas con el servicio calificadas por el VA y los beneficiarios de la Medalla Corazón Púrpura se encuentran dentro de los grupos de mayor prioridad.
Los miembros actuales y anteriores de las Reservas y la Guardia Nacional que fueron llamados al servicio activo (excepto para ejercicios mensuales y entrenamiento anual) por una orden ejecutiva federal pueden ser elegibles para recibir beneficios de atención médica del VA. [52]
Los veteranos sin afecciones relacionadas con el servicio calificadas pueden ser elegibles según la necesidad financiera, ajustada al costo de vida local. Los veteranos que no tienen discapacidades relacionadas con el servicio que totalicen el 50 % o más pueden estar sujetos a copagos por cualquier atención que hayan recibido por afecciones no relacionadas con el servicio.
La atención primaria se brinda a través de lo que se conoce como Equipos de Atención Alineados con el Paciente (PACT). Los equipos PAC brindan atención accesible y centrada en el paciente y están administrados por proveedores de atención primaria con la participación activa de otro personal clínico y no clínico. Los pacientes veteranos estarán en el centro de un "equipo pequeño", que incluirá un proveedor de atención primaria, un administrador de atención de enfermería, un técnico de salud/enfermero práctico y un asistente de apoyo médico (MSA). Este equipo pequeño cuenta con el apoyo de un "equipo" más amplio, que incluye trabajadores sociales, dietistas, farmacéuticos y especialistas en salud mental.
La atención general incluye evaluación y asesoramiento de salud, prevención de enfermedades, asesoramiento nutricional, control de peso, abandono del hábito de fumar y asesoramiento y tratamiento por abuso de sustancias, así como atención primaria específica para cada género, por ejemplo, exámenes de detección de cáncer de cuello uterino (prueba de Papanicolaou), exámenes de detección de cáncer de mama (mamografías), control de la natalidad, asesoramiento previo a la concepción, vacuna contra el virus del papiloma humano (VPH) y apoyo para la menopausia (terapia de reemplazo hormonal). Esta atención se brinda principalmente en hospitales propiedad del VA, pero también se puede realizar en clínicas ambulatorias comunitarias (CBOC) propiedad del VA. Los hospitales del VA también pueden brindar atención de emergencia , aunque un veterano puede ir a cualquier hospital en caso de emergencia.
VHA también ofrece tratamiento y detección de diversas enfermedades crónicas, como cardiopatías, diabetes, cáncer, trastornos glandulares, osteoporosis y fibromialgia , así como enfermedades de transmisión sexual como el VIH/SIDA y la hepatitis. Se ofrecen servicios de rehabilitación, atención domiciliaria y derivaciones a centros de atención a largo plazo a quienes necesitan terapias de rehabilitación, como fisioterapia, terapia ocupacional, logopedia, terapia de ejercicios, terapia recreativa y terapia vocacional.
El VA también brinda algunos servicios de atención médica a domicilio a través de sus programas de Servicios de Atención Médica Domiciliaria Especializada (SHHC, por sus siglas en inglés) y Servicios de Amas de Casa y Asistentes de Salud Domiciliaria (H/HHA, por sus siglas en inglés). Los servicios de SHHC son servicios a domicilio brindados por personal especialmente capacitado, que incluye enfermeras, fisioterapeutas, terapeutas ocupacionales y trabajadores sociales. La atención incluye evaluación clínica, planificación y provisión de tratamiento, monitoreo del estado de salud, educación del paciente y la familia, reevaluación, derivación y seguimiento. Los servicios de H/HHA son servicios de atención personal y apoyo relacionados que permiten que los veteranos frágiles o discapacitados vivan en su hogar.
Si surge la necesidad, los veteranos son elegibles para recibir servicios de trasplante. El VA tiene dieciséis centros de trasplante en todo el país que brindan trasplantes de órganos sólidos para la mayoría de los órganos principales, como el corazón, los pulmones y los riñones. Los pacientes serán derivados a estos centros de trasplante por su equipo de atención primaria. El viaje a estos centros es gratuito para el veterano o se le reembolsa al finalizar.

El tratamiento de la salud mental incluye la evaluación y la asistencia para problemas como la depresión, los trastornos del estado de ánimo y la ansiedad; la violencia de pareja y doméstica; el abuso o la negligencia de los ancianos; la crianza de los hijos y el manejo de la ira; el estrés relacionado con el matrimonio, el cuidado o la familia; y la adaptación posterior al despliegue o el trastorno de estrés postraumático (TEPT). Los veteranos que también pueden haber sufrido acoso sexual o agresión sexual , conocido como trauma sexual militar (MST) durante su servicio también son elegibles para el servicio. VHA proporciona asesoramiento y tratamiento gratuitos y confidenciales para las condiciones de salud mental y física relacionadas con el MST. El porcentaje de pacientes con una enfermedad mental fue del 15 por ciento en 2007. El porcentaje de veteranos con enfermedades mentales ha tenido una tendencia al alza. La VHA asignó $1.4 mil millones adicionales por año al programa de salud mental entre 2005 y 2008. Los servicios de salud mental en 2006 se evaluaron como parte del Plan Estratégico de Salud Mental. [53] [54] El informe concluyó:
"Se demostró que la calidad de la atención en el VA era mejor que en el sector privado. El VA tuvo un nivel de desempeño más alto que el sector privado en 7 de los 9 indicadores. De hecho, "superó el desempeño del plan privado por amplios márgenes... Los pacientes no indicaron una mejora en sus condiciones. Sin embargo, tenían opiniones muy favorables sobre la atención que recibían". [53]
En 2009, el VA implementó una iniciativa llamada Evaluación de suicidio y seguimiento: Tratamiento de emergencia para veteranos (SAFE VET) para identificar y tratar a los veteranos en riesgo de suicidio brindando coordinación de atención para servicios de salud mental ambulatorios y apoyo basado en la comunidad. [55]
Las tasas de utilización de los servicios de Asuntos de Veteranos entre los veteranos de guerra de Irak y Afganistán en la región del Atlántico medio con diagnóstico de TEPT entre 2002 y 2008 se rastrearon utilizando los códigos ICD-9 de los recién diagnosticados. En comparación con los veteranos que ya estaban siendo tratados, los veteranos nuevos en el programa de tratamiento de VA tenían menos probabilidades de completar las visitas de seguimiento y tenían menos días de posesión de medicamentos (74,9 días frente a 34,9 días); también los largos tiempos de espera obstaculizaron la utilización de los servicios médicos de VA. [56] Las limitaciones de este estudio incluyeron: no se delineó el tipo de intervención de tratamiento; solo se analizó el tratamiento del TEPT durante un corto período de tiempo (180 días).
Otro estudio encontró que hubo un aumento en la demanda del sistema de salud de VA entre los veteranos. Se identificaron casi 250.000 veteranos entre 2001 y 2007; los veteranos de guerra de Irak y Afganistán tuvieron una tasa de utilización del 40 por ciento, en comparación con solo el 10 por ciento de los veteranos de Vietnam. [57] Los veteranos se clasificaron en tres grupos: diagnóstico no relacionado con la salud mental, diagnóstico mental no relacionado con TEPT y diagnóstico mental relacionado con TEPT. [57] El diagnóstico más frecuente fue el TEPT. El veterano típico afectado por TEPT era hombre, del Ejército o la Infantería de Marina y un oficial de rango inferior. [57] Los veteranos con TEPT tuvieron una alta utilización del sistema de VA, más del 91 por ciento. [57]
Si bien este fue un estudio exhaustivo, hay más por estudiar y comprender acerca de los efectos del TEPT en los veteranos que regresan de un combate activo. Una limitación importante es que este estudio solo capturó la utilización de los servicios médicos por parte de los veteranos dentro del sistema de salud del VA. No hubo datos sobre los veteranos que buscaron servicios médicos fuera del sistema de salud del VA. Podemos tener una mejor comprensión de las necesidades de salud mental de los veteranos que regresan a la vida civil. Además, sería beneficioso explorar y examinar cómo la utilización de los servicios de salud mental se ve afectada por el estigma que persiste entre los veteranos. Un mayor conocimiento de los recursos médicos disponibles para los veteranos puede ayudar a eliminar el estigma de buscar tratamiento de salud mental.
Se prevé que la población de mujeres veteranas aumente de 1,6 millones en 2000 a 1,9 millones en 2020, por lo que el VA ha trabajado para integrar servicios médicos de calidad para mujeres en el sistema del VA. [58] Sin embargo, los estudios muestran que el 66,9 por ciento de las mujeres que no utilizan el VA para obtener servicios para mujeres consideran que los médicos de práctica privada son más convenientes. Además, el 48,5 por ciento de las mujeres no utilizan los servicios para mujeres del VA debido a la falta de conocimiento sobre la elegibilidad y los servicios del VA. [59]
La atención a mujeres en los hospitales y clínicas de la VHA incluye atención de salud reproductiva, como atención de maternidad limitada, evaluación de infertilidad y tratamiento limitado, problemas sexuales, ligadura de trompas, incontinencia urinaria y otros. La VHA tiene prohibido brindar servicios de fertilización in vitro o aborto. La atención de maternidad y embarazo generalmente se brinda en hospitales no contratados por la VA a expensas de la VA; la atención generalmente se limita a una madre. (La VA puede brindar servicios de atención médica a un hijo recién nacido de una mujer veterana que esté recibiendo atención de maternidad proporcionada por la VA durante no más de siete días después del nacimiento si la veterana dio a luz al niño en (1) un centro de la VA o (2) otro centro de conformidad con un contrato de la VA para servicios relacionados con dicho parto).
Para recibir atención dental de VA, un veterano debe tener una discapacidad o condición dental compensable relacionada con el servicio. Aquellos que fueron prisioneros de guerra (POW) y aquellos cuyas discapacidades relacionadas con el servicio han sido calificadas en un 100 por ciento o que están recibiendo la tasa del 100 por ciento por razones de inempleabilidad individual (IU) son elegibles para cualquier atención dental necesaria, al igual que aquellos veteranos que participan activamente en un programa de rehabilitación vocacional del Capítulo 31 del Título 38 del Código de los Estados Unidos y los veteranos inscritos que pueden estar sin hogar y recibir atención según la Directiva 2007-039 de VHA.
El Programa de Cuidadores Familiares del VA brinda apoyo y asistencia a los cuidadores de veteranos y miembros del servicio que hayan sido dados de baja por razones médicas después del 11 de septiembre. Los cuidadores familiares principales que reúnen los requisitos pueden recibir un estipendio, capacitación, servicios de salud mental, reembolsos por gastos de viaje y alojamiento, y acceso a un seguro médico si aún no cuentan con un plan de atención médica. Cada estado tiene sus propios criterios y miembros de la junta para la aprobación, el rechazo y la apelación.
Como parte de este programa, VHA también brindará cuidados paliativos de apoyo a los veteranos a corto plazo para brindarle al cuidador un alivio planificado de las demandas físicas y emocionales asociadas con la prestación de cuidados. Los cuidados paliativos se pueden brindar en el hogar o en otros entornos institucionales.
El Programa de Atención Domiciliaria del Departamento de Asuntos de Veteranos brinda atención clínica y de rehabilitación residencial a veteranos que tienen una amplia gama de problemas, enfermedades o necesidades de atención de rehabilitación que pueden ser médicas, psiquiátricas, por consumo de sustancias, por falta de vivienda, vocacionales, educativas o sociales. El Programa de Atención Domiciliaria brinda un entorno terapéutico las 24 horas que utiliza un entorno de apoyo de pares y profesionales. Los programas brindan un fuerte énfasis en los servicios de rehabilitación y recuperación psicosocial que inculcan la responsabilidad personal para lograr niveles óptimos de independencia al momento del alta para una vida comunitaria independiente o de apoyo. El Programa de Atención Domiciliaria de VA también brinda atención de rehabilitación para veteranos sin hogar . La elegibilidad se extiende a los veteranos cuyo ingreso familiar bruto anual no exceda la tasa anual máxima de pensión de VA o a los veteranos que el Secretario de Asuntos de Veteranos determine que no tienen medios adecuados de sustento. Los copagos por servicios de atención prolongada se aplican a la atención domiciliaria.
El VA también brinda servicios de residencia de ancianos a los veteranos a través de los Centros de Vida Comunitaria (CLC) de propiedad y operación del VA, los Hogares de Veteranos Estatales, de propiedad y operación de los estados, y el programa de residencia de ancianos comunitaria. Cada programa tiene criterios de admisión y elegibilidad específicos para el programa. La atención en residencia de ancianos está disponible para los veteranos inscritos que necesitan atención en una residencia de ancianos por una discapacidad relacionada con el servicio, o para los veteranos que tienen una discapacidad relacionada con el servicio del 70 por ciento o más y para los veteranos con una calificación de discapacidad total basada en la inempleabilidad individual. La atención en residencia de ancianos que brinda el VA para todos los demás veteranos se basa en los recursos disponibles.
El Programa de Centros para Veteranos fue establecido por el Congreso en 1979 en respuesta a los problemas de readaptación que un número significativo de veteranos de la era de Vietnam seguían experimentando después de su regreso del combate. En los años posteriores, el Congreso extendió la elegibilidad a todos los veteranos de combate que sirvieron en servicio activo en conflictos anteriores. Todos los Centros para Veteranos basados en la comunidad brindan asesoramiento de readaptación, servicios de extensión y servicios de referencia para ayudar a los veteranos a realizar una readaptación satisfactoria a la vida civil después de la guerra. También hay servicios disponibles para sus familiares por problemas relacionados con el ejército. Los Centros para Veteranos cuentan con pequeños equipos multidisciplinarios, algunos de los cuales son veteranos de combate.
Los veteranos pueden ser elegibles para un reembolso de millas o un modo de transporte especial en asociación con la obtención de servicios de atención médica de VA si el veterano tiene una calificación relacionada con el servicio del 30 por ciento o más, o está viajando para el tratamiento de una condición relacionada con el servicio, recibe una pensión de VA, el ingreso del veterano no excede la tasa máxima anual de pensión de VA, el veterano está viajando para una compensación programada o un examen de pensión, se encuentra en ciertas situaciones de emergencia, tiene una condición médica que requiere un modo especial de transporte y el viaje está autorizado previamente, al igual que ciertos no veteranos cuando están relacionados con el cuidado de un veterano (cuidadores, asistentes y donantes).
El equipo de gestión de atención de la Operación Libertad Duradera / Operación Libertad Iraquí / Operación Nuevo Amanecer (OEF/OIF/OND) ayuda a los miembros del servicio que regresan a sus hogares a lograr una transición sin problemas de los servicios de atención médica. Un equipo especializado de gestión de atención de la OEF/OIF/OND brinda gestión de casos y coordinación de atención para todos los veteranos de guerra gravemente enfermos, heridos o discapacitados, incluidos aquellos que padecen:
La VHA también tiene programas para mujeres (y hombres) veteranas que son víctimas de violencia de pareja. Un estudio de 2017 encontró que casi una de cada cinco mujeres de la VHA había experimentado violencia de pareja en el año anterior, y la investigación ha demostrado que muchas mujeres militares que informaron experiencias de violencia de pareja en el año anterior utilizan la atención primaria de la VHA como su principal fuente de atención médica. [60] [61] La VHA no tiene un límite de edad superior para la detección de violencia de pareja, reconociendo que la violencia de pareja no está limitada por la edad. [61] Sin embargo, se cree que la detección temprana es útil para permitir que las víctimas accedan a recursos muy necesarios antes y, por lo tanto, el Grupo de Trabajo de Servicios Preventivos de EE. UU. sugiere que los proveedores examinen regularmente a las mujeres en edad fértil para detectar violencia de pareja. [62] La mejor atención se brinda cuando los médicos no hacen suposiciones sobre la violencia de pareja en función de la orientación sexual de una persona u otros factores. [61]
Independientemente de la edad, la victimización por violencia de pareja conlleva riesgos crónicos para la salud, tanto para hombres como para mujeres. [63] La detección temprana es clave para brindar sistemas de apoyo efectivos a las víctimas en las fuerzas armadas y reducir las posibles consecuencias negativas para la salud asociadas con dicha violencia. [63]
Las barreras para la divulgación de la violencia de pareja a los proveedores de la VHA incluyen la falta de exámenes de rutina universales, la incomodidad de los pacientes con la divulgación y las preocupaciones individuales sobre las posibles consecuencias negativas en los beneficios o los artículos personales, según cómo se comparta o use la información. [64] Las barreras para proporcionar las respuestas más efectivas a los casos de violencia de pareja incluyen la falta de tiempo e información por parte de los proveedores para ayudar y personal no capacitado que crea más daño que bien. [64]
Según el Índice de Satisfacción del Cliente Estadounidense, "los pacientes suelen calificar el sistema para veteranos por encima de las alternativas". En 2008, la VHA obtuvo una calificación de satisfacción de 85 por el tratamiento hospitalario, en comparación con 77 por los hospitales privados. En el mismo informe, la atención ambulatoria de la VHA obtuvo 3 puntos más que la de los hospitales privados. [40]
"En comparación con el programa de pago por servicio de Medicare, el VA tuvo un desempeño significativamente mejor en los 11 indicadores de calidad similares durante el período de 1997 a 1999. En 2000, el VA superó a Medicare en 12 de 13 indicadores". [65]
Un estudio que comparó VHA con sistemas de atención gestionada comerciales en su tratamiento de pacientes con diabetes encontró que en las siete medidas de calidad, VHA brindaba una mejor atención. [66]
Un estudio de la Corporación RAND de 2004 concluyó que el VHA supera a todos los demás sectores de la atención sanitaria estadounidense en 294 medidas de calidad. Los pacientes del VHA obtuvieron puntuaciones significativamente más altas en calidad general ajustada, atención de enfermedades crónicas y atención preventiva, pero no en atención aguda. [49]
Un estudio dirigido por la Facultad de Medicina de Harvard muestra que la atención oncológica proporcionada por la Administración de Salud para Veteranos a hombres de 65 años o más es al menos tan buena como, y en algunas medidas mejor que, la atención por servicio pagado por Medicare obtenida a través del sector privado. [67]
En medio del brote de la enfermedad por coronavirus 2019 (COVID-19) , FEMA confiscó 5.000.000 de mascarillas destinadas a los hospitales de la Administración de Salud de Veteranos y las redirigió a la Reserva Nacional Estratégica , afirmó Richard Stone, ejecutivo a cargo de la Administración de Salud de Veteranos. [68] Después de una apelación del Secretario de Asuntos de Veteranos, Robert Wilkie, a FEMA, la agencia proporcionó al VA 500.000 mascarillas. [68]
Según documentos obtenidos por BuzzFeed News , en el Sistema de Salud del Gran Los Ángeles del VA, el personal médico que atiende a pacientes que dieron positivo en la prueba de COVID-19 recibiría solo una única mascarilla quirúrgica por turno en lugar de los respiradores N95 recomendados por los Centros para el Control y la Prevención de Enfermedades . A quienes trabajen en partes del hospital sin casos positivos de COVID-19 se les entregaría solo una única mascarilla quirúrgica por semana. [69] La Federación Estadounidense de Empleados del Gobierno (AFGE) ha presentado una queja ante la Administración de Seguridad y Salud Ocupacional (OSHA) ante el Departamento de Trabajo con respecto a los peligros para la seguridad o la salud en las instalaciones del VA. [70]
El Departamento de Asuntos de Veteranos enumera las estadísticas actuales sobre infecciones confirmadas y muertes debido a COVID-19. Al 5 de mayo de 2020 [actualizar], el Departamento de Asuntos de Veteranos tiene 9771 casos confirmados y 771 muertes. [71]
{{cite journal}}: Requiere citar revista |journal=( ayuda ){{cite web}}: CS1 maint: bot: estado de URL original desconocido ( enlace ){{cite web}}: CS1 maint: bot: estado de URL original desconocido ( enlace ){{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace ){{cite journal}}: CS1 maint: varios nombres: lista de autores ( enlace )FEMA ordenó a los proveedores con equipos de protección pedidos por la Administración de Veteranos que enviaran los envíos a la reserva.