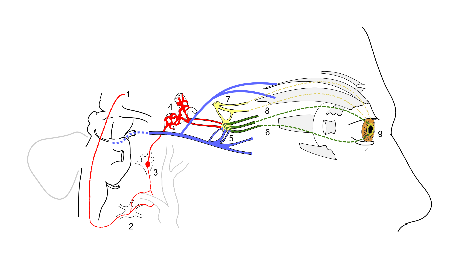
El síndrome de Horner , también conocido como paresia oculosimpática , [1] es una combinación de síntomas que surge cuando se daña un grupo de nervios conocido como tronco simpático . Los signos y síntomas ocurren en el mismo lado (ipsilateral) ya que se trata de una lesión del tronco simpático. Se caracteriza por miosis ( pupila contraída ), ptosis parcial (párpado débil y caído), anhidrosis aparente (disminución de la sudoración), con enoftalmos aparente ( globo ocular insertado ). [2]
Los nervios del tronco simpático surgen de la médula espinal en el tórax , y de allí ascienden hasta el cuello y la cara. Los nervios forman parte del sistema nervioso simpático , una división del sistema nervioso autónomo (o involuntario). Una vez que se ha reconocido el síndrome, es posible que se requieran imágenes médicas y una respuesta a gotas para los ojos particulares para identificar la ubicación del problema y la causa subyacente. [3]
Los signos que se encuentran en personas con síndrome de Horner en el lado afectado de la cara incluyen los siguientes:
La interrupción de las vías simpáticas tiene varias implicaciones. Inactiva el músculo dilatador y por tanto produce miosis. Inactiva el músculo tarsiano superior lo que produce ptosis. Reduce la secreción de sudor en la cara. Los pacientes pueden tener enoftalmos aparente (el ojo afectado parece estar ligeramente hundido), pero no siempre es así. La ptosis por inactivación del músculo tarsiano superior hace que el ojo parezca hundido, pero cuando se mide realmente, no hay enoftalmos. El fenómeno del enoftalmos se observa en el síndrome de Horner en gatos, ratas y perros. [5]
A veces hay enrojecimiento en el lado afectado de la cara debido a la dilatación de los vasos sanguíneos debajo de la piel. El reflejo luminoso de la pupila se mantiene ya que se controla a través del sistema nervioso parasimpático . [ cita necesaria ]
En los niños, el síndrome de Horner a veces conduce a heterocromía , una diferencia en el color de los ojos entre ambos ojos. [3] Esto sucede porque la falta de estimulación simpática en la infancia interfiere con la pigmentación de melanina de los melanocitos en el estroma superficial del iris . [ cita necesaria ]
En medicina veterinaria, los signos pueden incluir el cierre parcial del tercer párpado o membrana nictitante . [ cita necesaria ]
El síndrome de Horner suele adquirirse como resultado de una enfermedad, pero también puede ser congénito (innato, asociado con un iris heterocromático) o iatrogénico (causado por un tratamiento médico). En casos raros, el síndrome de Horner puede ser el resultado de traumatismos craneales menores y repetidos, como un golpe con un balón de fútbol. Aunque la mayoría de las causas son relativamente benignas, el síndrome de Horner puede reflejar una enfermedad grave en el cuello o el tórax (como un tumor de Pancoast (tumor en el vértice del pulmón) o una dilatación venosa tirocervical). [ cita necesaria ]
Las causas se pueden dividir según la presencia y ubicación de la anhidrosis: [ cita necesaria ]
El síndrome de Horner se debe a una deficiencia de la actividad simpática . El sitio de lesión del flujo simpático está en el lado ipsilateral de los síntomas. Los siguientes son ejemplos de condiciones que causan la apariencia clínica del síndrome de Horner: [7]
Si los pacientes tienen alteración de la sudoración por encima de la cintura que afecta solo a un lado del cuerpo y no tienen un síndrome de Horner clínicamente evidente, entonces sus lesiones están justo debajo del ganglio estrellado en la cadena simpática. [ cita necesaria ]

Tres pruebas son útiles para confirmar la presencia y gravedad del síndrome de Horner:
Es importante distinguir la ptosis causada por el síndrome de Horner de la ptosis causada por una lesión del nervio oculomotor . En el primero, la ptosis se produce con una pupila contraída (debido a una pérdida de simpáticos del ojo), mientras que en el segundo, la ptosis se produce con una pupila dilatada (debido a una pérdida de inervación del esfínter pupilar ). En un entorno clínico, estas dos ptosis son bastante fáciles de distinguir. Además de la pupila dilatada en una lesión del CNIII ( nervio oculomotor ), esta ptosis es mucho más grave y en ocasiones ocluye todo el ojo. La ptosis del síndrome de Horner puede ser bastante leve o apenas perceptible (ptosis parcial). [7]
Cuando se produce anisocoria y el examinador no está seguro de si la pupila anormal está contraída o dilatada, si hay ptosis unilateral, se puede suponer que la pupila de tamaño anormal está en el lado de la ptosis. [ cita necesaria ]
El síndrome lleva el nombre de Johann Friedrich Horner , el oftalmólogo suizo que describió por primera vez el síndrome en 1869. [9] [10] Varios otros habían descrito casos previamente, pero el "síndrome de Horner" es el más frecuente. En Francia e Italia , Claude Bernard también tiene el mismo nombre que la enfermedad (síndrome de Claude Bernard-Horner, abreviado CBH [11] ). En Francia, a Francois Pourfour du Petit también se le atribuye la descripción de este síndrome.
Las causas más comunes en los niños pequeños son los traumatismos del parto y un tipo de cáncer llamado neuroblastoma . [12] Se desconoce la causa de aproximadamente un tercio de los casos en niños. [12]