
Una gotita respiratoria es una pequeña gota acuosa producida por la exhalación, compuesta de saliva o moco y otras materias derivadas de las superficies del tracto respiratorio . Las gotitas respiratorias se producen de forma natural como resultado de la respiración, el habla, los estornudos, la tos o el vómito, por lo que siempre están presentes en nuestro aliento, pero hablar y toser aumentan su número. [1] [2] [3]
Los tamaños de las gotitas varían de < 1 μm a 1000 μm, [1] [2] y en una respiración típica hay alrededor de 100 gotitas por litro de aliento. Entonces, para una frecuencia respiratoria de 10 litros por minuto, esto significa aproximadamente 1000 gotitas por minuto, la gran mayoría de las cuales tienen unos pocos micrómetros de diámetro o menos. [1] [2] Como estas gotitas están suspendidas en el aire, todas son, por definición, aerosoles . Sin embargo, las gotitas grandes (más grandes que aproximadamente 100 μm, pero dependiendo de las condiciones) caen rápidamente al suelo u otra superficie y, por lo tanto, solo quedan suspendidas brevemente, mientras que las gotitas mucho más pequeñas que 100 μm (que son la mayoría) caen solo lentamente y, por lo tanto, forman aerosoles con vidas medias de minutos o más, o en tamaño intermedio, pueden viajar inicialmente como aerosoles pero a una distancia caer al suelo como gotitas ("jet riders"). [4]
Estas gotitas pueden contener células bacterianas infecciosas o partículas virales y son factores importantes en la transmisión de enfermedades respiratorias . En algunos casos, en el estudio de la transmisión de enfermedades se hace una distinción entre lo que se llama "gotitas respiratorias" y lo que se llama "aerosoles", de modo que solo las gotitas más grandes se denominan "gotitas respiratorias" y las más pequeñas se denominan "aerosoles", pero esta distinción arbitraria nunca ha sido apoyada experimental o teóricamente, [5] [3] y no es consistente con la definición estándar de aerosol .
Las gotitas respiratorias de los humanos incluyen varios tipos de células (por ejemplo, células epiteliales y células del sistema inmunológico), electrolitos fisiológicos contenidos en el moco y la saliva (por ejemplo, Na + , K + , Cl − ) y, potencialmente, varios patógenos . [6]
Las gotas que se secan en el aire se convierten en núcleos de gotas que flotan como aerosoles y pueden permanecer suspendidas en el aire durante períodos considerables de tiempo. [6]

El límite de tamaño tradicional de 5 μm entre las gotitas respiratorias y las transportadas por el aire ha sido criticado como una falsa dicotomía sin fundamento científico, ya que las partículas exhaladas forman un continuo de tamaños cuyo destino depende de las condiciones ambientales además de sus tamaños iniciales. Sin embargo, ha servido de base para las precauciones de transmisión en los hospitales durante décadas. [7]
Las gotitas respiratorias se pueden producir de muchas maneras. Pueden producirse de forma natural como resultado de la respiración , el habla , los estornudos , la tos o el canto. También pueden generarse artificialmente en un entorno sanitario mediante procedimientos que generan aerosoles, como la intubación , la reanimación cardiopulmonar (RCP), la broncoscopia , la cirugía y la autopsia . [6] Se pueden formar gotitas similares al vomitar, al tirar de la cadena del inodoro , al limpiar superficies en húmedo, al ducharse o usar agua del grifo o al rociar aguas grises con fines agrícolas. [8]
Dependiendo del método de formación, las gotitas respiratorias también pueden contener sales , células y partículas de virus. [6] En el caso de las gotitas producidas naturalmente, pueden originarse de diferentes lugares en el tracto respiratorio, lo que puede afectar su contenido. [8] También puede haber diferencias entre individuos sanos y enfermos en su contenido de moco, cantidad y viscosidad que afecta la formación de gotitas. [9]
Diferentes métodos de formación crean gotitas de diferente tamaño y velocidad inicial, que afectan su transporte y destino en el aire. Como lo describe la curva de Wells , las gotitas más grandes caen lo suficientemente rápido como para que generalmente se depositen en el suelo u otra superficie antes de secarse, y las gotitas más pequeñas de 100 μm se secarán rápidamente, antes de depositarse en una superficie. [6] [8] Una vez secas, se convierten en núcleos de gotitas sólidas que consisten en la materia no volátil inicialmente en la gotita. Las gotitas respiratorias también pueden interactuar con otras partículas de origen no biológico en el aire, que son más numerosas que ellas. [8] Cuando las personas están en contacto cercano, las gotitas líquidas producidas por una persona pueden ser inhaladas por otra persona; las gotitas más grandes de 10 μm tienden a permanecer atrapadas en la nariz y la garganta, mientras que las gotitas más pequeñas penetrarán en el sistema respiratorio inferior . [9]
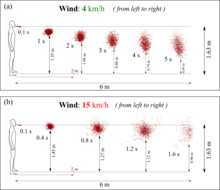
La dinámica de fluidos computacional avanzada (CFD) mostró que a velocidades del viento que varían de 4 a 15 km/h, las gotas respiratorias pueden viajar hasta 6 metros. [10] [11]

Una forma común de transmisión de enfermedades es a través de gotitas respiratorias, generadas al toser , estornudar o hablar. La transmisión por gotitas respiratorias es la vía habitual de las infecciones respiratorias. La transmisión puede ocurrir cuando las gotitas respiratorias alcanzan superficies mucosas susceptibles, como los ojos, la nariz o la boca. Esto también puede suceder indirectamente a través del contacto con superficies contaminadas cuando las manos tocan la cara. Las gotitas respiratorias son grandes y no pueden permanecer suspendidas en el aire durante mucho tiempo, y generalmente se dispersan en distancias cortas. [12]
Los virus que se propagan por transmisión por gotitas incluyen el virus de la influenza , el rinovirus , el virus respiratorio sincitial , el enterovirus y el norovirus ; [13] el morbilivirus del sarampión ; [14] y coronavirus como el coronavirus del SARS (SARS-CoV-1) [13] [14] y el SARS-CoV-2 que causa la COVID-19 . [15] [16] Los agentes infecciosos bacterianos y fúngicos también pueden transmitirse por gotitas respiratorias. [6] Por el contrario, un número limitado de enfermedades pueden propagarse por transmisión aérea después de que la gotita respiratoria se seque. [14] Todos exhalamos continuamente estas gotitas, pero además algunos procedimientos médicos llamados procedimientos médicos generadores de aerosoles también generan gotitas. [6]
La temperatura y la humedad ambientales afectan la capacidad de supervivencia de los bioaerosoles , ya que, a medida que la gota se evapora y se hace más pequeña, ofrece menos protección a los agentes infecciosos que pueda contener. En general, los virus con envoltura lipídica son más estables en aire seco, mientras que los que no tienen envoltura son más estables en aire húmedo. Los virus también suelen ser más estables a bajas temperaturas del aire. [8]
En un entorno sanitario, las precauciones incluyen alojar al paciente en una habitación individual, limitar su transporte fuera de la habitación y utilizar el equipo de protección personal adecuado . [17] [18] Se ha observado que durante el brote de SARS de 2002-2004 , el uso de mascarillas quirúrgicas y respiradores N95 tendió a disminuir las infecciones de los trabajadores de la salud. [19] Sin embargo, las mascarillas quirúrgicas son mucho menos buenas para filtrar pequeñas gotas/partículas que los respiradores N95 y similares , por lo que los respiradores ofrecen una mayor protección. [20] [21]
Además, se pueden utilizar tasas de ventilación más altas como medida de control de riesgos para diluir y eliminar partículas respiratorias. Sin embargo, si se expulsa aire sin filtrar o filtrado de manera insuficiente a otro lugar, puede provocar la propagación de una infección. [8]

En 1899, el bacteriólogo alemán Carl Flügge fue el primero en demostrar que los microorganismos presentes en las gotitas expulsadas por las vías respiratorias son un medio de transmisión de enfermedades. A principios del siglo XX, el término gotita de Flügge se utilizaba a veces para referirse a partículas lo suficientemente grandes como para no secarse por completo, es decir, aquellas de más de 100 μm. [22]
El concepto de Flügge de las gotitas como fuente primaria y vector de transmisión respiratoria de enfermedades prevaleció hasta la década de 1930 hasta que William F. Wells diferenció entre gotitas grandes y pequeñas. [11] [23] Desarrolló la curva de Wells , que describe cómo el tamaño de las gotitas respiratorias influye en su destino y, por lo tanto, en su capacidad para transmitir enfermedades. [24]
{{cite book}}: CS1 maint: varios nombres: lista de autores ( enlace )