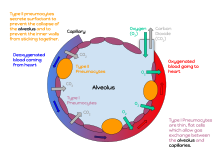
Un alvéolo pulmonar ( pl.: alvéolos , del latín alveolus , "pequeña cavidad"), también conocido como saco de aire o espacio aéreo , es una de los millones de cavidades huecas y distensibles en forma de copa en los pulmones donde tiene lugar el intercambio de gases pulmonares. . [1] El oxígeno se intercambia por dióxido de carbono en la barrera sangre-aire entre el aire alveolar y el capilar pulmonar . [2] Los alvéolos constituyen el tejido funcional de los pulmones de los mamíferos conocido como parénquima pulmonar , que ocupa el 90 por ciento del volumen pulmonar total. [3] [4]
Los alvéolos se ubican primero en los bronquiolos respiratorios que marcan el inicio de la zona respiratoria . Se encuentran escasamente en estos bronquiolos, recubren las paredes de los conductos alveolares y son más numerosos en los sacos alveolares ciegos . [5] Los acinos son las unidades básicas de la respiración, teniendo lugar el intercambio de gases en todos los alvéolos presentes. [6] La membrana alveolar es la superficie de intercambio de gases, rodeada por una red de capilares . El oxígeno se difunde a través de la membrana hacia los capilares y el dióxido de carbono se libera desde los capilares hacia los alvéolos para ser exhalado. [7] [8]
Los alvéolos son propios de los pulmones de los mamíferos. En el intercambio de gases en otros vertebrados intervienen diferentes estructuras. [9]

Los alvéolos se localizan primero en los bronquiolos respiratorios como bolsas dispersas que se extienden desde sus luces. Los bronquiolos respiratorios recorren longitudes considerables y se vuelven cada vez más alveolados con ramas laterales de conductos alveolares que se recubren profundamente con alvéolos. Los conductos salen de dos a once de cada bronquiolo. [10] Cada conducto se abre en cinco o seis sacos alveolares en los que se abren grupos de alvéolos.
Cada unidad respiratoria terminal se llama acino y consta de bronquiolos respiratorios, conductos alveolares, sacos alveolares y alvéolos. Se siguen formando nuevos alvéolos hasta los ocho años. [5]
Un par típico de pulmones humanos contiene alrededor de 480 millones de alvéolos, [11] proporcionando una superficie total para el intercambio de gases de entre 70 y 80 metros cuadrados. [10] Cada alvéolo está envuelto en una fina malla de capilares que cubren aproximadamente el 70% de su área. [12] El diámetro de un alvéolo está entre 200 y 500 μm . [12]
Un alvéolo consta de una capa epitelial de epitelio escamoso simple (células aplanadas y muy delgadas) [13] y una matriz extracelular rodeada de capilares . El revestimiento epitelial forma parte de la membrana alveolar, también conocida como membrana respiratoria, que permite el intercambio de gases . La membrana tiene varias capas: una capa de líquido de revestimiento alveolar que contiene tensioactivo , la capa epitelial y su membrana basal; un delgado espacio intersticial entre el revestimiento epitelial y la membrana capilar; una membrana basal capilar que a menudo se fusiona con la membrana basal alveolar y la membrana endotelial capilar. Sin embargo, toda la membrana tiene sólo entre 0,2 µm en su parte más delgada y 0,6 µm en su parte más gruesa. [14]
En las paredes alveolares existen conductos de aire de interconexión entre los alvéolos conocidos como poros de Kohn . El tabique alveolar que separa los alvéolos en el saco alveolar contiene algunas fibras de colágeno y fibras elásticas . Los tabiques también albergan la red capilar entrelazada que rodea cada alvéolo. [3] Las fibras elásticas permiten que los alvéolos se estiren cuando se llenan de aire durante la inhalación. Luego regresan durante la exhalación para expulsar el aire rico en dióxido de carbono.

Hay tres tipos principales de células alveolares . Dos tipos son los neumocitos o neumocitos conocidos como células tipo I y tipo II que se encuentran en la pared alveolar, y una célula fagocítica grande conocida como macrófago alveolar que se mueve en las luces de los alvéolos y en el tejido conectivo entre ellos. Las células tipo I, también llamadas neumocitos tipo I o células alveolares tipo I, son escamosas, delgadas y planas y forman la estructura de los alvéolos. Las células tipo II, también llamadas neumocitos tipo II o células alveolares tipo II, liberan surfactante pulmonar para reducir la tensión superficial y también pueden diferenciarse para reemplazar las células tipo I dañadas. [12] [15]
El desarrollo de las primeras estructuras que contendrán los alvéolos comienza el día 22 y se divide en cinco etapas: etapa embrionaria, pseudoglandular, canalicular, sacular y alveolar. [16] La etapa alveolar comienza aproximadamente a las 36 semanas de desarrollo. Los alvéolos inmaduros aparecen como protuberancias de los sáculos que invaden los septos primarios. A medida que se desarrollan los sáculos, las protuberancias de los tabiques primarios se hacen más grandes; Los nuevos tabiques son más largos y delgados y se conocen como tabiques secundarios. [16] Los tabiques secundarios son responsables de la división final de los sáculos en alvéolos. La mayor parte de la división alveolar ocurre dentro de los primeros 6 meses, pero continúa desarrollándose hasta los 3 años de edad. Para crear una barrera de difusión más delgada, la red capilar de doble capa se fusiona en una red, cada una estrechamente asociada con dos alvéolos a medida que se desarrollan. [dieciséis]
En los primeros tres años de vida, el agrandamiento de los pulmones es consecuencia del aumento del número de alvéolos; a partir de este punto, tanto el número como el tamaño de los alvéolos aumentan hasta finalizar el desarrollo de los pulmones aproximadamente a los 8 años de edad. [dieciséis]


Las células de tipo I son las más grandes de los dos tipos de células; Son células delgadas y planas que recubren el epitelio (neumocitos membranosos) que forman la estructura de los alvéolos. [3] Son escamosas (le dan más superficie a cada célula) y tienen largas extensiones citoplasmáticas que cubren más del 95% de la superficie alveolar. [12] [17]
Las células tipo I participan en el proceso de intercambio de gases entre los alvéolos y la sangre . Estas células son extremadamente delgadas, a veces de solo 25 nm; fue necesario el microscopio electrónico para demostrar que todos los alvéolos están revestidos de epitelio . Este fino revestimiento permite una rápida difusión del intercambio de gases entre el aire de los alvéolos y la sangre de los capilares circundantes.
El núcleo de una célula tipo I ocupa una gran superficie de citoplasma libre y sus orgánulos se agrupan a su alrededor reduciendo el grosor de la célula. Esto también mantiene reducido al mínimo el espesor de la barrera sangre-aire .
El citoplasma en la porción delgada contiene vesículas pinocíticas que pueden desempeñar un papel en la eliminación de pequeñas partículas contaminantes de la superficie exterior. Además de los desmosomas , todas las células alveolares tipo I tienen uniones oclusivas que impiden la fuga de líquido tisular hacia el espacio aéreo alveolar.
La solubilidad relativamente baja (y por tanto la velocidad de difusión) del oxígeno requiere una gran superficie interna (alrededor de 80 m cuadrados [96 yardas cuadradas]) y paredes muy delgadas de los alvéolos. Entre los capilares y ayudando a sostenerlos hay una matriz extracelular , un tejido similar a una malla de fibras elásticas y colágenas. Las fibras de colágeno, al ser más rígidas, dan firmeza a la pared, mientras que las fibras elásticas permiten la expansión y contracción de las paredes durante la respiración.
Los neumocitos tipo I no pueden replicarse y son susceptibles a agresiones tóxicas . En caso de daño, las células de tipo II pueden proliferar y diferenciarse en células de tipo I para compensar. [18]
Las células de tipo II son cúbicas y mucho más pequeñas que las de tipo I. [3] Son las células más numerosas de los alvéolos, pero no cubren tanta superficie como las células escamosas de tipo I. [18] Las células de tipo II (neumocitos granulosos) en la pared alveolar contienen orgánulos secretores conocidos como cuerpos lamelares o gránulos lamelares, que se fusionan con las membranas celulares y secretan surfactante pulmonar . Este tensioactivo es una película de sustancias grasas, un grupo de fosfolípidos que reducen la tensión superficial alveolar . Los fosfolípidos se almacenan en los cuerpos laminares. Sin esta capa, los alvéolos colapsarían. El surfactante se libera continuamente por exocitosis . El surfactante facilita la reinflación de los alvéolos después de la exhalación, lo que reduce la tensión superficial en el fino revestimiento líquido de los alvéolos . El cuerpo produce la capa líquida para facilitar la transferencia de gases entre la sangre y el aire alveolar, y las células de tipo II se encuentran típicamente en la barrera sangre-aire . [19] [20]
Las células tipo II comienzan a desarrollarse aproximadamente a las 26 semanas de gestación y secretan pequeñas cantidades de surfactante. Sin embargo, no se secretan cantidades adecuadas de surfactante hasta aproximadamente las 35 semanas de gestación; esta es la razón principal del aumento de las tasas de síndrome de dificultad respiratoria infantil , que se reduce drásticamente en edades superiores a las 35 semanas de gestación.
Las células de tipo II también son capaces de dividirse celular, dando lugar a más células alveolares de tipo I y II cuando el tejido pulmonar está dañado. [21]
MUC1 , un gen humano asociado con los neumocitos tipo II, ha sido identificado como marcador en el cáncer de pulmón . [22]
La importancia de las células alveolares pulmonares tipo 2 en el desarrollo de síntomas respiratorios graves de COVID-19 y los posibles mecanismos sobre cómo estas células están protegidas por los ISRS fluvoxamina y fluoxetina se resumieron en una revisión de abril de 2022. [23]
Los macrófagos alveolares residen en las superficies luminales internas de los alvéolos, los conductos alveolares y los bronquiolos. Son carroñeros móviles que sirven para absorber partículas extrañas en los pulmones, como polvo, bacterias, partículas de carbono y células sanguíneas de las lesiones. [24] También se les llama macrófagos pulmonares y células de polvo .
La insuficiencia de surfactante en los alvéolos es una de las causas que pueden contribuir a la atelectasia (colapso de parte o de la totalidad del pulmón). Sin surfactante pulmonar , la atelectasia es una certeza. [25] La condición grave del síndrome de dificultad respiratoria aguda (SDRA) es causada por una deficiencia o disfunción del surfactante. [26] La insuficiencia de surfactante en los pulmones de los bebés prematuros causa el síndrome de dificultad respiratoria infantil (IRDS). La relación lecitina-esfingomielina es una medida del líquido amniótico fetal para indicar madurez o inmadurez pulmonar. [27] Una proporción baja indica un factor de riesgo de IRDS. La lecitina y la esfingomielina son dos de los glicolípidos del surfactante pulmonar.
La regulación alterada del surfactante puede provocar una acumulación de proteínas surfactantes en los alvéolos en una afección llamada proteinosis alveolar pulmonar . Esto da como resultado un intercambio de gases deficiente. [28]
La neumonía es una afección inflamatoria del tejido pulmonar , que puede ser causada tanto por virus como por bacterias . Las citocinas y los líquidos se liberan en la cavidad alveolar, el intersticio o ambos, en respuesta a la infección, lo que hace que se reduzca la superficie efectiva de intercambio de gases. En casos graves en los que no se puede mantener la respiración celular , es posible que se requiera oxígeno suplementario . [29] [30]

Casi cualquier tipo de tumor de pulmón o cáncer de pulmón puede comprimir los alvéolos y reducir la capacidad de intercambio de gases. En algunos casos, el tumor llenará los alvéolos. [32]
Una contusión pulmonar es un hematoma en el tejido pulmonar causado por un traumatismo. [33] Los capilares dañados por una contusión pueden hacer que la sangre y otros líquidos se acumulen en el tejido del pulmón, lo que afecta el intercambio de gases.
El edema pulmonar es la acumulación de líquido en el parénquima y los alvéolos. Un edema suele ser causado por insuficiencia cardíaca ventricular izquierda o por daño al pulmón o su vasculatura.
Debido a la alta expresión de la enzima convertidora de angiotensina 2 (ACE2) en las células alveolares tipo II, los pulmones son susceptibles a infecciones por algunos coronavirus , incluidos los virus que causan el síndrome respiratorio agudo severo (SARS) [34] y la enfermedad por coronavirus 2019 (COVID -19). [35]